Nekrotizující enterokolitida - Necrotizing enterocolitis
| Nekrotizující enterokolitida | |
|---|---|
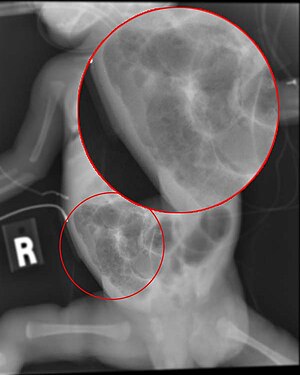 | |
| Rentgenový snímek dítěte s nekrotizující enterokolitidou | |
| Specialita | Pediatrie, gastroenterologie, neonatologie |
| Příznaky | Špatné krmení, nadýmání, snížená aktivita, zvracení z žluč[1] |
| Komplikace | Syndrom krátkého střeva, střevní striktury, vývojové zpoždění[2] |
| Příčiny | Nejasný[1] |
| Rizikové faktory | Předčasný porod, vrozené srdeční onemocnění, porodní asfyxie, výměna transfuze, prodloužené prasknutí membrán[1] |
| Diferenciální diagnostika | Sepse, anální trhliny, infekční enterokolitida, Hirschsprungova choroba[2][3] |
| Prevence | Mateřské mléko, probiotika.[2] |
| Léčba | Odpočinek, nasogastrická trubice, antibiotika, chirurgická operace[2] |
| Prognóza | Riziko úmrtí 25%[1] |
Nekrotizující enterokolitida (NEC) je zdravotní stav, kdy část střevo umírá.[1] Obvykle se vyskytuje v novorozenci to jsou buď předčasný nebo jinak špatně.[1] Příznaky mohou zahrnovat špatné krmení, nadýmání, sníženou aktivitu, krev ve stolici nebo zvracení z žluč.[1][2]
Přesná příčina je nejasná.[1] Mezi rizikové faktory patří vrozené srdeční onemocnění, porodní asfyxie, výměna transfuze, a předčasné prasknutí membrán.[1] Předpokládá se, že základní mechanismus zahrnuje kombinaci špatný průtok krve a infekce střev.[2] Diagnóza je založena na příznacích a potvrzena lékařské zobrazování.[1]
Prevence zahrnuje použití mateřské mléko a probiotika.[2] Léčba zahrnuje odpočinek střev, orogastrická trubice, intravenózní tekutiny a intravenózně antibiotika.[2] U těch, kteří mají, je nutný chirurgický zákrok volný vzduch v břiše.[2] Řada dalších podpůrný mohou být rovněž nutná opatření.[2] Komplikace mohou zahrnovat syndrom krátkého střeva, střevní striktury nebo vývojové zpoždění.[2]
Asi 7% z těch, kteří se narodili předčasně, má nekrotizující enterokolitidu.[2] Nástup je obvykle v prvních čtyřech týdnech života.[2] Mezi postiženými asi 25% zemře.[1] Pohlaví jsou postižena stejně často.[4] Tento stav byl poprvé popsán v letech 1888 až 1891.[4]
Příznaky a symptomy
Tento stav je typicky pozorován u předčasně narozených dětí a načasování jeho nástupu je obecně nepřímo úměrné gestačnímu věku dítěte při narození (tj. Čím dříve se dítě narodí, tím se obvykle projeví pozdější příznaky NEC).[5]
Počáteční příznaky zahrnují nesnášenlivost krmení a selhání prosperovat, zvýšené zbytky žaludku, břišní distenze a krvavé stolice. Příznaky mohou rychle postupovat k blednutí břicha střevní perforace a zánět pobřišnice a systémové hypotenze vyžadující intenzivní lékařská podpora.[Citace je zapotřebí ]
Způsobit
Přesná příčina je nejasná.[1] Mezi rizikové faktory patří vrozené srdeční onemocnění, porodní asfyxie, výměna transfuze, a předčasné prasknutí membrán.[1]
Diagnóza
Diagnóza je obvykle klinicky podezřelá, ale často vyžaduje pomoc diagnostických zobrazovacích metod, nejčastěji radiografie. Specifické radiografické příznaky NEC jsou spojeny se specifickými Bellovými stadii onemocnění:[6]
- Bellina fáze 1 (podezření na nemoc):
- Mírné systémové onemocnění (apnoe letargie,[7] zpomalená srdeční frekvence, teplotní nestabilita)
- Mírné střevní příznaky (břišní distenze, zvýšené zbytky žaludku, krvavé stolice)
- Nespecifické nebo normální radiologické příznaky
- Bellina fáze 2 (definitivní nemoc):
- Mírné až středně závažné systémové příznaky
- Další střevní příznaky (chybějící střevní zvuky, citlivost břicha)
- Specifické radiologické znaky (pneumatosis intestinalis nebo portální venózní plyn
- Laboratorní změny (metabolická acidóza, příliš málo krevních destiček v krvi)
- Bellina fáze 3 (pokročilé onemocnění):
- Těžké systémové onemocnění (nízký krevní tlak )
- Další střevní příznaky (výrazná distenze břicha, zánět pobřišnice)
- Těžké radiologické příznaky (pneumoperitoneum )
- Další laboratorní změny (metabolická a respirační acidóza, Diseminovaná intravaskulární koagulace )
Ultrasonografie se osvědčil jako užitečný, protože může detekovat příznaky a komplikace NEC dříve, než jsou patrné na rentgenových snímcích, zejména v případech, které zahrnují nedostatek střevního plynu, bezdušové břicho nebo sentinelovou smyčku.[8] Diagnóza je nakonec stanovena u 5–10% kojenců s velmi nízkou porodní hmotností (<1 500 g).[9]

Trávicí trakt kojence vykazující intestinální nekrózu, pneumatózu intestinalis a místo perforace (šipka). Pitva.

Detailní záběr na střevo dítěte ukazující nekrózu a pneumatózu intestinalis. Pitva.
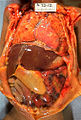
Hrubá patologie neonatální nekrotizující enterokolitidy. Pitva dítěte s roztažením břicha, střevní nekrózou a krvácením a zánět pobřišnice kvůli perforaci.
Prevence
Prevence zahrnuje použití mateřské mléko a probiotika.[2] Politika roku 2012 Americká pediatrická akademie doporučené krmení předčasně narozených dětí lidské mléko, nalezení „významných krátkodobých a dlouhodobých příznivých účinků“, včetně snížení míry NEC o faktor dva nebo více.[10]
Malé množství orálních krmiv o lidské mléko počínaje co nejdříve, zatímco je kojenec primárně krmen intravenózně, připraví nezralé střevo, aby dospělo a bylo připraveno přijímat větší příjem ústy.[11] Lidské mléko z a mléčná banka nebo dárce může být použit, pokud mateřské mléko není k dispozici. Buňky střevní sliznice nedostávají dostatek výživy z arteriálního krevního zásobení, aby zůstaly zdravé, zejména u velmi předčasně narozených dětí, kde je omezený přísun krve kvůli nezralému vývoji kapilár, takže jsou potřebné živiny z lumen střeva.[Citace je zapotřebí ]
K porozumění zásahu do mateřského mléka odborníci poznamenali, že kravské a lidské mléko se liší ve svém imunoglobulárním a glykanovém složení.[12][13] Vzhledem ke své relativně snadné výrobě jsou oligosacharidy lidského mléka (HMO) předmětem zvláštního zájmu o doplňování a intervenci.[14]
A Cochrane přezkum v roce 2014 zjistil, že suplementace probiotik enterálně „předchází závažným NEC i úmrtnosti ze všech příčin u předčasně narozených dětí“.[15]
Pokrok enterální výživa Zdá se, že objemy při nižších dávkách nesnižují riziko NEC nebo úmrtí u velmi předčasně narozených dětí.[16] Nezdá se, že byste kojence kojili ústy déle než 4 dny, zřejmě nemá ochranný účinek.[17]
Léčba
Léčba spočívá především v podpůrné péči, včetně poskytování odpočinku střev zastavením enterálních krmiv, dekomprese žaludku s přerušovaným sáním, doplňování tekutin k nápravě abnormalit elektrolytů a třetí prostor ztráty, podpora krevního tlaku, parenterální výživa,[18] a rychlou antibiotickou terapii.
Monitorování je klinické, i když by se mělo každých šest hodin provádět sériové vyšetření na zádech a levé laterální dekubitové břišní rentgenové záření.[Citace je zapotřebí ]
Jako dítě se zotaví z NEC, krmiva se postupně zavádějí. „Trofická krmiva“ nebo nízkoobjemová krmiva (<20 ml / kg / den) se obvykle zahajují jako první. Jak a co krmit, určuje rozsah střevo nutnost chirurgického zákroku a klinický vzhled kojence.[19]
Pokud se onemocnění nezastaví samotným lékařským ošetřením, nebo pokud střevní perforace „Obvykle je nutný okamžitý urgentní chirurgický zákrok k resekci mrtvého střeva, ačkoli břišní drény mohou být dočasně zavedeny u velmi nestabilních kojenců. Chirurgie může vyžadovat a kolostomie, které může být možné vrátit zpět později. Některé děti mohou trpět syndrom krátkého střeva pokud musely být odstraněny rozsáhlé části střeva.[Citace je zapotřebí ]
V případě kojence, jehož střevo je ponecháno v diskontinuitě, chirurgické vytvoření sliznice píštěl nebo připojení k distálnímu střevu může být užitečné, protože to umožňuje opětovné krmení ostomie výstup do distálního střeva. Předpokládá se, že tento proces opětovného krmení zlepšuje adaptaci střev a pomáhá při vývoji krmiv.[19]
Prognóza
Typické zotavení z NEC, pokud uspěje lékařská, nechirurgická léčba, zahrnuje 10–14 dní nebo více bez perorálního podání a poté prokázala schopnost obnovit krmení a přibrat na váze. Samotné zotavení z NEC může být ohroženo komorbidními podmínkami, které často doprovázejí nedonošenost. Mezi dlouhodobé komplikace lékařského NEC patří obstrukce střev a anémie.[Citace je zapotřebí ]
Ve Spojených státech amerických způsobil v roce 2013 355 úmrtí na 100 000 živě narozených, což je pokles ze 484 na 100 000 živě narozených v roce 2009. Míra úmrtí byla u černé populace téměř třikrát vyšší než u bílé populace.[20]
Celkově přežije asi 70-80% kojenců, u kterých se vyvine NEC.[21] Lékařská péče o NEC vykazuje vyšší šanci na přežití ve srovnání s chirurgickou léčbou.[21] Navzdory významnému riziku úmrtí se dlouhodobá prognóza u kojenců podstupujících chirurgický zákrok NEC zlepšuje s mírou přežití 70–80%. Přeživší „Chirurgický NEC“ jsou vystaveni riziku komplikací včetně syndrom krátkého střeva a neurovývojové postižení.
Reference
- ^ A b C d E F G h i j k l m „Nekrotizující enterokolitida - Pediatrie - Merck Manuals Professional Edition“. Příručka Merck Professional Edition. Února 2017. Citováno 12. prosince 2017.
- ^ A b C d E F G h i j k l m n Rich, BS; Dolgin, SE (prosinec 2017). "Nekrotizující enterokolitida". Pediatrie v přehledu. 38 (12): 552–559. doi:10.1542 / pir.2017-0002. PMID 29196510. S2CID 39251333.
- ^ Crocetti, Michael; Barone, Michael A .; Oski, Frank A. (2004). Oski's Essential Pediatrics. Lippincott Williams & Wilkins. str. 59. ISBN 9780781737708.
- ^ A b Panigrahi, P (2006). „Nekrotizující enterokolitida: praktický průvodce její prevencí a léčbou“. Pediatrické léky. 8 (3): 151–65. doi:10.2165/00148581-200608030-00002. PMID 16774295. S2CID 29437889.
- ^ Yee, Wendy H .; Soraisham, Amuchou Singh; Shah, Vibhuti S .; Aziz, Khalid; Yoon, Woojin; Lee, Shoo K .; Kanadská neonatální síť (1. února 2012). „Incidence a načasování projevu nekrotizující enterokolitidy u předčasně narozených dětí“. Pediatrie. 129 (2): e298 – e304. doi:10.1542 / peds.2011-2022. PMID 22271701. S2CID 26079047. Citováno 2013-07-25.
- ^ Lin PW, Stoll BJ. Nekrotizující enterokolitida. Lanceta. 7. října 2006; 368 (9543): 1271–83.
- ^ Schanler, R.J. (2016). "Klinické rysy a diagnostika nekrotizující enterokolitidy u novorozenců". UpToDate.
- ^ Muchantef K, Epelman M, Darge K, Kirpalani H, Laje P, Anupindi SA. Sonografické a rentgenové zobrazovací vlastnosti novorozence s nekrotizující enterokolitidou: korelační nálezy s výsledky. Pediatr Radiol. 2013 15. června
- ^ Marino, Bradley S .; Fajn, Katie S. (1. prosince 2008). Plány pediatrie. Lippincott Williams & Wilkins. ISBN 978-0-7817-8251-7.
- ^ Americká pediatrická akademie, Oddíl o kojení (2012). „Kojení a používání lidského mléka“. Pediatrie. 129 (3): e827 – e841. doi:10.1542 / peds.2011-3552. PMID 22371471. Citováno 2013-07-25.
Metaanalýzy 4 randomizovaných klinických studií provedených v období 1983 až 2005 podporují závěr, že krmení mateřského mléka předčasně narozených dětí je spojeno s významným snížením (58%) výskytu NEC. Novější studie předčasně narozených dětí krmených exkluzivní stravou z lidského mléka ve srovnání s těmi, které byly krmeny lidským mlékem doplněným o kojeneckou výživu na bázi kravského mléka, zaznamenaly 77% snížení NEC.
- ^ Ziegler EE, Carlson SJ (březen 2009). "Včasná výživa kojenců s velmi nízkou porodní hmotností". J. Matern. Fetal Neonatal Med. 22 (3): 191–7. doi:10.1080/14767050802630169. PMID 19330702. S2CID 36737314.
- ^ Bode, L. (2012-04-18). „Lidské mléčné oligosacharidy: Každé dítě potřebuje cukrovou matku“. Glykobiologie. 22 (9): 1147–1162. doi:10.1093 / glycob / cws074. ISSN 0959-6658. PMC 3406618. PMID 22513036.
- ^ Boix-Amorós, Alba; Collado, Maria Carmen; Van't Land, Belinda; Calvert, Anna; Le Doare, Kirsty; Garssen, Johan; Hanna, Heather; Khaleva, Ekaterina; Peroni, Diego G; Geddes, Donna T; Kozyrskyj, Anita L (2019-05-21). „Přezkoumání důkazů o složení mateřského mléka a imunologických výsledcích“. Recenze výživy. 77 (8): 541–556. doi:10.1093 / nutrit / nuz019. ISSN 0029-6643. PMID 31111150.
- ^ Bode, Lars; Dodavatel, Nikhat; Barile, Daniela; Pohl, Nicola; Prudden, Anthony R .; Boons, Geert-Jan; Jin, Yong-Su; Jennewein, Stefan (2016-09-15). „Překonání omezené dostupnosti oligosacharidů z lidského mléka: výzvy a příležitosti pro výzkum a aplikace“. Recenze výživy. 74 (10): 635–644. doi:10.1093 / nutrit / nuw025. ISSN 0029-6643. PMC 6281035. PMID 27634978.
- ^ AlFaleh K, Anabrees J (2014). "Probiotika pro prevenci nekrotizující enterokolitidy u předčasně narozených dětí". Cochrane Database Syst Rev (4): CD005496. doi:10.1002 / 14651858.CD005496.pub4. PMID 24723255.
- ^ Oddie, Sam J .; Young, Lauren; McGuire, William (30. srpna 2017). „Pomalý pokrok v objemu enterálního krmiva, aby se zabránilo nekrotizující enterokolitidě u kojenců s velmi nízkou porodní hmotností“. Cochrane Database of Systematic Reviews. 8: CD001241. doi:10.1002 / 14651858.CD001241.pub7. ISSN 1469-493X. PMC 6483766. PMID 28854319.
- ^ Morgan, J; Young, L; McGuire, W (1. prosince 2014). „Zpožděné zavedení progresivních enterálních krmiv k prevenci nekrotizující enterokolitidy u kojenců s velmi nízkou porodní hmotností“. Cochrane Database of Systematic Reviews. 12 (12): CD001970. doi:10.1002 / 14651858.CD001970.pub5. PMC 7063979. PMID 25436902.
- ^ Heird, WC; Gomez, MR (červen 1994). "Celková parenterální výživa při nekrotizující enterokolitidě". Kliniky v perinatologii. 21 (2): 389–409. doi:10.1016 / s0095-5108 (18) 30352-x. PMID 8070233.
- ^ A b Christian, Vikram J .; Polzin, Elizabeth; Welak, Scott (srpen 2018). "Řízení výživy nekrotizující enterokolitidy". Výživa v klinické praxi. 33 (4): 476–482. doi:10,1002 / ncp.10115. PMID 29940075. S2CID 49419886.
- ^ Xu, Jiaquan; Sherry L. Murphy; Kenneth D. Kochanek; Brigham A. Bastian (únor 2016). „Úmrtí: závěrečná data za rok 2013“ (PDF). Zprávy o národní zásadní statistice. 64 (2): 97. PMID 26905861. Citováno 26. května 2016.
- ^ A b Schanler, R.J. (2017). "Řízení nekrotizující enterokolitidy u novorozenců". UpToDate.
externí odkazy
| Klasifikace | |
|---|---|
| Externí zdroje |



