Zlomenina kyčle - Hip fracture - Wikipedia
| Zlomenina kyčle | |
|---|---|
| Ostatní jména | Zlomenina proximálního femuru[1] |
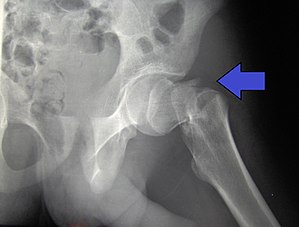 | |
| Intertrochanterická zlomenina kyčle u 17letého muže | |
| Příznaky | Bolest kolem boky zejména s pohybem, zkrácením nohy[2] |
| Typy | Intracapsular, extracapsular (intertrochanteric, subtrochanteric, greater trochanteric, lesser trochanteric)[1] |
| Příčiny | Trauma, jako je pád[1][3] |
| Rizikové faktory | Osteoporóza, užívání mnoha léků, užívání alkoholu, metastatická rakovina[2][1] |
| Diagnostická metoda | rentgen, MRI, CT vyšetření, kostní sken[3][2] |
| Diferenciální diagnostika | Osteoartróza, avaskulární nekróza kyčle, kýla, trochanterická burzitida[3] |
| Prevence | Vylepšené osvětlení, odstraňování uvolněných koberců, cvičení, léčba osteoporózy[1] |
| Léčba | Chirurgická operace[1] |
| Léky | Opioidy, nervový blok[1] |
| Prognóza | ~ 20% roční riziko úmrtí (starší lidé)[3][1] |
| Frekvence | ~ 15% žen v určitém okamžiku[1] |
A zlomenina kyčle je přestávka který se vyskytuje v horní části stehenní kost (stehenní kost).[2] Příznaky mohou zahrnovat bolest kolem kyčle, zejména s pohybem a zkrácením nohy.[2] Osoba obvykle nemůže chodit.[3]
Nejčastěji se vyskytují v důsledku pádu.[3] Mezi rizikové faktory patří osteoporóza, brát mnoho léků, užívání alkoholu, a metastatická rakovina.[2][1] Diagnóza je obecně Rentgenové záření.[2] Magnetická rezonance, a CT vyšetření nebo kostní sken může být občas vyžadováno stanovení diagnózy.[3][2]
Léčba bolesti může zahrnovat opioidy nebo a nervový blok.[1][4] Pokud to zdravotní stav člověka dovoluje, doporučuje se obvykle chirurgický zákrok do dvou dnů.[2][1] Možnosti operace mohou zahrnovat a totální náhrada kyčle nebo stabilizaci zlomeniny pomocí šroubů.[2] Léčba k prevenci vzniku krevních sraženin po operaci se doporučuje.[1]
Asi 15% žen si v určitém okamžiku života zlomí kyčel;[1] ženy jsou postiženy častěji než muži.[1] Zlomeniny kyčle se s věkem stávají častějšími.[1] Riziko úmrtí v roce následujícím po zlomenině je u starších lidí asi 20%.[3][1]
Příznaky a symptomy

Klasika klinické projevy zlomeniny kyčle je starší pacient, který utrpěl nízkoenergetický pokles a nyní má slabina bolest a není schopen nést váhu.[5] Bolest může být označována jako suprakondylární koleno. Při vyšetření je postižená končetina často zkrácena a nepřirozeně se zevně otáčí ve srovnání s nedotčenou nohou.[6]
Komplikace
Nonunion Selhání zlomeniny při hojení je běžné u zlomenin krčku stehenní kosti, u jiných typů zlomenin kyčle je však mnohem vzácnější. Avaskulární nekróza femorální hlavy se často (20%) vyskytuje u intrakapsulárních zlomenin kyčle, protože je přerušen přívod krve.[5]
Malunion hojení zlomeniny ve zkreslené poloze je velmi časté. Stehenní svaly mají tendenci přitahovat úlomky kostí, což způsobuje jejich překrývání a nesprávné sjednocení. Zkrácení, varózní deformita, valgusová deformita, a rotační malunion všechny se vyskytují často, protože zlomenina může být nestabilní a zhroutit se předtím, než se zahojí. U pacientů s omezenou nezávislostí a mobilitou to nemusí být tak důležité.
Zlomeniny kyčle mají za následek jen zřídka neurologický nebo cévní zranění.
Lékařský
Mnoho lidí se před zlomením kyčle necítí dobře; je běžné, že přestávka byla způsobena a podzim kvůli nějaké nemoci, zejména u starších osob. Stres poranění a pravděpodobný chirurgický zákrok nicméně zvyšuje riziko nemoci včetně infarkt, mrtvice, a hrudní infekce.
Pacienti se zlomeninou kyčle jsou vystaveni značnému riziku tromboemoblismus, krevní sraženiny, které se uvolňují a cestují v krevním řečišti.[5] Hluboká žilní trombóza (DVT) je situace, kdy se krev v žilách nohou sráží a způsobuje bolest a otok. To je velmi časté po zlomenině kyčle, protože oběh stagnuje a krev je hyperkoagulační jako reakce na zranění. K DVT může dojít bez způsobení příznaků. A plicní embolie (PE) nastává, když se srážená krev z HŽT uvolní z žil na nohou a projde až do plic. Cirkulace do částí plic je přerušena, což může být velmi nebezpečné. Fatální PE může mít po zlomenině kyčle 2% incidenci a v jiných případech může přispět k nemoci a úmrtnosti.
Duševní zmatek je extrémně časté po zlomenině kyčle. Obvykle se úplně vyčistí, ale dezorientující zkušenost s bolestí, nehybností, ztrátou nezávislosti, přesunem na cizí místo, chirurgickým zákrokem a drogami se spojí delirium nebo zdůraznit již existující demence.
Infekce močových cest (UTI). Pacienti jsou imobilizováni a mnoho dní v posteli; jsou často katetrizováno, obvykle způsobující infekci.
Dlouhodobá imobilizace a potíže s pohybem ztěžují vyhýbání dekubity na křížové kosti a patách pacientů se zlomeninami kyčle. Kdykoli je to možné, doporučuje se včasná mobilizace; v opačném případě, matrace se střídavým tlakem by měly být použity.[7][8][9]
Rizikové faktory
Zlomenina kyčle po pádu bude pravděpodobně a patologická zlomenina. Mezi nejčastější příčiny slabosti kostí patří:[Citace je zapotřebí ]
- Osteoporóza.
- jiný metabolická onemocnění kostí jako Pagetova nemoc, osteomalace, osteopetróza a osteogenesis imperfecta. Stresové zlomeniny se může objevit v oblasti kyčle s metabolickým onemocněním kostí.
- Zvýšené hladiny homocysteinu, toxická „přírodní“ aminokyselina.
- Benigní nebo maligní primární kostní nádory jsou vzácné příčiny zlomenin kyčle.
- Metastatické rakovinová ložiska v proximálním femuru mohou oslabit kost a způsobit patologickou zlomeninu kyčle.
- Infekce v kosti je vzácnou příčinou zlomeniny kyčle.
- Kouření tabáku (spojené s osteoporózou).
Mechanismus

Funkční anatomie
The kyčelní kloub, je kulový kloub. Stehenní kost se spojuje na acetabulum pánve a vyčnívá laterálně, než se nakloní mediálně a inferiorně a vytvoří koleno. Ačkoli tento kloub má tři stupně svobody, je stále stabilní díky interakci vazy a chrupavka. The labrum lemuje obvod acetabula, aby poskytla stabilitu a tlumení nárazů. Kloubní chrupavka pokrývá konkávní oblast acetabula a poskytuje větší stabilitu a absorpci nárazů. Celý kloub je obklopen samotnou kapslí zajištěnou šlachou sval psoas a tři vazy. The iliofemorální, nebo Y, vaz je umístěn vpředu a slouží k prevenci kyčle hyperextenze. The pubofemorální vaz se nachází vpředu těsně pod iliofemorální vaz a slouží především k odporu únos, rozšíření, a nějaký vnější rotace. Nakonec ischiofemorální vaz na zadní straně kapsle odolává rozšíření, addukce, a vnitřní rotace. Při zvažování biomechaniky zlomenin kyčle je důležité zkoumat mechanická zatížení kyčelního kloubu při nízkoenergetických pádech.[Citace je zapotřebí ]
Biomechanika
Kyčelní kloub je jedinečný v tom, že zažívá kombinované mechanické zatížení. Axiální zatížení podél hřídele stehenní kost výsledky v tlakové napětí. Ohybové zatížení na krku stehenní kosti způsobuje tahové napětí podél horní části krku a tlakové napětí podél spodní části krku. Zatímco artróza a osteoporóza jsou spojeny s zlomenina kosti jak stárneme, tato onemocnění nejsou příčinou samotné zlomeniny. Pády s nízkou energií z postavení jsou odpovědné za většinu zlomenin u starších osob, ale klíčovým faktorem je také směr pádu.[10][11][12] Starší lidé mají tendenci padat na stranu jako místo dopředu, a boční bok a dopadne na zem jako první.[5] Během bočního pádu je pravděpodobnost zlomeniny kyčle 15krát a 12krát vyšší u starších mužů a žen.
Neurologické faktory
Starší lidé jsou také náchylní k zlomeninám kyčle kvůli mnoha faktorům, které mohou ohrozit propriocepce a Zůstatek, včetně léků, závrať, mrtvice, a periferní neuropatie.[5][13][14]
Diagnóza
Vyšetření
Posunuté zlomeniny trochanteru nebo krčku stehenní kosti způsobí klasicky vnější rotaci a zkrácení nohy, když pacient leží na zádech.[5]
Zobrazování
Typicky jsou rentgenové snímky pořizovány z kyčle zepředu (pohled AP) a ze strany (pohled z boku). Je třeba se vyhnout pohledu na žabí stehna, protože mohou způsobit silnou bolest a dále vytlačit zlomeninu.[5] V situacích, kdy je podezření na zlomeninu kyčle, ale na rentgenovém snímku to není zřejmé, je dalším výběrem MRI. Pokud není k dispozici MRI nebo nelze pacienta umístit do skeneru, lze jako náhradu použít CT. Citlivost MRI pro rentgenově okultní zlomeniny je vyšší než CT. Kostní sken je další užitečnou alternativou, nicméně mezi podstatné nevýhody patří snížená citlivost, časné falešně negativní výsledky a snížená viditelnost nálezů v důsledku metabolických změn souvisejících s věkem u starších osob.[Citace je zapotřebí ]
Případ prokazující možné pořadí zobrazování v původně jemných nálezech:

RTG ukazující podezření na kompresivní zlomeninu subkapitály jako radiodense

CT vyšetření ukazuje totéž, atypické pro zlomeninu, protože kůra je koherentní

T1 vážené, turbo spin echo, MRI potvrzuje zlomeninu, protože okolní kostní dřeň má slabý signál z otoku.
Protože pacienti nejčastěji vyžadují operaci, je nutné provést úplné předoperační všeobecné vyšetření. To by normálně zahrnovalo krevní testy, EKG a rentgen hrudníku.
Typy


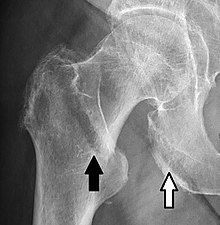
Rentgenové záření postiženého kyčle obvykle činí diagnózu zřejmou; AP (předozadní) a boční pohledy by měly být získány.
| Kapsle | Plocha | Klasifikace | ||
|---|---|---|---|---|
| Intracapsular | hlavice stehenní kosti | AO 31-C1 - 31-C3 | Pipkinova klasifikace | |
| krk stehenní kosti | Subkapitál | AO 31-B1 - 31-B3 | Klasifikace zahrady, Pauwelova klasifikace | |
| Transcervikální | ||||
| Basicervical | ||||
| Extracapsular | Trochanteric | Intertrochanteric (mezi větší a menší trochanter[16]) | AO 31-A1 - 31-A2 | Evansova klasifikace (1949), Ramadierova klasifikace (1956), Boydova a Griffinova klasifikace (1949), klasifikace Decoulx & Lavarde (1969), Enderova klasifikace (1970), Tronzova klasifikace (1973), Evans-Jensenova klasifikace (1975), Deburgeova klasifikace (1976), Briotova klasifikace (1980) |
| Pertrochanteric (skrz trochantery[16][17]) | AO 31-A3 | |||
| Subtrochanterický | AO 32 | Seinsheimerova klasifikace | ||
Trochanterické zlomeniny se dělí buď na intertrochanterické (mezi větší a menší trochanter[16]) nebo pertrochanterické (prostřednictvím trochanterů[16][17]) podle Müller AO Klasifikace zlomenin.[18] Rozdíl mezi těmito typy je prakticky malý. Termíny jsou často používány jako synonyma.[19][20] An izolovaná trochanterická zlomenina zahrnuje jeden z trochanterů, aniž by prošel anatomickou osou stehenní kosti, a může se objevit u mladých jedinců v důsledku silné svalové kontrakce.[21] Přesto izolovaná trochanterická zlomenina nemusí být považována za skutečnou zlomeninu kyčle, protože nemá průřez.
Prevence
Většina zlomenin kyčle je důsledkem pádu, zejména u starších osob. Klíčem ke snížení výskytu zlomenin kyčle je proto zjištění, proč došlo k pádu, a implementace léčby nebo změn. Často je identifikováno více přispívajících faktorů.[22] Ty mohou zahrnovat faktory prostředí a lékařské faktory (jako je posturální hypotenze nebo koexistující postižení z nemoci, jako je Mrtvice nebo Parkinsonova choroba které způsobují poškození zraku a / nebo rovnováhy). Nedávná studie zjistila vysoký výskyt nediagnostikovaných cervikální spondylotická myelopatie (CSM) u pacientů se zlomeninou kyčle.[23] To je v důsledku CSM relativně nerozpoznané.[24]
Navíc existují určité důkazy o systémech navržených tak, aby poskytovaly ochranu v případě pádu. Chrániče kyčle například snižují počet zlomenin kyčle u starších osob, ale často se nepoužívají.[25]
Řízení
Většina zlomenin kyčle je léčena chirurgicky implantování A protéza. Chirurgická léčba převáží rizika nechirurgické léčby, která vyžaduje rozsáhlou postel.[5] Dlouhodobá imobilizace zvyšuje riziko tromboembolismu, pneumonie, dekondice a dekubitů. Bez ohledu na to je operace velkým stresem, zejména u starších osob. Bolest je také významná a může také vést k imobilizaci, proto se pacientům doporučuje, aby se co nejdříve stali mobilními, často za pomoci fyzikální terapie. Skeletální trakce probíhající operace není doložena důkazy.[26] Regionální nervové bloky jsou užitečné při léčbě bolesti u zlomenin kyčle.[27] Chirurgický zákrok lze provádět v celkové anestezii nebo pomocí neuraxiálních technik - výběr je založen na chirurgických a pacientských faktorech, protože výsledky jako úmrtnost a komplikace po zákroku včetně pneumonie, infarktu myokardu, cévní mozkové příhody nebo zmatenosti nejsou anestetickou technikou ovlivněny.[28]
Transfuze červených krvinek je běžné u lidí podstupujících operaci zlomeniny kyčle kvůli ztrátě krve utrpěné během operace a zranění. Dávat krev, když je hemoglobin nižší než 10 g / dl oproti méně než 8 g / dl, bylo podle hodnocení Cochrane z roku 2015 nejasným přínosem.[29] Přezkoumání v roce 2018 však zjistilo, že čekání, až bude hemoglobin nižší než 8 g / dl nebo osoba bude mít příznaky, zvyšuje riziko srdečních problémů.[30]
Pokud je operativní léčba odmítnuta nebo jsou rizika chirurgického zákroku považována za příliš vysoká, hlavní důraz je kladen na úlevu od bolesti. Při dlouhodobé léčbě lze uvažovat o kosterní trakci. Agresivní hrudník fyzioterapie je zapotřebí ke snížení rizika zápal plic a kvalifikované rehabilitaci a ošetřovatelství, kterým je třeba se vyhnout dekubity a DVT /plicní embolie Většina lidí bude spát několik měsíců. Neoperativní léčba je nyní omezena pouze na lékařsky nestabilní nebo demenciální pacienty nebo na pacienty, kteří jsou na počátku neambulační s minimální bolestí během převodu.[5]
Odhaduje se, že chirurgický zákrok ve stejný den nebo den po přestávce snižuje pooperační úmrtnost u lidí, kteří jsou lékařsky stabilní.[31]
Intrakapsulární zlomeniny

U zlomenin nízkého stupně (zahrada typu 1 a 2) je standardní léčbou fixace zlomeniny in situ pomocí šroubů nebo posuvného šroubového / dlahovitého zařízení. Tuto léčbu lze nabídnout také u zlomenin s posunem po zmenšení zlomeniny.
Zlomeniny spravované uzavřená redukce lze případně ošetřit perkutánně zasunutými šrouby.[32]
U starších pacientů s posunutými nebo intrakapsulárními zlomeninami mnoho chirurgů dává přednost provedení a hemiartroplastika, nahrazení zlomené části kosti kovovým implantátem. U starších lidí, kteří jsou zdravotně v pořádku a stále aktivní, a totální náhrada kyčle může být uvedeno. Nezávisle mobilní starší dospělí se zlomeninami kyčle mohou mít prospěch z totální náhrady kyčelního kloubu místo hemiartroplastiky.[33]
Trakce je kontraindikována u zlomenin krčku stehenní kosti, protože ovlivňuje průtok krve do hlavy stehenní kosti.[34]
Trochanterická zlomenina

Trochanterická zlomenina pod krkem stehenní kosti má dobrou šanci na uzdravení.
Uzavřená redukce nemusí být uspokojivé a otevřená redukce pak se stane nezbytným.[35] Použití otevřené redukce bylo hlášeno jako 8–13% u pertrochanterických zlomenin a 52% u intertrochanterických zlomenin.[36] Intertrochanterické i pertrochanterické zlomeniny lze léčit a dynamický kyčelní šroub a talíř, nebo intramedulární tyč.[35]
Zlomenina se obvykle zahojí 3–6 měsíců. Protože je to běžné pouze u starších osob, odstranění dynamický kyčelní šroub se obvykle nedoporučuje, aby se zabránilo zbytečnému riziku druhé operace a zvýšenému riziku opětovného zlomeniny po vyjmutí implantátu. Nejčastější příčinou zlomenin kyčle u starších osob je osteoporóza; v takovém případě může léčba osteoporózy dobře snížit riziko další zlomeniny. Pouze mladí pacienti mají sklon uvažovat o jeho odstranění; implantát může fungovat jako a stoupačka stresu, čímž se zvyšuje riziko přestávky, dojde-li k další nehodě.[Citace je zapotřebí ]
Subtrochanterické zlomeniny
Subtrochanterické zlomeniny lze léčit pomocí intramedulární hřebík nebo šroub-desková konstrukce a může vyžadovat trakce předoperačně, i když tato praxe je neobvyklá. Není jasné, zda některý konkrétní typ nehtu vede k jiným výsledkům než jakýkoli jiný typ nehtu.[37]
Provede se boční řez trochanterem a kolem zlomeniny se umístí cerklážní drát pro zmenšení. Jakmile bylo dosaženo redukce, je veden kanál pro nehet přes proximální kůru a dřeň. Hřeb je zasunut do kanálu a je fixován proximálně a distálně šrouby. Rentgenové paprsky se získávají, aby se zajistilo správné zmenšení a umístění nehtu a bylo dosaženo šroubů. [38]
Rehabilitace
Bylo prokázáno, že rehabilitace roste denní funkční stav. Čtyřicet procent jedinců se zlomeninami kyčle je také diagnostikováno demence nebo mírné kognitivní poruchy což často vede k horším pooperačním výsledkům.[39] V takových případech se ukázalo, že vylepšené modely rehabilitace a péče mají omezené pozitivní účinky při snižování deliria a délky pobytu v nemocnici.[39] Není jasné, zda použití anabolické steroidy účinky zotavení.[40]
Není dostatek důkazů k určení, jaké jsou nejlepší strategie na podporu chůze po operaci zlomeniny kyčle.[41]
Doplněk výživy
Perorální doplňky s nebílkovinnou energií, bílkovinami, vitamíny a minerály zahájené před nebo brzy po operaci mohou zabránit komplikacím během prvního roku po zlomenině kyčle u starších dospělých; bez zdánlivých účinků na úmrtnost.[42]
Chirurgické komplikace
Hluboká nebo povrchová infekce rány má přibližný výskyt 2%. Je to vážný problém, protože povrchová infekce může vést k hluboké infekci. To může způsobit infekci hojící se kosti a kontaminaci implantátů. Je obtížné eliminovat infekci v přítomnosti kovových cizích těles, jako jsou implantáty. Bakterie uvnitř implantátů jsou nepřístupné obrannému systému těla a antibiotikům. Vedení se má pokusit potlačit infekci odtokem a antibiotiky, dokud se kost nezhojí. Poté by měl být implantát odstraněn, poté se infekce může vyčistit. Může dojít k selhání implantátu; kovové šrouby a deska se mohou zlomit, vycouvat nebo nadříznout a vstoupit do spoje. K tomu dochází buď nepřesným umístěním implantátu, nebo pokud fixace nedrží ve slabé a křehké kosti. V případě selhání může být chirurgický zákrok přepracován nebo změněn na a totální náhrada kyčle.Mal-positioning: Zlomeninu lze zafixovat a následně zahojit v nesprávné poloze; zejména rotace. To nemusí být závažný problém nebo to může vyžadovat další osteotomie chirurgický zákrok k nápravě.[Citace je zapotřebí ]
Prognóza
Zlomeniny kyčle jsou velmi nebezpečné epizody, zejména u starších a křehkých pacientů. Riziko úmrtí na stres z chirurgického zákroku a zranění v prvních třiceti dnech je asi 10%. Jeden rok po zlomenině to může dosáhnout 30%.[43] Pokud se stav neléčí, bolest a nehybnost uložené pacientovi toto riziko zvyšují. Problémy jako dekubity a infekce hrudníku jsou všechny zvýšeny nehybností. Prognóza neošetřených zlomenin kyčle je velmi špatná.[Citace je zapotřebí ]
Post operace
Z osob postižených ve věku nad 65 let je 40% převedeno přímo do zařízení dlouhodobé péče, zařízení pro dlouhodobou rehabilitaci nebo pečovatelské domy; většina postižených vyžaduje nějakou živou pomoc od rodin nebo poskytovatelů domácí péče. 50% trvale vyžaduje chodci, hole nebo berle pro mobilitu; všechny vyžadují nějakou pomoc s mobilitou během procesu hojení. Většina z obnovy schopnosti chůze a činností každodenního života nastává do 6 měsíců od zlomeniny.[44] Po zlomenině přibližně polovina starších lidí obnoví před zlomeninu úroveň pohyblivosti a schopnosti vykonávat pomocné činnosti každodenního života, zatímco 40–70% znovu získá úroveň samostatnosti pro základní činnosti každodenního života.[44]
Mezi postiženými ve věku nad 50 let přibližně 25% zemře během příštího roku na komplikace, jako je krevní sraženiny (hluboká žilní trombóza, plicní embolie ), infekce, a zápal plic.[Citace je zapotřebí ]
Pacienti se zlomeninami kyčle jsou vystaveni vysokému riziku budoucích zlomenin včetně kyčle, zápěstí, ramene a páteře. Po léčbě akutní zlomeniny je třeba se zaměřit na riziko budoucích zlomenin. V současné době je pouze 1 ze 4 pacientů po zlomenině kyčle léčen a pracuje na osteoporóze, základní příčině většiny zlomenin. Současné standardy léčby zahrnují zahájení a bisfosfonát snížit budoucí riziko zlomenin až o 50%.[Citace je zapotřebí ]
Epidemiologie

Zlomeniny kyčle jsou vidět globálně a představují vážný problém na úrovni jednotlivce i populace. Odhaduje se, že do roku 2050 bude na celém světě šest milionů případů zlomenin kyčle.[46] Jedna studie publikovaná v roce 2001 zjistila, že pouze v USA bylo kvůli zlomeninám kyčle hospitalizováno 310 000 osob, což může představovat 30% Američanů, kteří byli v tomto roce hospitalizováni.[47] Další studie zjistila, že v roce 2011 patřily zlomeniny krčku stehenní kosti k nejdražším podmínkám v amerických nemocnicích, s celkovými náklady téměř 4,9 miliardy USD na 316 000 hospitalizací hospitalizovaných pacientů.[48] Míra zlomenin kyčle ve Spojených státech klesá, pravděpodobně kvůli zvýšenému používání bisfosfonátů a řízení rizik.[49] Padající, špatné vidění, hmotnost a výška jsou považovány za rizikové faktory. Pád je jedním z nejčastějších rizikových faktorů pro zlomeniny kyčle. Přibližně 90% zlomenin kyčle se připisuje pádům z výšky ve stoje.[50]
Vzhledem k vysoké morbiditě a mortalitě spojené se zlomeninami kyčelního kloubu a nákladům na systém zdravotní péče v Anglii a Walesu Národní databáze zlomenin kyčle je povinný celostátní audit péče a léčby všech zlomenin kyčle.[Citace je zapotřebí ]
Počet obyvatel
Všechny populace mají zlomeniny kyčle, ale jejich počet se liší podle rasy, pohlaví a věku. Ženy trpí třikrát tolik zlomenin kyčle než muži.[51] Za celý život mají muži odhadované riziko 6%, zatímco u žen po menopauze je riziko zlomeniny kyčle odhadováno na 14%.[52] Tyto statistiky poskytují přehled o délce života a docházejí k závěru, že u žen je dvakrát větší pravděpodobnost zlomeniny kyčle. Převážná většina zlomenin kyčle se vyskytuje u bílých jedinců, zatímco u černochů a Hispánců je jejich výskyt nižší. To může být způsobeno jejich obecně vyšší hustotou kostí a také proto, že bílí mají delší celkovou životnost a vyšší pravděpodobnost dosažení pokročilého věku, kdy se zvyšuje riziko zlomeniny kyčle.[52] Klíčovým faktorem je také deprivace: v Anglii bylo zjištěno, že lidé v nejchudších částech země mají větší pravděpodobnost zlomeniny kyčle a menší pravděpodobnost dobrého uzdravení než lidé v nejméně znevýhodněných oblastech.[53]
Věk je dominantním faktorem poranění zlomeniny kyčle, přičemž většina případů se vyskytuje u lidí starších 75 let. Zvýšení věku souvisí se zvýšením výskytu zlomenin kyčle,[46] což je nejčastější příčina hospitalizace u stoletých, překonávání městnavého srdečního selhání a infekce dýchacích cest.[54] Pády jsou nejčastější příčinou zlomenin kyčle; kolem 30–60% starších dospělých klesá každý rok. To zvyšuje riziko zlomenin kyčle a vede ke zvýšení rizika úmrtí u starších jedinců, a to o jeden rok úmrtnost je vidět z 12–37%.[55] U zbývajících pacientů, kteří netrpí úmrtností, polovina z nich potřebuje pomoc a nemohou žít samostatně. Také starší dospělí trpí zlomeninami kyčle kvůli osteoporóza, což je degenerativní onemocnění způsobené věkem a poklesem kostní hmoty. Průměrný věk pro utrpení zlomeniny kyčle je 77 let u žen a 72 let u mužů.[56] To ukazuje, jak úzce souvisí věk se zlomeninami kyčle.
Reference
- ^ A b C d E F G h i j k l m n Ó p q Ferri FF (2017). E-kniha Ferriho klinického poradce 2018: 5 knih v 1. Elsevier Health Sciences. p. 615. ISBN 9780323529570. Archivováno z původního dne 13. října 2017.
- ^ A b C d E F G h i j „Zlomeniny kyčle“. OrthoInfo - AAOS. Dubna 2009. Archivováno z původního dne 29. června 2017. Citováno 27. září 2017.
- ^ A b C d E F G h Brunner LC, Eshilian-Oates L, Kuo TY (únor 2003). "Zlomeniny kyčle u dospělých". Americký rodinný lékař. 67 (3): 537–42. PMID 12588076.
- ^ Guay J, Parker MJ, Griffiths R, Kopp SL (květen 2018). "Periferní nervové bloky pro zlomeniny kyčle: Cochrane Review". Anestezie a analgezie. 126 (5): 1695–1704. doi:10.1213 / ANE.0000000000002489. PMID 28991122. S2CID 37497179.
- ^ A b C d E F G h i Základy muskuloskeletální péče. Sarwark, John F. Rosemont, Ill.: Americká akademie ortopedických chirurgů. 2010. ISBN 9780892035793. OCLC 706805938.CS1 maint: ostatní (odkaz)
- ^ Rabow MW, McPhee SJ, Papadakis MA (2. září 2017). Aktuální lékařská diagnóza a léčba 2018 (Padesáté sedmé vydání.). New York. ISBN 9781259861482. OCLC 959649794.
- ^ „Zlomeniny krčku femuru“. Wheeless 'Učebnice ortopedie. Lékařská fakulta Duke University. Archivováno z původního dne 18. ledna 2008. Citováno 27. ledna 2008.
- ^ „Intertrochanterické zlomeniny“. Wheeless 'Učebnice ortopedie. Lékařská fakulta Duke University. Archivováno z původního dne 18. ledna 2008. Citováno 27. ledna 2008.
- ^ „Ortopedie pro kontrolu poškození: Stabilizace pacienta, včasná mobilizace“. 74. Výroční zasedání Americká akademie ortopedických chirurgů instruktáž. Lékařské zprávy dnes. 18. února 2007. Archivováno z původního dne 22. listopadu 2008. Citováno 27. ledna 2008.
- ^ Hwang HF, Lee HD, Huang HH, Chen CY, Lin MR (srpen 2011). "Mechanismy pádu, síla kostí a zlomeniny kyčle u starších mužů a žen na Tchaj-wanu". Osteoporóza mezinárodní. 22 (8): 2385–93. doi:10.1007 / s00198-010-1446-4. PMID 20963399. S2CID 2199032.
- ^ Rockwood a Greenova zlomenina u dospělých. Rockwood, Charles A., Jr., 1936-, Green, David P., Bucholz, Robert W. (7. vydání). Philadelphia, PA: Wolters Kluwer Health / Lippincott Williams & Wilkins. 2010. ISBN 9781605476773. OCLC 444336477.CS1 maint: ostatní (odkaz)
- ^ Nevitt MC, Cummings SR (listopad 1993). „Typ pádu a riziko zlomenin kyčle a zápěstí: studie osteoporotických zlomenin. Výzkumná skupina pro studium osteoporotických zlomenin“. Journal of the American Geriatrics Society. 41 (11): 1226–34. doi:10.1111 / j.1532-5415.1993.tb07307.x. PMID 8227898.
- ^ Cumming RG, Le Couteur DG (2003). „Benzodiazepiny a riziko zlomenin kyčle u starších lidí: přehled důkazů“. Léky na CNS. 17 (11): 825–37. doi:10.2165/00023210-200317110-00004. PMID 12921493. S2CID 26038041.
- ^ Bakken MS, Engeland A, Engesæter LB, Ranhoff AH, Hunskaar S, Ruths S (červenec 2013). „Zvýšené riziko zlomenin kyčle u starších lidí užívajících antidepresiva: údaje z norské databáze předpisů a norského registru zlomenin kyčle“. Věk a stárnutí. 42 (4): 514–20. doi:10.1093 / stárnutí / na zádi009. PMID 23438446.
- ^ * „Prevence a léčba fraktury kyčle u starších lidí. Část 7: Chirurgická léčba“. Síť Scottish Intercollegiate Guidelines Network. Archivovány od originál dne 24. dubna 2017. Citováno 23. dubna 2017. Poslední úprava 15. července 2002
- Oblast trochanterických zlomenin: Ernst Raaymakers, Inger Schipper, Rogier Simmermacher, Chris van der Werken. "Proximální femur". Nadace AO. Archivovány od originál dne 24. dubna 2017. Citováno 23. dubna 2017.CS1 maint: více jmen: seznam autorů (odkaz)
- Oblast subtrochanterických zlomenin: Mark Lee. „Subtrochanterické zlomeniny kyčle“. Archivováno z původního dne 26. dubna 2017. Citováno 25. dubna 2017. Aktualizováno: 22. června 2016
- Oblast zlomenin krčku stehenní kosti: Stránka 333 v: Paul Tornetta, III, Sam W. Wiesel (2010). Operativní techniky v ortopedické úrazové chirurgii. Lippincott Williams & Wilkins. ISBN 9781451102604.CS1 maint: více jmen: seznam autorů (odkaz)
- ^ A b C d Stránka 245 v: David J. Dandy, Dennis J. Edwards (2009). Essential Orthopedics and Trauma, 5. vydání. Elsevier Health Sciences. ISBN 9780702042096.
- ^ A b Schipper IB, Steyerberg EW, Castelein RM, van Vugt AB (únor 2001). "Spolehlivost klasifikace AO / ASIF pro pertrochanterické zlomeniny femuru". Acta Orthopaedica Scandinavica. 72 (1): 36–41. doi:10.1080/000164701753606662. PMID 11327411. S2CID 13405033.
- ^ Ernst Raaymakers, Inger Schipper, Rogier Simmermacher, Chris van der Werken. "Proximální femur". Nadace AO. Archivovány od originál dne 24. dubna 2017. Citováno 23. dubna 2017.CS1 maint: více jmen: seznam autorů (odkaz)
- ^ Strana 190 v: Richard A. Gosselin, David A. Spiegel, Michelle Foltz (2014). Globální ortopedie: péče o muskuloskeletální poruchy a úrazy v přísných podmínkách. Springer Science & Business. ISBN 9781461415787.CS1 maint: více jmen: seznam autorů (odkaz)
- ^ Stránka 365 v: Anita K. Simonds (2007). Neinvazivní respirační podpora, třetí vydání: Praktická příručka. CRC Press. ISBN 9780340809846.
- ^ Stránka 303 v: Thomas Pope, Hans L. Bloem, Javier Beltran, William B.Morrison, David John Wilson (2014). E-kniha o muskuloskeletálním zobrazování (2. vyd.). Elsevier Health Sciences. ISBN 9780323278188.CS1 maint: více jmen: seznam autorů (odkaz)
- ^ Rubenstein LZ (září 2006). „Pády starších lidí: epidemiologie, rizikové faktory a strategie prevence“. Věk a stárnutí. 35 Suppl 2 (doplněk 2): ii37 – ii41. doi:10.1093 / stárnutí / afl084. PMID 16926202. Archivováno z původního dne 6. září 2016.
- ^ Radcliff KE, Curry EP, Trimba R, Walker JB, Purtill JJ, Austin MS a kol. (Duben 2016). "Vysoký výskyt nediagnostikované cervikální myelopatie u pacientů s frakturou kyčle ve srovnání s kontrolami". Journal of Orthopedic Trauma. 30 (4): 189–93. doi:10.1097 / BOT.0000000000000485. PMID 26562581. S2CID 33628708.
- ^ "Cervikální spondylotická myelopatie". Myelopathy.org. Archivovány od originál dne 18. listopadu 2015. Citováno 9. března 2016.
- ^ Santesso N, Carrasco-Labra A, Brignardello-Petersen R (březen 2014). "Chrániče kyčle pro prevenci zlomenin kyčle u starších lidí". Cochrane Database of Systematic Reviews. 3 (3): CD001255. doi:10.1002 / 14651858.CD001255.pub5. PMID 24687239.
- ^ Handoll HH, Queally JM, Parker MJ (prosinec 2011). "Předoperační trakce pro zlomeniny kyčle u dospělých". Cochrane Database of Systematic Reviews (12): CD000168. doi:10.1002 / 14651858.CD000168.pub3. PMID 22161361.
- ^ Ritcey B, Pageau P, Woo MY, Perry JJ (leden 2016). „Regionální nervové bloky pro zlomeniny krčku kyčle a femuru na pohotovostním oddělení: Systematický přehled“. Canadian Journal of Emergency Medicine. 18 (1): 37–47. doi:10.1017 / cem.2015.75. PMID 26330019.
- ^ Guay J, Parker MJ, Gajendragadkar PR, Kopp S (únor 2016). "Anestezie pro operaci zlomeniny kyčle u dospělých". Cochrane Database of Systematic Reviews. 2: CD000521. doi:10.1002 / 14651858.CD000521.pub3. PMC 6464323. PMID 26899415.
- ^ Brunskill SJ, Millette SL, Shokoohi A, Pulford EC, Doree C, Murphy MF, Stanworth S (duben 2015). „Transfuze červených krvinek u lidí podstupujících operaci zlomeniny kyčle“. Cochrane Database of Systematic Reviews. 4 (4): CD009699. doi:10.1002 / 14651858.CD009699.pub2. PMID 25897628.
- ^ Gu WJ, Gu XP, Wu XD, Chen H, Kwong JS, Zhou LY a kol. (Duben 2018). „Restriktivní versus liberální strategie pro transfuzi červených krvinek: Systematický přehled a metaanalýza u ortopedických pacientů“. The Journal of Bone and Joint Surgery. Americký svazek. 100 (8): 686–695. doi:10,2106 / JBJS.17.00375. PMID 29664857. S2CID 4940514.
- ^ Sobolev B, Guy P, Sheehan KJ, Kuramoto L, Sutherland JM, Levy AR a kol. (Srpen 2018). „Úmrtné účinky alternativ načasování pro operaci zlomeniny kyčle“. CMAJ. 190 (31): E923 – E932. doi:10 1503 / cmaj. 171512. PMC 6078777. PMID 30087128.
- ^ Reinhard Hoffmann, Norbert P Haas. "Zlomeniny krčku stehenní kosti (31-B)". Nadace OA. Archivováno z původního dne 27. dubna 2017., s odvoláním na: T. P. Rüedi, R. E. Buckley, C.G. Moran (2007). OA Principy správy zlomenin. Thieme Medical Publishers. ISBN 9781588905567.CS1 maint: více jmen: seznam autorů (odkaz)
- ^ Metcalfe D, soudce A, Perry DC, Gabbe B, Zogg CK, Costa ML (květen 2019). „Totální artroplastika kyčelního kloubu versus hemiartroplastika pro samostatně pohyblivé starší dospělé s intrakapsulárními zlomeninami kyčle“. Poruchy svalové a kosterní soustavy BMC. 20 (1): 226. doi:10.1186 / s12891-019-2590-4. PMC 6525472. PMID 31101041.
- ^ Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: Společnosti McGraw-Hill. ISBN 978-0-07-148480-0.
- ^ A b Podtypy trochanterických zlomenin: Ernst Raaymakers, Inger Schipper, Rogier Simmermacher, Chris van der Werken. "Proximální femur". Nadace OA. Archivovány od originál dne 24. dubna 2017. Citováno 23. dubna 2017.CS1 maint: více jmen: seznam autorů (odkaz)
- ^ Boldin C, Seibert FJ, Fankhauser F, Peicha G, Grechenig W, Szyszkowitz R (únor 2003). „Proximální femorální hřebík (PFN) - minimální invazivní léčba nestabilních zlomenin proximálního femuru: prospektivní studie 55 pacientů s 15měsíčním sledováním“. Acta Orthopaedica Scandinavica. 74 (1): 53–8. doi:10.1080/00016470310013662. PMID 12635794.
- Tato studie uvádí následující primární zdroj:
Friedl W, Colombo-Benkmann M, Dockter S, et al. (1994). „Gammanagel-osteosynthes per- und subtrochanterer Femurfrakturen“. Chirurg. 65.
- Tato studie uvádí následující primární zdroj:
- ^ Skutečně JM, Harris E, Handoll HH, Parker MJ (září 2014). "Intramedulární nehty pro extrakapsulární zlomeniny kyčle u dospělých". Cochrane Database of Systematic Reviews. 9 (9): CD004961. doi:10.1002 / 14651858.CD004961.pub4. PMID 25212485.
- ^ [1], Weaver M. Uzavřené cefalomedulární hřebíky subtrochanterické zlomeniny kyčle. J Med Ins. 2016; 2016 (100) doi:https://jomi.com/article/100
- ^ A b Smith TO, Gilbert AW, Sreekanta A, Sahota O, Griffin XL, Cross JL a kol. (Únor 2020). „Vylepšené modely rehabilitace a péče o dospělé s demencí po operaci zlomeniny kyčle“. Cochrane Database of Systematic Reviews. 2: CD010569. doi:10.1002 / 14651858.CD010569.pub3. PMC 7006792. PMID 32031676.
- ^ Farooqi V, van den Berg ME, Cameron ID, Crotty M (říjen 2014). "Anabolické steroidy pro rehabilitaci po zlomenině kyčle u starších lidí". Cochrane Database of Systematic Reviews. 10 (10): CD008887. doi:10.1002 / 14651858.CD008887.pub2. PMC 6669256. PMID 25284341.
- ^ Handoll HH, Sherrington C, Mak JC (březen 2011). „Intervence pro zlepšení pohyblivosti po operaci zlomeniny kyčle u dospělých“. Cochrane Database of Systematic Reviews. 129 (3): 435. doi:10.1002 / 14651858.CD001704.pub4. PMID 21412873.
- ^ Avenell A, Smith TO, Curtain JP, Mak JC, Myint PK (listopad 2016). „Doplněk výživy pro následnou péči o zlomeniny kyčle u starších lidí“. Cochrane Database of Systematic Reviews (zveřejněno 30. listopadu 2016). 11: CD001880. doi:10.1002 / 14651858.CD001880.pub6. hdl:2164/9672. PMC 6464805. PMID 27898998.
- ^ Sedlář M, Kvasnička J, Krška Z, Tománková T, Linhart A (12. února 2015). „Včasná a subakutní zánětlivá odpověď a dlouhodobé přežití po traumatu kyčle a operaci“. Archivy gerontologie a geriatrie. 60 (3): 431–6. doi:10.1016 / j.archger.2015.02.002. PMID 25704919.

- ^ A b Dyer SM, Crotty M, Fairhall N, Magaziner J, Beaupre LA, Cameron ID, Sherrington C (září 2016). „Kritický přehled výsledků dlouhodobého postižení po zlomenině kyčle“. BMC geriatrie. 16 (1): 158. doi:10.1186 / s12877-016-0332-0. PMC 5010762. PMID 27590604.
- ^ Kanis JA, Odén A, McCloskey EV, Johansson H, Wahl DA, Cooper C (září 2012). „Systematický přehled výskytu zlomenin kyčle a celosvětové pravděpodobnosti zlomenin“. Osteoporóza mezinárodní. 23 (9): 2239–56. doi:10.1007 / s00198-012-1964-3. PMC 3421108. PMID 22419370.
- ^ A b Kannus P, Parkkari J, Sievanen H, Heinonen A, Vouri I, Jarvinen M (1996). "Epidemiologie zlomenin kyčle". Kost. 18 (1 příloha): 57–63. doi:10.1016/8756-3282(95)00381-9. PMID 8717549.
- ^ Huddleston JM, Whitford KJ (březen 2001). „Lékařská péče o starší pacienty se zlomeninami kyčle“. Mayo Clinic Proceedings. 76 (3): 295–8. doi:10.4065/76.3.295. PMID 11243276.
- ^ Torio CM, Andrews RM. „Náklady na národní nemocniční nemocnice: nejdražší podmínky podle plátce, 2011.“ Statistický přehled HCUP č. 160. Agentura pro výzkum a kvalitu ve zdravotnictví, Rockville, MD. Srpen 2013. „Statistický přehled č. 160“. Archivováno z původního dne 14. března 2017. Citováno 1. května 2017.
- ^ Brauer CA, Coca-Perraillon M, Cutler DM, Rosen AB (říjen 2009). „Výskyt a úmrtnost na zlomeniny kyčle ve Spojených státech“. JAMA. 302 (14): 1573–9. doi:10.1001 / jama.2009.1462. PMC 4410861. PMID 19826027.
- ^ Cumming RG, Nevitt MC, Cummings SR (1997). "Epidemiologie zlomenin kyčle". Epidemiologické recenze. 19 (2): 244–57. doi:10.1093 / oxfordjournals.epirev.a017956. PMID 9494786.
- ^ „Zlomeniny kyčle u starších dospělých“. CDC. CDC. Archivováno z původního dne 8. května 2015. Citováno 13. května 2015.
- ^ A b Lauritzen JB (1997). „Zlomeniny kyčle: epidemiologie, rizikové faktory, pády, absorpce energie, chrániče kyčle a prevence“. Dan Med Bull. 44 (2): 155–168. PMID 9151010.
- ^ Bardsley M. „Zaměření na: Zlomenina kyčle“. Hodinky kvality. Nuffield Trust & Health Foundation. Archivováno z původního dne 15. května 2015. Citováno 13. května 2015.
- ^ Rodríguez-Molinero A, Yuste A, Banegas JR (únor 2010). „Vysoký výskyt zlomenin kyčle u španělských stoletých“. Journal of the American Geriatrics Society. 58 (2): 403–5. doi:10.1111 / j.1532-5415.2009.02706.x. PMID 20370877.
- ^ Rubenstein LZ, Josephson KR (2002). „Epidemiologie pádů a synkopy“. Klinika geriatrické medicíny. 18 (2): 141–150. doi:10.1016 / S0749-0690 (02) 00002-2. PMID 12180240.
- ^ Baumgaertner MR, Higgins TF. (2002) „Zlomeniny krčku stehenní kosti.“ Rockwood & Green’s Fractures u dospělých. 1579-1586.
externí odkazy
- Zlomeniny krčku femuru Wheeless učebnice ortopedie
- Intertrochanterické zlomeniny Wheeless 'Učebnice ortopedie
| Klasifikace | |
|---|---|
| Externí zdroje |
|



