Syndrom polycystických vaječníků - Polycystic ovary syndrome
Syndrom polycystických vaječníků (PCOS) je stav charakterizovaný hyperandrogenismem, ale také ovulační dysfunkcí a morfologií polycystických vaječníků. PCOS se každopádně dělí na čtyři fenotypy, v závislosti na přítomnosti nebo nepřítomnosti těchto tří charakteristik. Pro diagnostiku PCOS jsou vyžadována dvě z následujících kritérií: oligo / anovulace, hyperandrogenismus, polycystické vaječníky na ultrazvuku, podle rotterdamských kritérií z roku 2003. [1]
| Syndrom polycystických vaječníků | |
|---|---|
| Ostatní jména | Hyperandrogenní anovulace (HA),[2] polycystické onemocnění vaječníků, Stein – Leventhalův syndrom[3] |
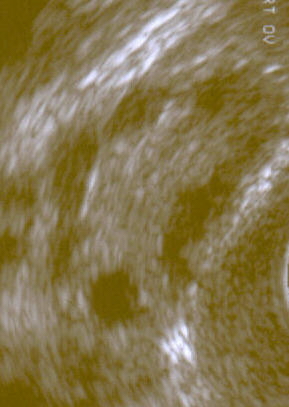 | |
| Polycystický vaječník zobrazený na ultrazvukový obraz. | |
| Specialita | Gynekologie, Endokrinologie |
| Příznaky | Nepravidelný menstruace, těžké období, přebytečné vlasy, akné, pánevní bolest, potíže s otěhotněním, skvrny silné, tmavší, sametové kůže[4] |
| Komplikace | Cukrovka typu 2, obezita, obstrukční spánková apnoe, srdeční choroba, poruchy nálady, rakovina endometria[5] |
| Doba trvání | Dlouhodobý[6] |
| Příčiny | Genetické a environmentální faktory[7][8] |
| Rizikové faktory | Obezita, málo pohybu, rodinná anamnéza[9] |
| Diagnostická metoda | Na základě anovulace, vysoké androgen úrovně, ovariální cysty[5] |
| Diferenciální diagnostika | Hyperplazie nadledvin, hypotyreóza, vysoké hladiny prolaktinu v krvi[10] |
| Léčba | Hubnutí, cvičení[11][12] |
| Léky | Antikoncepční pilulky, metformin, antiandrogeny[13] |
| Frekvence | 2% až 20% žen v plodném věku[9][14] |
Syndrom polycystických vaječníků (PCOS) je soubor příznaků způsobených zvýšenými androgeny u žen.[5][15] Známky a příznaky PCOS zahrnují nepravidelné nebo žádné menstruace, těžké období, nadměrné ochlupení těla a obličeje, akné, pánevní bolest, potíže s otěhotněním, a skvrny silné, tmavší, sametové kůže.[4] Přidružené podmínky zahrnují cukrovka typu 2, obezita, obstrukční spánková apnoe, srdeční choroba, poruchy nálady, a rakovina endometria.[5] Někdy je označován jako onemocnění polycystických vaječníků (PCOD) když tam je ultrasonografické důkaz přítomnosti ovariální cysty.
PCOS je způsoben kombinací genetických a environmentálních faktorů.[7][8][16] Mezi rizikové faktory patří obezita, nedostatek fyzického cvičení a rodinná anamnéza někoho s tímto onemocněním.[9] Diagnóza je založena na dvou z následujících tří zjištění: anovulace, vysoké hladiny androgenu a ovariální cysty.[5] Cysty mohou být detekovatelné pomocí ultrazvuk.[10] Mezi další stavy, které vyvolávají podobné příznaky, patří adrenální hyperplazie, hypotyreóza, a vysoké hladiny prolaktinu v krvi.[10]
PCOS nemá lék od roku 2020.[6] Léčba může zahrnovat změny životního stylu, jako je hubnutí a cvičení.[11][12] Antikoncepční pilulky může pomoci zlepšit pravidelnost menstruace, nadměrný růst vlasů a akné.[13] Metformin a antiandrogeny může také pomoci.[13] Lze použít i jiné typické způsoby léčby akné a odstraňování chloupků.[13] Úsilí o zlepšení plodnosti zahrnuje úbytek hmotnosti, klomifen nebo metformin.[17] Oplodnění in vitro používají někteří, u nichž jiná opatření nejsou účinná.[17]
PCOS je nejběžnější endokrinní porucha mezi ženami ve věku od 18 do 44 let.[18] Ovlivňuje přibližně 2% až 20% této věkové skupiny podle toho, jak je definována.[9][14] Když je někdo neplodný z důvodu nedostatečné ovulace, je nejčastější příčinou PCOS.[5] Nejdříve známý popis toho, co je nyní uznáváno jako PCOS, se datuje od roku 1721 v Itálii.[19]
Příznaky a symptomy
Mezi běžné příznaky a příznaky PCOS patří:
- Poruchy menstruace: PCOS většinou vyrábí oligomenorea (méně než devět menstruací za rok) nebo amenorea (žádná menstruace po dobu tří nebo více po sobě jdoucích měsíců), ale mohou se také objevit jiné typy menstruačních poruch.[18]
- Neplodnost: To obecně vyplývá přímo z chronické anovulace (nedostatek ovulace).[18]
- Vysoká hladina maskulinizujících hormonů: Známý jako hyperandrogenismus, nejčastější příznaky jsou akné a hirsutismus (mužský vzor růstu vlasů, například na bradě nebo na hrudi), ale může se vytvářet hypermenorea (silná a prodloužená menstruace), androgenní alopecie (zvýšené ztenčení vlasů nebo difúzní vypadávání vlasů) nebo jiné příznaky.[18][20] Přibližně tři čtvrtiny žen s PCOS (podle diagnostických kritérií NIH / NICHD 1990) mají důkazy o hyperandrogenemie.[21]
- Metabolický syndrom: To se jeví jako tendence k centrální obezita a další příznaky spojené s rezistence na inzulín.[18] Sérum inzulín, inzulínová rezistence a homocystein úrovně jsou vyšší u žen s PCOS.[22]
Ženy s PCOS mívají centrální obezitu, ale studie jsou protichůdné ohledně toho, zda je viscerální a podkožní tuk v břiše zvýšen, nezměněn nebo snížen u žen s PCOS ve srovnání s reprodukčně normálními ženami se stejnými index tělesné hmotnosti.[23] V každém případě androgeny, jako je testosteron, androstanolon (dihydrotestosteron) a nandrolon dekanoát Bylo zjištěno, že zvyšuje ukládání viscerálního tuku jak u samic, tak u žen.[24]
Přestože 80% PCOS se vyskytuje u žen s obezitou, 20% žen s diagnostikovanou chorobou jsou neobézní nebo „štíhlé“ ženy.[25] Obézní ženy, které trpí PCOS, však mají vyšší riziko nepříznivých výsledků, jako je: hypertenze, rezistence na inzulín, metabolický syndrom, a hyperplazie endometria.[26]
Způsobit
PCOS je heterogenní porucha nejisté příčiny.[27][28] Existují určité důkazy, že se jedná o genetické onemocnění. Mezi takové důkazy patří rodinné seskupování případů, větší shoda v monozygotní ve srovnání s dizygotický dvojčata a dědičnost endokrinních a metabolických vlastností PCOS.[8][27][28] Existují určité důkazy, že expozice vyšší než typické úrovni androgeny a anti-Müllerian hormon (AMH) in utero zvyšuje riziko vývoje PCOS v pozdějším životě.[29]
Genetika
Genetická složka se zdá být zděděna v autosomálně dominantní móda s vysokou genetická penetrace ale variabilní expresivita u žen; to znamená, že každé dítě má 50% šanci zdědit predisponující genetickou variantu (varianty) od rodiče, a pokud dcera obdrží variantu (varianty), bude mít do určité míry onemocnění.[28][30][31][32] Genetickou variantu (varianty) lze zdědit po otci nebo matce a lze ji předat oběma synům (kteří mohou být asymptomatickými přenašeči nebo mohou mít příznaky jako na počátku plešatost a / nebo nadměrné ochlupení) a dcery, které budou vykazovat známky PCOS.[30][32] The fenotyp Zdá se, že se projevuje alespoň částečně zvýšenými hladinami androgenu vylučovanými ovariální folikul theca buňky od žen s alelou.[31] Přesný ovlivněný gen dosud nebyl identifikován.[8][28][33] Ve vzácných případech mohou mutace jednoho genu vést k fenotypu syndromu.[34] Současné chápání patogeneze syndromu však naznačuje, že se jedná o komplexní multigenní poruchu.[35]
Závažnost symptomů PCOS se zdá být do značné míry určena faktory, jako je obezita.[8][18][36]PCOS má některé aspekty a metabolická porucha, protože jeho příznaky jsou částečně reverzibilní. Přestože se považuje za gynekologické problému, PCOS se skládá z 28 klinických příznaků.[Citace je zapotřebí ]
I když název napovídá, že vaječníky jsou ústředním bodem patologie onemocnění, cysty jsou symptomem místo příčiny onemocnění. Některé příznaky PCOS přetrvávají, i když jsou odstraněny oba vaječníky; nemoc se může objevit, i když cysty chybí. Od svého prvního popisu Steinem a Leventhalem v roce 1935 jsou předmětem diskuse kritéria diagnostiky, symptomů a příčinných faktorů. Gynekologové to často považují za gynekologický problém, přičemž primárním postiženým orgánem jsou vaječníky. Nedávné poznatky však ukazují multisystémovou poruchu, přičemž primární problém spočívá v hormonální regulaci v hypotalamus se zapojením mnoha orgánů. Název PCOD se používá, pokud existuje ultrasonografické důkaz. Termín PCOS se používá kvůli skutečnosti, že je možné široké spektrum příznaků a cysty ve vaječnících se vyskytují pouze u 15% lidí.[37]
životní prostředí
PCOS může být spojen s expozicemi během prenatální období, epigenetický faktory, dopady na životní prostředí (zejména průmyslové endokrinní disruptory,[38] jako bisfenol A a některé léky) a zvyšující se míra obezity.[38][39][40][41][42][43][44][nadměrné citace ]
Patogeneze

Polycystické vaječníky se vyvíjejí, když jsou vaječníky stimulovány k produkci nadměrného množství androgenních hormonů, zejména testosteronu, buď jedním, nebo kombinací následujících (téměř jistě v kombinaci s genetickou náchylností):[31]
- uvolňování nadměrného množství luteinizační hormon (LH) přední hypofýzou[45]
- vysokou hladinou inzulínu v krvi (hyperinzulinémie ) u žen, jejichž vaječníky jsou na tento podnět citlivé
Syndrom získal své nejpoužívanější jméno díky společnému znaku při ultrazvukovém vyšetření mnohočetného (poly) ovaria cysty. Tyto „cysty“ jsou ve skutečnosti nezralé folikuly ne cysty. Folikuly se vyvinuly z primordiálních folikulů, ale vývoj se zastavil („zastavil“) v raném stadiu antrál kvůli narušení funkce vaječníků. Folikuly mohou být orientovány podél okraje vaječníků a při ultrazvukovém vyšetření se jeví jako „perleťová šňůra“.[Citace je zapotřebí ]
Ženy s PCOS pociťují zvýšenou frekvenci hypotalamových pulzů GnRH, což má za následek zvýšení poměru LH / FSH.[46]
Většina žen s PCOS má inzulínovou rezistenci a / nebo jsou obézní. Jejich zvýšené hladiny inzulínu přispívají nebo způsobují abnormality pozorované v osa hypotalamus-hypofýza-vaječníky které vedou k PCOS. Hyperinzulinémie se zvyšuje GnRH frekvence pulzu, dominance LH nad FSH, zvýšená produkce androgenů ve vaječnících, snížené zrání folikulů a snížené SHBG vazba. Nadměrný inzulin dále působí prostřednictvím svého příbuzného receptoru v přítomnosti signalizace složky cAMP 17a-hydroxyláza aktivita prostřednictvím PI3K Aktivita 17a-hydroxylázy je zodpovědná za syntézu prekurzorů androgenu. Kombinované účinky hyperinzulinémie přispívají ke zvýšenému riziku PCOS.[47] Inzulínová rezistence je běžným nálezem u žen s normální hmotností iu žen s nadváhou.[11][18][22]
Tuková tkáň má aromatáza, enzym, který převádí androstendion na estron a testosteron na estradiol. Přebytek tukové tkáně u obézních žen vytváří paradox, že mají oba nadbytečné androgeny (které jsou odpovědné za hirsutismus a virilizace ) a estrogeny (které inhibují FSH prostřednictvím negativní zpětné vazby).[48]
PCOS může být spojen s chronickým zánětem,[49] s několika vyšetřovateli korelujícími zánětlivé mediátory s anovulací a dalšími příznaky PCOS.[50][51] Podobně se zdá, že existuje vztah mezi PCOS a zvýšenou úrovní oxidační stres.[52]
Již dříve bylo navrženo, že nadměrná produkce androgenu v PCOS může být způsobena sníženou sérovou hladinou IGFBP-1, což zase zvyšuje úroveň bezplatnosti IGF-I, který stimuluje produkci androgenů ve vaječnících, ale nedávná data konstatují, že tento mechanismus je nepravděpodobný.[53]
PCOS byl také spojován s konkrétním FMR1 subgenotyp. Výzkum naznačuje, že ženy s heterozygotní-normální / nízká FMR1 mají polycystické příznaky nadměrné aktivity folikulů a hyperaktivní funkce vaječníků.[54]
Transsexuálové na testosteronu může dojít k vyšší než očekávané rychlosti PCOS kvůli zvýšenému testosteronu.[55][56]
Diagnóza
Ne každý s PCOS má polycystické vaječníky (PCO), ani každý s ním ovariální cysty mít PCOS; ačkoli a pánevní ultrazvuk je hlavní diagnostický nástroj, není jediný.[57] Diagnóza je podle rotterdamských kritérií jasná, i když je syndrom spojen s celou řadou příznaků.

Transvaginální ultrazvukové vyšetření polycystických vaječníků

Polycystický vaječník, jak je vidět na sonografii
Definice
Běžně se používají dvě definice:
NIH
- V roce 1990 proběhl konsensuální workshop sponzorovaný Evropskou unií NIH /NICHD navrhl, že osoba má PCOS, pokud má všechny následující:[58]
- oligoovulace
- známky přebytek androgenu (klinické nebo biochemické)
- vyloučení dalších poruch, které mohou vést k menstruační nepravidelnosti a hyperandrogenismu
Rotterdam
- V roce 2003 proběhl konsenzuální seminář sponzorovaný ESHRE /ASRM v Rotterdam uvedla přítomnost PCOS, pokud jsou splněna některá ze 2 ze 3 kritérií, při absenci dalších subjektů, které by mohly tyto nálezy způsobit[18][59][60]
- oligoovulace a / nebo anovulace
- nadměrná aktivita androgenu
- polycystické vaječníky (o gynekologický ultrazvuk )
Rotterdamská definice je širší, zahrnuje mnohem více žen, z nichž nejvýznamnější jsou ženy bez přebytku androgenu. Kritici tvrdí, že nálezy získané ze studie žen s nadbytkem androgenu nelze nutně extrapolovat na ženy bez nadbytku androgenu.[61][62]
Společnost PCOS s přebytkem androgenu
- V roce 2006 společnost Androgen Excess PCOS Society navrhla zpřísnění diagnostických kritérií na všechny následující:[18]
- nadměrná aktivita androgenu
- oligoovulace / anovulace a / nebo polycystické vaječníky
- vyloučení dalších entit, které by způsobily nadměrnou aktivitu androgenu
Standardní hodnocení
- Historie, konkrétně pro menstruační cyklus, obezitu, hirzutismus a akné. A pravidlo klinické predikce zjistil, že tyto čtyři otázky mohou diagnostikovat PCOS pomocí a citlivost 77,1% (95% interval spolehlivosti [CI] 62,7% - 88,0%) a a specifičnost 93,8% (95% CI 82,8% - 98,7%).[63]
- Gynekologická ultrasonografie, konkrétně hledají malé ovariální folikuly. Předpokládá se, že jsou výsledkem narušené funkce vaječníků s neúspěšnou ovulací, což se odráží v nepravidelné nebo chybějící menstruaci, která je pro tento stav typická. Normálně menstruační cyklus, jedno vejce se uvolňuje z dominantního folikulu - v podstatě cysta, která praskne a uvolní vajíčko. Po ovulaci se zbytek folikulu transformuje na a progesteron -produkce corpus luteum, který se zmenšuje a mizí přibližně po 12–14 dnech. V PCOS existuje takzvaná „zánik folikulů“; tj. několik folikulů se vyvine do velikosti 5–7 mm, ale ne dále. Žádný folikul nedosahuje preovulační velikosti (16 mm nebo více). Podle rotterdamských kritérií, která jsou široce používána pro diagnostiku,[11] Ve vaječníku by mělo být při ultrazvukovém vyšetření vidět 12 nebo více malých folikulů.[58] Novější výzkumy naznačují, že ve vaječníku by mělo být alespoň 25 folikulů, aby bylo možné označit polycystickou ovariální morfologii (PCOM) u žen ve věku 18–35 let.[64] Folikuly mohou být orientovány na periferii, což dává vzhled „perlové šňůry“.[65] Pokud není k dispozici transvaginální ultrasonografický přístroj s vysokým rozlišením, považuje se ovariální objem alespoň 10 ml za přijatelnou definici polycystické morfologie vaječníků místo počtu folikulů.[64]
- Laparoskopické vyšetření může odhalit zesílený, hladký, perlově bílý vnější povrch vaječníku. (Toto by bylo obvykle náhodné zjištění, pokud by laparoskopie byla provedena z nějakého jiného důvodu, protože by nebylo rutinní vyšetřovat vaječníky tímto způsobem, aby se potvrdila diagnóza PCOS.)[Citace je zapotřebí ]
- Sérové (krevní) hladiny androgeny (hormony spojené s mužským vývojem), včetně androstendion a testosteron může být zvýšena.[18] Dehydroepiandrosteron sulfát hladiny nad 700–800 µg / dL velmi naznačují adrenální dysfunkci, protože DHEA-S je vytvářen výhradně nadledvinami.[66][67] Hladina volného testosteronu je považována za nejlepší měřítko,[67][68] u ~ 60% pacientů s PCOS bylo prokázáno nadpřirozené hladiny.[21] The Zdarma androgenní index (FAI) poměru testosteronu k globulin vázající pohlavní hormony (SHBG) je vysoký[18][67] a má být prediktorem volného testosteronu, ale je to špatný parametr a není lepší než samotný testosteron jako marker pro PCOS,[69] pravděpodobně proto, že FAI koreluje se stupněm obezity.[70]
Některé další krevní testy jsou sugestivní, ale ne diagnostické. Poměr LH (Luteinizační hormon ) na FSH (Folikulostimulační hormon ), měřeno v mezinárodní jednotky, je zvýšený u žen s PCOS. Běžný cut-off označit abnormálně vysoké poměry LH / FSH jsou 2: 1[71] nebo 3: 1[67] jak bylo testováno 3. den menstruačního cyklu. Vzor není příliš citlivý; poměr 2: 1 nebo vyšší byl přítomen u méně než 50% žen s PCOS v jedné studii.[71] Často existují nízké úrovně globulin vázající pohlavní hormony,[67] zejména u obézních žen nebo žen s nadváhou.[72]Anti-Müllerian hormon (AMH) se zvyšuje v PCOS a může se stát součástí diagnostických kritérií.[73][74][75]
Testování tolerance glukózy
- 2 hodiny orálně test glukózové tolerance (GTT) u žen s rizikovými faktory (obezita, rodinná anamnéza, anamnéza gestačního diabetu)[18] může indikovat zhoršenou glukózovou toleranci (inzulínovou rezistenci) u 15–33% žen s PCOS.[67] Upřímný diabetes lze pozorovat u 65–68% žen s tímto onemocněním.[Citace je zapotřebí ] Inzulínovou rezistenci lze pozorovat u lidí s normální hmotností i s nadváhou, i když je častější u osob s nadváhou (a u osob, které odpovídají přísnějším kritériím NIH pro diagnostiku); 50–80% lidí s PCOS může mít na určité úrovni inzulínovou rezistenci.[18]
- Hladina inzulínu nalačno nebo GTT s hladinami inzulínu (nazývané také IGTT). Zvýšené hladiny inzulínu pomohly předpovědět odpověď na léčbu a mohou naznačovat ženy, které potřebují vyšší dávky metforminu nebo použití druhého léku k významnému snížení hladiny inzulínu. Zvýšené krevní cukr a hodnoty inzulínu nepředpovídají, kdo reaguje na léčbu snižující inzulin, nízkoglykemickou dietu a cvičení. Mnoho žen s normálními hladinami může mít prospěch z kombinované léčby. Hypoglykemická odpověď, při které je dvouhodinová hladina inzulínu vyšší a hladina cukru v krvi nižší než nalačno, je v souladu s inzulínovou rezistencí. Matematická derivace známá jako HOMAI, vypočítaná z hodnot nalačno v koncentracích glukózy a inzulínu, umožňuje přímé a středně přesné měření citlivosti na inzulín (hladina glukózy x hladina inzulínu / 22,5).[Citace je zapotřebí ]
- Testování tolerance glukózy (GTT) namísto nalačno může glukóza podle prospektivní kontrolované studie zvýšit diagnózu zhoršené glukózové tolerance a upřímného diabetu u žen s PCOS.[76] Zatímco hladiny glukózy nalačno mohou zůstat v normálních mezích, orální testy glukózy odhalily, že až 38% asymptomatických žen s PCOS (oproti 8,5% v běžné populaci) skutečně mělo sníženou glukózovou toleranci, 7,5% žen s upřímným diabetem podle pokynů ADA .[76]
Diferenciální diagnostika
Jiné příčiny nepravidelné nebo chybějící menstruace a hirzutismu, jako jsou hypotyreóza, vrozená hyperplázie nadledvin (Nedostatek 21-hydroxylázy), Cushingův syndrom, hyperprolaktinémie Je třeba vyšetřit neoplazmy vylučující androgen a další poruchy hypofýzy nebo nadledvin.[18][60][67]
Řízení
Primární léčba PCOS zahrnuje: změny životního stylu a léky.[77]
Cíle léčby lze považovat za čtyři kategorie:
- Snížení hladiny inzulínové rezistence
- Obnova plodnosti
- Léčba hirsutismus nebo akné
- Obnova pravidelné menstruace a prevence hyperplazie endometria a rakovina endometria
V každé z těchto oblastí se vedou značné debaty o optimální léčbě. Jedním z hlavních důvodů je nedostatek rozsáhlých klinických studií porovnávajících různé způsoby léčby. Menší zkoušky bývají méně spolehlivé a proto mohou přinést protichůdné výsledky. Obecné intervence, které pomáhají snižovat váhu nebo inzulínovou rezistenci, mohou být pro všechny tyto cíle přínosné, protože řeší to, co je považováno za základní příčinu.[Citace je zapotřebí ]
Protože se zdá, že PCOS způsobuje značné emoční potíže, může být užitečná vhodná podpora.[78]
Strava
Tam, kde je PCOS spojen s nadváhou nebo obezitou, je nejúčinnější metodou obnovení normální ovulace / menstruace úspěšná ztráta hmotnosti. The Americká asociace klinických endokrinologů pokyny doporučují cíl dosáhnout 5 až 15% úbytku hmotnosti nebo více, což se zlepšuje rezistence na inzulín a všechno hormonální poruchy.[79] Pro mnoho žen je však velmi obtížné dosáhnout a udržet výrazný úbytek hmotnosti. A vědecký přehled v roce 2013 zjistil podobný pokles hmotnosti a složení těla a zlepšení v míra těhotenství, menstruační pravidelnost, ovulace, hyperandrogenismus, inzulínová rezistence, lipidy a kvalita života, ke kterým dochází při hubnutí nezávisle na složení stravy.[80] Přesto, a dieta s nízkým GI, ve kterém se významná část celkových sacharidů získává z ovoce, zeleniny a celozrnných zdrojů, má za následek větší menstruační pravidelnost než makroživina - srovnatelná zdravá strava.[80]
Nedostatek vitaminu D. může hrát určitou roli ve vývoji metabolický syndrom, takže léčba jakéhokoli takového nedostatku je indikována.[81][82] Systematický přehled roku 2015 však nenašel žádné důkazy o tom, že suplementace vitaminem D snížila nebo zmírnila metabolické a hormonální dysregulace v PCOS.[83] Od roku 2012 se používají intervence doplňky stravy oprava metabolických nedostatků u lidí s PCOS byla testována v malých, nekontrolovaných a nerandomizovaných klinických studiích; výsledné údaje nejsou dostatečné k tomu, aby bylo možné doporučit jejich použití.[84]
Léky
Mezi léky na PCOS patří orální antikoncepce a metformin. Orální antikoncepce se zvyšuje globulin vázající pohlavní hormony produkce, která zvyšuje vazbu volného testosteronu. To snižuje příznaky hirsutismus způsobené vysokým testosteronem a reguluje návrat k normálu menstruace. Metformin je lék běžně používaný v diabetes mellitus 2. typu ke snížení inzulínové rezistence a používá se mimo označení (ve Velké Británii, USA, AU a EU) k léčbě inzulínové rezistence pozorované v PCOS. V mnoha případech metformin podporuje také funkci vaječníků a návrat k normální ovulaci.[81][85] Spironolakton může být použit pro své antiandrogenní účinky a lokální krém eflornithin lze použít ke snížení ochlupení na obličeji. Novější třída léků na inzulínovou rezistenci, thiazolidindiony (glitazony), vykazovaly stejnou účinnost jako metformin, ale metformin má příznivější profil vedlejších účinků.[86][87] Spojené království Národní institut pro zdraví a klinickou dokonalost v roce 2004 doporučilo, aby ženy s PCOS a index tělesné hmotnosti nad 25 let dostat metformin, pokud jiná léčba nepřinesla výsledky.[88][89] Metformin nemusí být účinný u všech typů PCOS, a proto existuje určitá neshoda ohledně toho, zda by měl být používán jako obecná léčba první linie.[90] Kromě toho je metformin spojován s několika nepříjemnými vedlejšími účinky: bolestmi břicha, kovovou chutí v ústech, průjmem a zvracením.[91] Použití statiny v léčbě základního metabolického syndromu zůstává nejasný.[92]
Může být obtížné otěhotnět s PCOS, protože to způsobuje nepravidelnost ovulace. Mezi léky na vyvolání plodnosti při pokusu o otěhotnění patří induktor ovulace klomifen nebo pulzující leuprorelin. Metformin zvyšuje účinnost léčby neplodnosti, pokud se používá v kombinaci s klomifenem.[93] Důkazy z randomizovaných kontrolovaných studií naznačují, že pokud jde o živé narození, metformin může být lepší než placebo a metforma plus klomifen může být lepší než samotný klomifen, ale že v obou případech může být vyšší pravděpodobnost výskytu gastrointestinálních vedlejších účinků u metforminu u žen.[94]
Metformin je považován za bezpečný během těhotenství (kategorie těhotenství B v USA).[95] Přezkum v roce 2014 dospěl k závěru, že užívání metforminu nezvyšuje riziko závažnosti vrozené vady u žen léčených metforminem během prvního trimestru.[96] Liraglutid může snižovat váhu a obvod pasu více než jiné léky.[97]
Neplodnost
Ne všechny ženy s PCOS mají potíže s otěhotněním. Pro ty, kteří to dělají, anovulace nebo častá ovulace je častou příčinou. Mezi další faktory patří změněné úrovně gonadotropiny, hyperandrogenemie, a hyperinzulinémie.[98] Stejně jako ženy bez PCOS mohou být ženy s PCOS, které mají ovulaci, neplodné z jiných příčin, jako jsou tubální blokády v důsledku anamnézy pohlavně přenosných chorob.[99]
Pro anovulační ženy s nadváhou s PCOS, ztráta váhy a úpravy stravy, zejména s cílem snížit příjem jednoduchých sacharidů, jsou spojeny s obnovením přirozené ovulace.[Citace je zapotřebí ]
U těch žen, které jsou po hubnutí stále anovulační nebo u anovulačních hubených žen, pak léky letrozol a klomifen citrát jsou hlavní léčby používané k podpoře ovulace.[100][101][102] Dříve léky proti cukrovce metformin byla doporučena léčba anovulace, ale zdá se být méně účinná než letrozol nebo klomifen.[103][104]
Pro ženy, které nereagují na letrozol nebo klomifen a úpravu stravy a životního stylu, jsou k dispozici možnosti včetně technologie asistované reprodukce postupy jako kontrolovaná ovariální hyperstimulace s folikuly stimulující hormon (FSH) injekce následované oplodnění in vitro (IVF).
Ačkoli se operace běžně neprovádí, lze polycystické vaječníky léčit laparoskopickým postupem zvaným „vrtání vaječníků „(propíchnutí 4–10 malých folikulů elektrokauterizačními, laserovými nebo bioptickými jehlami), což často vede buď k obnovení spontánních ovulací[81] nebo ovulace po adjuvantní léčbě klomifenem nebo FSH.[Citace je zapotřebí ] (Resekce ovariálního klínu se již tolik nepoužívá kvůli komplikacím, jako je adheze a přítomnost často účinných léků.) Existují však obavy ohledně dlouhodobých účinků vrtání vaječníků na funkci vaječníků.[81]
Deprese
Ačkoli u žen s PCOS je mnohem pravděpodobnější, že budou mít depresi než u žen bez, důkazy o antidepresivním užívání u žen s PCOS zůstávají neprůkazné.[105]
Hirzutismus a akné
Pokud je to vhodné (např. U žen v plodném věku, které vyžadují antikoncepci), je při snižování hirzutismu často účinná standardní antikoncepční pilulka.[81] Je třeba se vyhnout gestagenům jako norgestrel a levonorgestrel kvůli jejich androgenním účinkům.[81] Metformin v kombinaci s perorální antikoncepcí může být účinnější než metformin nebo perorální antikoncepce samostatně.[106]
Mezi další léky s antiandrogenními účinky patří flutamid,[107] a spironolakton,[81] což může přinést určité zlepšení v hirsutismu. Metformin může snížit hirzutismus, možná snížením inzulínové rezistence, a často se používá, pokud existují další vlastnosti, jako je inzulínová rezistence, cukrovka nebo obezita, které by metformin měl mít také prospěch. Eflornithin (Vaniqa) je lék, který se nanáší na pokožku ve formě krému a působí přímo na vlasové folikuly a inhibuje růst vlasů. Obvykle se nanáší na obličej.[81] Inhibitory 5-alfa reduktázy (jako finasterid a dutasterid ) lze také použít;[108] pracují blokováním převodu testosteron na dihydrotestosteron (druhý z nich je odpovědný za většinu změn růstu vlasů a androgenní akné ).
Ačkoli tato činidla prokázala významnou účinnost v klinických studiích (u perorálních kontraceptiv u 60–100% jedinců[81]), snížení růstu vlasů nemusí stačit k odstranění společenských rozpaků z hirsutismu nebo nepříjemností při vytrhávání nebo holení. Jednotlivci se liší v reakci na různé terapie. Obvykle stojí za to vyzkoušet jiné léky, pokud jeden nefunguje, ale léky nefungují dobře pro všechny jedince.[Citace je zapotřebí ]
Menstruační nepravidelnost
Pokud plodnost není primárním cílem, pak menstruace lze obvykle regulovat antikoncepční pilulkou.[81] Účelem regulace menstruace je v zásadě pohodlí ženy a možná její pocit pohody; neexistují žádné lékařské požadavky pro pravidelná období, pokud se vyskytují dostatečně často.[Citace je zapotřebí ]
Pokud není vyžadován pravidelný menstruační cyklus, není nutně nutná léčba nepravidelného cyklu. Většina odborníků tvrdí, že pokud dojde k menstruačnímu krvácení alespoň každé tři měsíce, dochází k vylučování endometria (výstelky dělohy) dostatečně často, aby se zabránilo zvýšenému riziku abnormalit endometria nebo rakoviny.[109] Pokud se menstruace vyskytuje méně často nebo vůbec, doporučuje se určitá forma náhrady gestagenu.[108] Alternativou je perorální progestogen užívaný v intervalech (např. Každé tři měsíce) k vyvolání předvídatelného menstruačního krvácení.[Citace je zapotřebí ]
Alternativní medicína
Přezkum z roku 2017 dospěl k závěru, že zatímco myo-inositol i D-chiro-inositoly mohou regulovat menstruační cykly a zlepšovat ovulaci, neexistují dostatečné důkazy o účincích na pravděpodobnost těhotenství.[110][111] Bylo nalezeno hodnocení z let 2012 a 2017 myo-inositol suplementace se jeví jako účinná při zlepšování několika hormonálních poruch PCOS.[112][113] Myo-inositol snižuje množství gonadotropinů a délku kontrolované ovariální hyperstimulace u žen podstupujících oplodnění in vitro.[114] V přezkumu z roku 2011 nebyl nalezen dostatek důkazů k závěru o žádném příznivém účinku D-chiro-inositol.[115] Neexistují dostatečné důkazy na podporu použití akupunktura, současné studie jsou neprůkazné a je potřeba dalších randomizované kontrolované studie.[116][117]
Prognóza a související podmínky
Diagnóza PCOS naznačuje zvýšené riziko následujících:
- Hyperplazie endometria a rakovina endometria (rakovina děložní sliznice) jsou možné kvůli nadměrné akumulaci děložní sliznice a také kvůli nedostatku progesteron což má za následek prodlouženou stimulaci děložních buněk estrogenem.[58][118] Není jasné, zda je toto riziko způsobeno přímo syndromem nebo související obezitou, hyperinzulinémie, a hyperandrogenismus.[119][120][121]
- Rezistence na inzulín /Cukrovka typu II. Přehled publikovaný v roce 2010 dospěl k závěru, že ženy s PCOS mají zvýšenou prevalenci inzulínové rezistence a cukrovky typu II, i když kontrolují index tělesné hmotnosti (BMI).[58][122] PCOS také činí ženu s vyšším rizikem cukrovky.[123]
- Vysoký krevní tlak, zejména pokud jsou obézní nebo během těhotenství[Citace je zapotřebí ]
- Deprese a úzkost[18][124]
- Dyslipidemie - poruchy metabolismu lipidů - cholesterol a triglyceridy. Ženy s PCOS vykazují snížené odstranění ateroskleróza -indukující zbytky, zdánlivě nezávislé na inzulínové rezistenci / cukrovce typu II.[Citace je zapotřebí ]
- Kardiovaskulární onemocnění,[58] s metaanalýzou odhadující dvojnásobné riziko arteriálního onemocnění u žen s PCOS ve srovnání se ženami bez PCOS, nezávisle na BMI.[125]
- Tahy[58]
- Přibývání na váze
- Potrat[126][127]
- Spánková apnoe, zvláště pokud je přítomna obezita
- Nealkoholické ztučnění jater, zejména pokud je přítomna obezita
- Acanthosis nigricans (skvrny tmavé kůže pod paží, v oblasti třísla, na zadní straně krku)[58]
- Autoimunitní tyroiditida[Citace je zapotřebí ]
- Některé studie uvádějí vyšší výskyt PCOS transsexuálové (před přijetím testosteron ),[128][129][130] ačkoli ne všichni nenašli stejné sdružení.[131] Lidé s PCOS obecně mají také větší pravděpodobnost, že se budou považovat za „sexuálně nediferencovaní“ nebo „androgýnní“ a že „se méně pravděpodobně ztotožní s ženským genderovým schématem“.[132][131]
Riziko rakovina vaječníků a rakovina prsu se celkově významně nezvyšuje.[118]
Epidemiologie
Prevalence PCOS závisí na výběru diagnostických kritérií. The Světová zdravotnická organizace odhaduje, že od roku 2010 ovlivňuje 116 milionů žen na celém světě (3,4% žen).[133] Další odhad naznačuje, že je postiženo 7% žen v reprodukčním věku.[134] Další studie používající rotterdamská kritéria zjistila, že přibližně 18% žen mělo PCOS a že 70% z nich bylo dříve nediagnostikovaných.[18]
Ultrasonografické nálezy polycystických vaječníků se vyskytují u 8–25% žen bez postižení syndromem.[135][136][137][138] 14% žen užívajících perorální antikoncepci má polycystické vaječníky.[136] Ovariální cysty jsou také častým vedlejším účinkem uvolňování levonorgestrelu nitroděložní tělíska (Nitroděložní tělíska).[139]
Dějiny
Tento stav poprvé popsali v roce 1935 američtí gynekologové Irving F. Stein st. A Michael L. Leventhal, od nichž jeho původní název Stein – Leventhalův syndrom je vzat.[57][58]
Nejdříve publikovaný popis osoby, která je nyní považována za PCOS, byl v roce 1721 v Itálii.[19] Změny vaječníků související s cystami byly popsány v roce 1844.[19]
Společnost a kultura
Financování
V roce 2005 byly v USA hlášeny 4 miliony případů PCOS, což stálo náklady na zdravotní péči 4,36 miliardy USD.[140] V roce 2016 bylo z výzkumného rozpočtu National Institute Health ve výši 32,3 miliard $ na daný rok vynaloženo 0,1% na výzkum PCOS.[141]
Jména
Jiné názvy tohoto syndromu zahrnují syndrom polycystických vaječníků, onemocnění polycystických vaječníků, funkční ovariální hyperandrogenismus, vaječníky hyperhekóza, syndrom sklerocystických vaječníků a Stein-Leventhalův syndrom. The stejnojmenný poslední možností je původní název; nyní se používá, pokud vůbec, pouze pro podmnožinu žen se všemi příznaky amenorey s neplodností, hirsutismus a zvětšené polycystické vaječníky.[57]
Nejběžnější názvy tohoto onemocnění pocházejí z typického nálezu na lékařských obrázcích, který se nazývá polycystický vaječník. Polycystický vaječník má neobvykle velké množství vyvíjejících se vajíček viditelných poblíž jeho povrchu, které vypadají jako mnoho malých cysty.[57]
Viz také
- Androgen-dependentní syndromy
- Výzva PCOS (reality televizní seriál)
Reference
- ^ Azziz, R., Carmina, E., Chen, Z. a kol. Syndrom polycystických vaječníků. Nat Rev Dis Primers 2, 16057 (2016). https://doi.org/10.1038/nrdp.2016.57
- ^ Kollmann M, Martins WP, Raine-Fenning N (2014). „Termíny a mezní hodnoty pro ultrazvukové hodnocení vaječníků u žen s hyperandrogenní anovulací“. Hučení. Reprod. Aktualizace. 20 (3): 463–4. doi:10.1093 / humupd / dmu005. PMID 24516084.
- ^ "USMLE-Rx". syndrom polycystických vaječníků (PCOS), je porucha charakterizovaná hirsutismem, obezitou a amenoreou kvůli cystickým vaječníkům rezistentním na luteinizační hormon. 2014. Chybějící nebo prázdný
| url =(Pomoc) - ^ A b „Jaké jsou příznaky PCOS?“ (05/23/2013). Národní institut zdraví dětí a lidského rozvoje (NICHD). Archivováno z původního dne 3. března 2015. Citováno 13. března 2015.
- ^ A b C d E F "Syndrom polycystických vaječníků (PCOS): Informace o stavu". Národní institut zdraví dětí a lidského rozvoje. 31. ledna 2017. Citováno 19. listopadu 2018.
- ^ A b „Existuje lék na PCOS?“. Americké ministerstvo zdravotnictví a sociálních služeb, národní instituty zdraví. 2013-05-23. Archivováno z původního dne 5. dubna 2015. Citováno 13. března 2015.
- ^ A b De Leo V, Musacchio MC, Cappelli V, Massaro MG, Morgante G, Petraglia F (2016). „Genetické, hormonální a metabolické aspekty PCOS: aktualizace“. Reprodukční biologie a endokrinologie (Posouzení). 14 (1): 38. doi:10.1186 / s12958-016-0173-x. PMC 4947298. PMID 27423183.
- ^ A b C d E Diamanti-Kandarakis E, Kandarakis H (2006). "Úloha genů a prostředí v etiologii PCOS". Endokrinní. 30 (1): 19–26. doi:10,1385 / ENDO: 30: 1: 19. PMID 17185788. S2CID 21220430.
- ^ A b C d „Kolik lidí je postiženo nebo ohroženo PCOS?“. Eunice Kennedy Shriver Národní institut pro zdraví dětí a lidský rozvoj. 2013-05-23. Archivovány od originál dne 4. března 2015. Citováno 13. března 2015.
- ^ A b C „Jak poskytovatelé zdravotní péče diagnostikují PCOS?“. Eunice Kennedy Shriver Národní institut pro zdraví dětí a lidský rozvoj. 2013-05-23. Archivováno z původního dne 2. dubna 2015. Citováno 13. března 2015.
- ^ A b C d Mortada R, Williams T (2015). "Metabolický syndrom: syndrom polycystických vaječníků". Základy FP (Posouzení). 435: 30–42. PMID 26280343.
- ^ A b Giallauria F, Palomba S, Vigorito C, Tafuri MG, Colao A, Lombardi G, Orio F (2009). „Androgeny u syndromu polycystických vaječníků: role cvičení a diety“. Semináře z reprodukční medicíny (Posouzení). 27 (4): 306–15. doi:10.1055 / s-0029-1225258. PMID 19530064.
- ^ A b C d Národní instituty zdraví (NIH) (2014-07-14). „Léčba zmírňující příznaky PCOS“. Archivováno z původního dne 2. dubna 2015. Citováno 13. března 2015.
- ^ A b editor, Lubna Pal (2013). „Diagnostická kritéria a epidemiologie PCOS“. Současný a vznikající koncept syndromu polycystických vaječníků. Dordrecht: Springer. p. 7. ISBN 9781461483946. Archivováno od originálu 10. 9. 2017.CS1 maint: další text: seznam autorů (odkaz)
- ^ „Informační přehled syndromu polycystických vaječníků (PCOS)“. Zdraví žen. 23. prosince 2014. Archivováno z původního dne 12. srpna 2016. Citováno 11. srpna 2016.
- ^ Dumesic DA, Oberfield SE, Stener-Victorin E, Marshall JC, Laven JS, Legro RS (2015). „Vědecké prohlášení o diagnostických kritériích, epidemiologii, patofyziologii a molekulární genetice syndromu polycystických vaječníků“. Endokrinní hodnocení (Posouzení). 36 (5): 487–525. doi:10.1210 / er.2015-1018. PMC 4591526. PMID 26426951.
- ^ A b Národní instituty zdraví (NIH) (2014-07-14). „Léčba neplodnosti vyplývající z PCOS“. Archivováno z původního dne 2. dubna 2015. Citováno 13. března 2015.
- ^ A b C d E F G h i j k l m n Ó str Teede H, Deeks A, Moran L (2010). „Syndrom polycystických vaječníků: komplexní stav s psychologickými, reprodukčními a metabolickými projevy, které mají dopad na zdraví po celý život“. BMC Med. 8 (1): 41. doi:10.1186/1741-7015-8-41. PMC 2909929. PMID 20591140.
- ^ A b C Kovacs, Gabor T .; Norman, Robert (22.02.2007). Syndrom polycystických vaječníků. Cambridge University Press. p. 4. ISBN 9781139462037. Archivováno z původního dne 16. června 2013. Citováno 29. března 2013.
- ^ Christine Cortet-Rudelli; Didier Dewailly (21. září 2006). „Diagnóza hyperandrogenismu u žen v adolescentním věku“. Hyperandrogenismus u dospívajících dívek. Arménská zdravotnická síť, Health.am. Archivováno z původního dne 2007-09-30. Citováno 2006-11-21.
- ^ A b Huang A, Brennan K, Azziz R (2010). „Prevalence hyperandrogenémie u syndromu polycystických vaječníků diagnostikovaná kritérii National Institutes of Health 1990“. Plod Sterilní. 93 (6): 1938–41. doi:10.1016 / j.fertnstert.2008.12.138. PMC 2859983. PMID 19249030.
- ^ A b Nafiye Y, Sevtap K, Muammer D, Emre O, Senol K, Leyla M (2010). "Vliv parametrů sérové a intrafolikulární inzulínové rezistence a hladin homocysteinu u neobézních, nehyperandrogenemických pacientů se syndromem polycystických vaječníků na výsledek oplodnění in vitro". Plod Sterilní. 93 (6): 1864–9. doi:10.1016/j.fertnstert.2008.12.024. PMID 19171332.
- ^ Sam S (February 2015). "Adiposity and metabolic dysfunction in polycystic ovary syndrome". Horm Mol Biol Clin Investig. 21 (2): 107–16. doi:10.1515/hmbci-2015-0008. PMID 25781555. S2CID 23592351.
- ^ Corbould A (October 2008). "Effects of androgens on insulin action in women: is androgen excess a component of female metabolic syndrome?". Diabetes Metab. Res. Rev. 24 (7): 520–32. doi:10.1002/dmrr.872. PMID 18615851. S2CID 24630977.
- ^ Goyal, Manu; Dawood, Ayman S. (2017). "Debates Regarding Lean Patients with Polycystic Ovary Syndrome: A Narrative Review". Journal of Human Reproductive Sciences. 10 (3): 154–161. doi:10.4103/jhrs.JHRS_77_17. ISSN 0974-1208. PMC 5672719. PMID 29142442.
- ^ Sachdeva, Garima; Gainder, Shalini; Suri, Vanita; Sachdeva, Naresh; Chopra, Seema (March 2019). "Obese and Non-obese Polycystic Ovarian Syndrome: Comparison of Clinical, Metabolic, Hormonal Parameters, and their Differential Response to Clomiphene". Indian Journal of Endocrinology and Metabolism. 23 (2): 257–262. doi:10.4103/ijem.IJEM_637_18. ISSN 2230-8210. PMC 6540884. PMID 31161114.
- ^ A b Page 836 (Section:Syndrom polycystických vaječníků) v: Fauser BC, Diedrich K, Bouchard P, Domínguez F, Matzuk M, Franks S, Hamamah S, Simón C, Devroey P, Ezcurra D, Howles CM (2011). „Současné genetické technologie a ženská reprodukce“. Hučení. Reprod. Aktualizace. 17 (6): 829–47. doi:10.1093 / humupd / dmr033. PMC 3191938. PMID 21896560.
- ^ A b C d Legro RS, Strauss JF (2002). "Molecular progress in infertility: polycystic ovary syndrome". Plod Sterilní. 78 (3): 569–76. doi:10.1016/S0015-0282(02)03275-2. PMID 12215335.
- ^ Filippou, P; Homburg, R (1 July 2017). "Is foetal hyperexposure to androgens a cause of PCOS?". Aktualizace lidské reprodukce. 23 (4): 421–432. doi:10.1093/humupd/dmx013. PMID 28531286.
- ^ A b Crosignani PG, Nicolosi AE (2001). "Polycystic ovarian disease: heritability and heterogeneity". Hučení. Reprod. Aktualizace. 7 (1): 3–7. doi:10.1093/humupd/7.1.3. PMID 11212071.
- ^ A b C Strauss JF (2003). "Some new thoughts on the pathophysiology and genetics of polycystic ovary syndrome". Ann. N. Y. Acad. Sci. 997 (1): 42–8. Bibcode:2003NYASA.997...42S. doi:10.1196/annals.1290.005. PMID 14644808. S2CID 23559461.
- ^ A b Ada Hamosh (12 September 2011). "POLYCYSTIC OVARY SYNDROME 1; PCOS1". OMIM. McKusick-Nathans Institute of Genetic Medicine, Johns Hopkins University School of Medicine. Archivováno z původního dne 16. července 2015. Citováno 15. listopadu 2011.
- ^ Amato P, Simpson JL (2004). "The genetics of polycystic ovary syndrome". Best Pract Res Clin Obstet Gynaecol. 18 (5): 707–18. doi:10.1016/j.bpobgyn.2004.05.002. PMID 15380142.
- ^ Draper; et al. (2003). "Mutations in the genes encoding 11β-hydroxysteroid dehydrogenase type 1 and hexose-6-phosphate dehydrogenase interact to cause cortisone reductase deficiency". Genetika přírody. 34 (4): 434–439. doi:10.1038/ng1214. PMID 12858176. S2CID 22772927.
- ^ Ehrmann David A (2005). "Polycystic Ovary Syndrome". N Engl J Med. 352 (6039): 1223–1236. doi:10.1056/NEJMra041536. PMID 15788499.
- ^ Faghfoori Z, Fazelian S, Shadnoush M, Goodarzi R (2017). "Nutritional management in women with polycystic ovary syndrome: A review study". Diabetes & Metabolic Syndrome (Posouzení). 11 Suppl 1: S429–S432. doi:10.1016/j.dsx.2017.03.030. PMID 28416368.
- ^ Dunaif A, Fauser BC (2013). "Renaming PCOS—a two-state solution". J. Clin. Endokrinol. Metab. 98 (11): 4325–8. doi:10.1210/jc.2013-2040. PMC 3816269. PMID 24009134.
- ^ A b Palioura E, Diamanti-Kandarakis E (2013). "Industrial endocrine disruptors and polycystic ovary syndrome". J. Endocrinol. Investovat. 36 (11): 1105–11. doi:10.1007/bf03346762. PMID 24445124. S2CID 27141519.
- ^ Hoeger KM (2014). "Developmental origins and future fate in PCOS". Semin. Reprod. Med. 32 (3): 157–158. doi:10.1055/s-0034-1371086. PMID 24715509.
- ^ Harden CL (2005). "Polycystic ovaries and polycystic ovary syndrome in epilepsy: evidence for neurogonadal disease". Epilepsy Curr. 5 (4): 142–6. doi:10.1111/j.1535-7511.2005.00039.x. PMC 1198730. PMID 16151523.
- ^ Rasgon N (2004). "The relationship between polycystic ovary syndrome and antiepileptic drugs: a review of the evidence". J Clin Psychopharmacol. 24 (3): 322–34. doi:10.1097/01.jcp.0000125745.60149.c6. PMID 15118487. S2CID 24603227.
- ^ Hu X, Wang J, Dong W, Fang Q, Hu L, Liu C (2011). "A meta-analysis of polycystic ovary syndrome in women taking valproate for epilepsy". Epilepsy Res. 97 (1–2): 73–82. doi:10.1016/j.eplepsyres.2011.07.006. PMID 21820873. S2CID 26422134.
- ^ Abbott DH, Barnett DK, Bruns CM, Dumesic DA (2005). "Androgen excess fetal programming of female reproduction: a developmental aetiology for polycystic ovary syndrome?". Hučení. Reprod. Aktualizace. 11 (4): 357–74. doi:10.1093/humupd/dmi013. PMID 15941725.
- ^ Rutkowska A, Rachoń D (2014). "Bisphenol A (BPA) and its potential role in the pathogenesis of the polycystic ovary syndrome (PCOS)". Gynecol. Endokrinol. 30 (4): 260–5. doi:10.3109/09513590.2013.871517. PMID 24397396. S2CID 5828672.
- ^ "What is Luteinizing Hormone?". Hormone.org. Endokrinní společnost. Citováno 7. června 2019.
- ^ Lewandowski KC, Cajdler-Łuba A, Salata I, Bieńkiewicz M, Lewiński A (2011). "The utility of the gonadotrophin releasing hormone (GnRH) test in the diagnosis of polycystic ovary syndrome (PCOS)". Endokrynol Pol. 62 (2): 120–8. PMID 21528473.
- ^ Diamanti-Kandarakis, Evanthia; Dunaif, Andrea (December 2012). "Insulin Resistance and the Polycystic Ovary Syndrome Revisited: An Update on Mechanisms and Implications". Endokrinní hodnocení. 33 (6): 981–1030. doi:10.1210/er.2011-1034. PMC 5393155. PMID 23065822.
- ^ Kumar Cotran Robbins: Basic Pathology 6th ed. / Saunders 1996[stránka potřebná ]
- ^ Sathyapalan T, Atkin SL (2010). "Mediators of inflammation in polycystic ovary syndrome in relation to adiposity". Mediators Inflamm. 2010: 1–5. doi:10.1155/2010/758656. PMC 2852606. PMID 20396393.
- ^ Fukuoka M, Yasuda K, Fujiwara H, Kanzaki H, Mori T (1992). "Interactions between interferon gamma, tumour necrosis factor alpha, and interleukin-1 in modulating progesterone and oestradiol production by human luteinized granulosa cells in culture". Hučení. Reprod. 7 (10): 1361–4. doi:10.1093/oxfordjournals.humrep.a137574. PMID 1291559.
- ^ González F, Rote NS, Minium J, Kirwan JP (2006). "Reactive oxygen species-induced oxidative stress in the development of insulin resistance and hyperandrogenism in polycystic ovary syndrome". J. Clin. Endokrinol. Metab. 91 (1): 336–40. doi:10.1210/jc.2005-1696. PMID 16249279.
- ^ Murri M, Luque-Ramírez M, Insenser M, Ojeda-Ojeda M, Escobar-Morreale HF (2013). "Circulating markers of oxidative stress and polycystic ovary syndrome (PCOS): a systematic review and meta-analysis". Hučení. Reprod. Aktualizace. 19 (3): 268–88. doi:10.1093/humupd/dms059. PMID 23303572.
- ^ Kelly CJ, Stenton SR, Lashen H (2010). "Insulin-like growth factor binding protein-1 in PCOS: a systematic review and meta-analysis". Hučení. Reprod. Aktualizace. 17 (1): 4–16. doi:10.1093/humupd/dmq027. PMID 20634211.
- ^ Gleicher N, Weghofer A, Lee IH, Barad DH (2010). "FMR1 genotype with autoimmunity-associated polycystic ovary-like phenotype and decreased pregnancy chance". PLOS ONE. 5 (12): e15303. Bibcode:2010PLoSO...515303G. doi:10.1371/journal.pone.0015303. PMC 3002956. PMID 21179569.
- ^ "Transgender/PCOS". 2006-09-20. Archivováno z původního dne 2014-10-25. Citováno 2014-10-24.[úplná citace nutná ]
- ^ „Archivovaná kopie“. Archivovány od originál dne 2015-05-10. Citováno 2015-05-05.CS1 maint: archivovaná kopie jako titul (odkaz)[úplná citace nutná ]
- ^ A b C d Marrinan, Greg (20 April 2011). Lin, Eugene C (ed.). "Imaging in Polycystic Ovary Disease". eMedicína. eMedicína. Archivováno z původního dne 8. listopadu 2011. Citováno 19. listopadu 2011.
- ^ A b C d E F G h Richard Scott Lucidi (25 October 2011). "Polycystic Ovarian Syndrome". eMedicína. Archivováno z původního dne 10. listopadu 2011. Citováno 19. listopadu 2011.
- ^ Azziz R (2006). „Kontroverze v klinické endokrinologii: diagnóza syndromu polycystických vaječníků: rotterdamská kritéria jsou předčasná“. J. Clin. Endokrinol. Metab. 91 (3): 781–5. doi:10.1210 / jc.2005-2153. PMID 16418211.
- ^ A b Rotterdam ESHRE/ASRM-Sponsored PCOS consensus workshop group (2004). "Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome (PCOS)". Hučení. Reprod. 19 (1): 41–7. doi:10.1093/humrep/deh098. PMID 14688154.
- ^ Carmina E (2004). "Diagnosis of polycystic ovary syndrome: from NIH criteria to ESHRE-ASRM guidelines". Minerva Ginecol. 56 (1): 1–6. PMID 14973405.
- ^ Hart R, Hickey M, Franks S (2004). "Definitions, prevalence and symptoms of polycystic ovaries and polycystic ovary syndrome". Best Pract Res Clin Obstet Gynaecol. 18 (5): 671–83. doi:10.1016/j.bpobgyn.2004.05.001. PMID 15380140.
- ^ Pedersen SD, Brar S, Faris P, Corenblum B (2007). "Polycystic ovary syndrome: validated questionnaire for use in diagnosis". Může známý lékař. 53 (6): 1042–7, 1041. PMC 1949220. PMID 17872783.
- ^ A b Dewailly D, Lujan ME, Carmina E, Cedars MI, Laven J, Norman RJ, Escobar-Morreale HF (2013). „Definice a význam morfologie polycystických vaječníků: zpráva pracovní skupiny od společnosti Androgen Excess and Polycystic Ovary Syndrome Society“. Hučení. Reprod. Aktualizace. 20 (3): 334–52. doi:10.1093 / humupd / dmt061. PMID 24345633.
- ^ O'Brien, William T. (1 January 2011). Top 3 Differentials in Radiology. Thieme. p. 369. ISBN 978-1-60406-228-1. Archivováno z původního dne 19. dubna 2016. Citováno 30. srpna 2014.
Ultrasound findings in PCOS include enlarged ovaries with peripheral follicles in a "string of pearls" configuration.
- ^ Somani N, Harrison S, Bergfeld WF (2008). "Klinické hodnocení hirsutismu". Dermatol Ther. 21 (5): 376–91. doi:10.1111 / j.1529-8019.2008.00219.x. PMID 18844715. S2CID 34029116.
- ^ A b C d E F G "Polycystic Ovarian Syndrome Workup". eMedicína. 25. října 2011. Archivováno z původního dne 17. listopadu 2011. Citováno 19. listopadu 2011.
- ^ Sharquie KE, Al-Bayatti AA, Al-Ajeel AI, Al-Bahar AJ, Al-Nuaimy AA (2007). "Free testosterone, luteinizing hormone/follicle stimulating hormone ratio and pelvic sonography in relation to skin manifestations in patients with polycystic ovary syndrome". Saudi Med J. 28 (7): 1039–43. PMID 17603706.
- ^ Robinson S, Rodin DA, Deacon A, Wheeler MJ, Clayton RN (1992). "Which hormone tests for the diagnosis of polycystic ovary syndrome?". Br J Obstet Gynaecol. 99 (3): 232–8. doi:10.1111/j.1471-0528.1992.tb14505.x. PMID 1296589. S2CID 72984257.
- ^ Li X, Lin JF (2005). "[Clinical features, hormonal profile, and metabolic abnormalities of obese women with obese polycystic ovary syndrome]". Zhonghua Yi Xue Za Zhi (v čínštině). 85 (46): 3266–71. PMID 16409817.
- ^ A b Banaszewska B, Spaczyński RZ, Pelesz M, Pawelczyk L (2003). "Incidence of elevated LH/FSH ratio in polycystic ovary syndrome women with normo- and hyperinsulinemia". Rocz. Akad. Med. Bialymst. 48: 131–4. PMID 14737959.
- ^ Macpherson, Gordon (2002). Black's Medical Dictionary (40 ed.). Lanham, MD: Strašák Press. p. 496. ISBN 0810849844.
- ^ Dumont A, Robin G, Catteau-Jonard S, Dewailly D (2015). „Role anti-Mülleriánského hormonu v patofyziologii, diagnostice a léčbě syndromu polycystických vaječníků: recenze“. Reprodukční biologie a endokrinologie (Posouzení). 13: 137. doi:10.1186 / s12958-015-0134-9. PMC 4687350. PMID 26691645.
- ^ Dewailly D, Andersen CY, Balen A, Broekmans F, Dilaver N, Fanchin R, Griesinger G, Kelsey TW, La Marca A, Lambalk C, Mason H, Nelson SM, Visser JA, Wallace WH, Anderson RA (2014). „Fyziologie a klinická užitečnost anti-Mullerianova hormonu u žen“. Aktualizace lidské reprodukce (Posouzení). 20 (3): 370–85. doi:10.1093 / humupd / dmt062. PMID 24430863.
- ^ Broer SL, Broekmans FJ, Laven JS, Fauser BC (2014). „Anti-Müllerian hormon: testování ovariálních rezerv a jeho potenciální klinické důsledky“. Hučení. Reprod. Aktualizace. 20 (5): 688–701. doi:10.1093 / humupd / dmu020. PMID 24821925.
- ^ A b Legro RS, Kunselman AR, Dodson WC, Dunaif A (1999). "Prevalence and predictors of risk for type 2 diabetes mellitus and impaired glucose tolerance in polycystic ovary syndrome: a prospective, controlled study in 254 affected women". J. Clin. Endokrinol. Metab. 84 (1): 165–9. doi:10.1210/jcem.84.1.5393. PMID 9920077.
- ^ Legro, Richard S.; Arslanian, Silva A.; Ehrmann, David A.; Hoeger, Kathleen M.; Murad, M. Hassan; Pasquali, Renato; Welt, Corrine K.; Endocrine Society (December 2013). "Diagnosis and treatment of polycystic ovary syndrome: an Endocrine Society clinical practice guideline". The Journal of Clinical Endocrinology and Metabolism. 98 (12): 4565–4592. doi:10.1210/jc.2013-2350. ISSN 1945-7197. PMC 5399492. PMID 24151290.
- ^ Veltman-Verhulst SM, Boivin J, Eijkemans MJ, Fauser BJ (2012). "Emotional distress is a common risk in women with polycystic ovary syndrome: a systematic review and meta-analysis of 28 studies". Hučení. Reprod. Aktualizace. 18 (6): 638–51. doi:10.1093/humupd/dms029. PMID 22824735.
- ^ Garvey, WT; Mechanick, JI; Brett, EM; Garber, AJ; Hurley, DL; Jastreboff, AM; Nadolsky, K; Pessah-Pollack, R; Plodkowski, R; Reviewers of the AACE/ACE Obesity Clinical Practice, Guidelines. (Červenec 2016). "American Association of Clinical Endocrinologists and American College of Endocrinology Comprehensive Clinical Practice Guidelines for Medical Care of Patients with Obesity". Endokrinní praxe. 22 Suppl 3: 1–203. doi:10.4158/EP161365.GL. PMID 27219496.
- ^ A b Moran LJ, Ko H, Misso M, Marsh K, Noakes M, Talbot M, Frearson M, Thondan M, Stepto N, Teede HJ (2013). "Dietary composition in the treatment of polycystic ovary syndrome: a systematic review to inform evidence-based guidelines". Hučení. Reprod. Aktualizace. 19 (5): 432. doi:10.1093/humupd/dmt015. PMID 23727939.
- ^ A b C d E F G h i j "Polycystic Ovarian Syndrome Treatment & Management". eMedicína. 25. října 2011. Archivováno z původního dne 16. listopadu 2011. Citováno 19. listopadu 2011.
- ^ Krul-Poel YH, Snackey C, Louwers Y, Lips P, Lambalk CB, Laven JS, Simsek S (2013). "The role of vitamin D in metabolic disturbances in polycystic ovary syndrome: a systematic review". Evropský žurnál endokrinologie (Posouzení). 169 (6): 853–65. doi:10.1530/EJE-13-0617. PMID 24044903.
- ^ He C, Lin Z, Robb SW, Ezeamama AE (2015). "Serum Vitamin D Levels and Polycystic Ovary syndrome: A Systematic Review and Meta-Analysis". Živiny (Metaanalýza). 7 (6): 4555–77. doi:10.3390/nu7064555. PMC 4488802. PMID 26061015.
- ^ Huang, G; Coviello, A (December 2012). "Clinical update on screening, diagnosis and management of metabolic disorders and cardiovascular risk factors associated with polycystic ovary syndrome". Současný názor v endokrinologii, cukrovce a obezitě. 19 (6): 512–9. doi:10.1097/med.0b013e32835a000e. PMID 23108199. S2CID 205792902.
- ^ Lord JM, Flight IH, Norman RJ (2003). "Metformin in polycystic ovary syndrome: systematic review and meta-analysis". BMJ. 327 (7421): 951–3. doi:10.1136/bmj.327.7421.951. PMC 259161. PMID 14576245.
- ^ Li, X.-J.; Yu, Y.-X.; Liu, C.-Q .; Zhang, W .; Zhang, H.-J.; Yan, B.; Wang, L.-Y.; Yang, S.-Y.; Zhang, S.-H. (Březen 2011). "Metformin vs thiazolidinediones for treatment of clinical, hormonal and metabolic characteristics of polycystic ovary syndrome: a meta-analysis". Klinická endokrinologie. 74 (3): 332–339. doi:10.1111/j.1365-2265.2010.03917.x. ISSN 1365-2265. PMID 21050251. S2CID 19620846.
- ^ Grover, Anjali; Yialamas, Maria A. (March 2011). "Metformin or thiazolidinedione therapy in PCOS?". Recenze přírody Endokrinologie. 7 (3): 128–. doi:10.1038/nrendo.2011.16. ISSN 1759-5029. PMID 21283123. S2CID 26162421. Archivováno od původního dne 2015-07-22. Citováno 2015-05-24.
- ^ Národní institut pro zdraví a klinickou dokonalost. 11 Clinical guideline 11 : Fertility: assessment and treatment for people with fertility problems . London, 2004.
- ^ Balen A (December 2008). "Metformin therapy for the management of infertility in women with polycystic ovary syndrome" (PDF). Scientific Advisory Committee Opinion Paper 13. Royal College of Obstetricians and Gynecologists. Archivovány od originál (PDF) dne 18. 12. 2009. Citováno 2009-12-13.
- ^ Leeman L, Acharya U (2009). "The use of metformin in the management of polycystic ovary syndrome and associated anovulatory infertility: the current evidence". J Obstet Gynaecol. 29 (6): 467–72. doi:10.1080/01443610902829414. PMID 19697191. S2CID 3339588.
- ^ NICE (December 2018). "Metformin Hydrochloride". National Institute for Care Excellence. PĚKNÝ. Citováno 2017-11-02.
- ^ Legro, RS; Arslanian, SA; Ehrmann, DA; Hoeger, KM; Murad, MH; Pasquali, R; Welt, CK; Endocrine, Society (December 2013). "Diagnosis and treatment of polycystic ovary syndrome: an Endocrine Society clinical practice guideline". The Journal of Clinical Endocrinology and Metabolism. 98 (12): 4565–92. doi:10.1210/jc.2013-2350. PMC 5399492. PMID 24151290.
- ^ Nestler, John E.; Jakubowicz, Daniela J.; Evans, William S.; Pasquali, Renato (1998-06-25). "Effects of Metformin on Spontaneous and Clomiphene-Induced Ovulation in the Polycystic Ovary Syndrome". New England Journal of Medicine. 338 (26): 1876–1880. doi:10.1056/NEJM199806253382603. ISSN 0028-4793. PMID 9637806.
- ^ Sharpe, A; Morley, LC; Tang, T; Norman, RJ; Balen, AH (17 December 2019). "Metformin for ovulation induction (excluding gonadotrophins) in women with polycystic ovary syndrome". Cochrane Database of Systematic Reviews. 12: CD013505. doi:10.1002/14651858.CD013505. PMC 6915832. PMID 31845767.
- ^ Feig, Denice S.; Moses, Robert G. (2011-10-01). "Metformin Therapy During Pregnancy Good for the goose and good for the gosling too?". Péče o cukrovku. 34 (10): 2329–2330. doi:10.2337/dc11-1153. ISSN 0149-5992. PMC 3177745. PMID 21949224.
- ^ Cassina M, Donà M, Di Gianantonio E, Litta P, Clementi M (2014). "First-trimester exposure to metformin and risk of birth defects: a systematic review and meta-analysis" (PDF). Hučení. Reprod. Aktualizace. 20 (5): 656–69. doi:10.1093/humupd/dmu022. PMID 24861556.
- ^ Wang, F.-F.; Wu, Y .; Zhu, Y.-H.; Ding, T .; Batterham, R. L.; Qu, F.; Hardiman, P. J. (2018-07-31). "Pharmacologic therapy to induce weight loss in women who have obesity/overweight with polycystic ovary syndrome: a systematic review and network meta-analysis". Recenze obezity. 19 (10): 1424–1445. doi:10.1111/obr.12720. ISSN 1467-789X. PMID 30066361. S2CID 51891552.
- ^ Qiao J, Feng HL (2010). „Faktory extra- a intra-ovariální u syndromu polycystických vaječníků: dopad na zrání oocytů a vývojovou kompetenci embrya“. Hučení. Reprod. Aktualizace. 17 (1): 17–33. doi:10.1093 / humupd / dmq032. PMC 3001338. PMID 20639519.
- ^ "What are some causes of female infertility?". National Institute of Child Health and Human Development, National Institutes of Health.
- ^ Franik, Sebastian; Eltrop, Stephanie M .; Kremer, Jan Am; Kiesel, Ludwig; Farquhar, Cindy (24. května 2018). „Inhibitory aromatázy (letrozol) pro subfertilní ženy se syndromem polycystických vaječníků“. Cochrane Database of Systematic Reviews. 5: CD010287. doi:10.1002 / 14651858.CD010287.pub3. ISSN 1469-493X. PMC 6494577. PMID 29797697.
- ^ Tanbo, Tom; Mellembakken, Jan; Bjercke, Sverre; Ring, Eva; Åbyholm, Thomas; Fedorcsak, Peter (October 2018). "Ovulation induction in polycystic ovary syndrome". Acta Obstetricia et Gynecologica Scandinavica. 97 (10): 1162–1167. doi:10.1111/aogs.13395. ISSN 1600-0412. PMID 29889977.
- ^ Hu, Shifu; Yu, Qiong; Wang, Yingying; Wang, Mei; Xia, Wei; Zhu, Changhong (May 2018). "Letrozole versus clomiphene citrate in polycystic ovary syndrome: a meta-analysis of randomized controlled trials". Archivy gynekologie a porodnictví. 297 (5): 1081–1088. doi:10.1007/s00404-018-4688-6. ISSN 1432-0711. PMID 29392438. S2CID 4800270.
- ^ Practice Committee of the American Society for Reproductive Medicine (September 2017). "Role of metformin for ovulation induction in infertile patients with polycystic ovary syndrome (PCOS): a guideline". Plodnost a sterilita. 108 (3): 426–441. doi:10.1016/j.fertnstert.2017.06.026. ISSN 1556-5653. PMID 28865539.
- ^ Legro RS, Barnhart HX, Schlaff WD, Carr BR, Diamond MP, Carson SA, Steinkampf MP, Coutifaris C, McGovern PG, Cataldo NA, Gosman GG, Nestler JE, Giudice LC, Leppert PC, Myers ER (2007). "Clomiphene, metformin, or both for infertility in the polycystic ovary syndrome". N. Engl. J. Med. 356 (6): 551–66. doi:10.1056/NEJMoa063971. PMID 17287476.[není nutný primární zdroj ]
- ^ Zhuang, J; Wang, X; Xu, L; Wu, T; Kang, D (31 May 2013). "Antidepressants for polycystic ovary syndrome". Cochrane Database of Systematic Reviews (5): CD008575. doi:10.1002/14651858.CD008575.pub2. PMC 7390273. PMID 23728677.
- ^ Fraison, E; Kostova, E; Moran, LJ; Bilal, S; Ee, CC; Venetis, C; Costello, MF (13 August 2020). "Metformin versus the combined oral contraceptive pill for hirsutism, acne, and menstrual pattern in polycystic ovary syndrome". Cochrane Database of Systematic Reviews. 8: CD005552. doi:10.1002/14651858.CD005552.pub3. PMC 7437400. PMID 32794179.
- ^ "Polycystic ovary syndrome – Treatment". United Kingdom: National Health Service. 17. října 2011. Archivováno z původního dne 6. listopadu 2011. Citováno 19. listopadu 2011.
- ^ A b Richard Scott Lucidi (25 October 2011). "Polycystic Ovarian Syndrome Medication". eMedicína. Archivováno z původního dne 14. listopadu 2011. Citováno 19. listopadu 2011.
- ^ "What are the health risks of PCOS?". Verity – PCOS Charity. Verity. 2011. Archivovány od originál dne 25. prosince 2012. Citováno 21. listopadu 2011.
- ^ Pundir, J; Psaroudakis, D; Savnur, P; Bhide, P; Sabatini, L; Teede, H; Coomarasamy, A; Thangaratinam, S (24 May 2017). "Inositol treatment of anovulation in women with polycystic ovary syndrome: a meta-analysis of randomised trials" (PDF). BJOG : An International Journal of Obstetrics and Gynaecology. 125 (3): 299–308. doi:10.1111/1471-0528.14754. PMID 28544572. S2CID 21090113.
- ^ Amoah-Arko, Afua; Evans, Meirion; Rees, Aled (2017-10-20). "Effects of myoinositol and D-chiro inositol on hyperandrogenism and ovulation in women with polycystic ovary syndrome: a systematic review". Endokrinní souhrny. doi:10.1530/endoabs.50.P363.
- ^ Unfer V, Carlomagno G, Dante G, Facchinetti F (2012). "Effects of myo-inositol in women with PCOS: a systematic review of randomized controlled trials". Gynecol. Endokrinol. 28 (7): 509–15. doi:10.3109/09513590.2011.650660. PMID 22296306. S2CID 24582338.
- ^ Zeng, Liuting; Yang, Kailin (2017-10-19). "Effectiveness of myoinositol for polycystic ovary syndrome: a systematic review and meta-analysis". Endokrinní. 59 (1): 30–38. doi:10.1007/s12020-017-1442-y. ISSN 1355-008X. PMID 29052180. S2CID 4376339.
- ^ Laganà, Antonio Simone; Vitagliano, Amerigo; Noventa, Marco; Ambrosini, Guido; D'Anna, Rosario (2018-08-04). "Myo-inositol supplementation reduces the amount of gonadotropins and length of ovarian stimulation in women undergoing IVF: a systematic review and meta-analysis of randomized controlled trials". Archivy gynekologie a porodnictví. 298 (4): 675–684. doi:10.1007/s00404-018-4861-y. ISSN 1432-0711. PMID 30078122. S2CID 51921158.
- ^ Galazis N, Galazi M, Atiomo W (2011). "D-Chiro-inositol and its significance in polycystic ovary syndrome: a systematic review". Gynecol. Endokrinol. 27 (4): 256–62. doi:10.3109/09513590.2010.538099. PMID 21142777. S2CID 1989262.
- ^ Lim, Chi Eung Danforn; Ng, Rachel Wai Chung; Cheng, Nga Chong Lisa; Zhang, George Shengxi; Chen, Hui (2 July 2019). "Acupuncture for polycystic ovarian syndrome". Cochrane Database of Systematic Reviews. 7: CD007689. doi:10.1002/14651858.CD007689.pub4. ISSN 1469-493X. PMC 6603768. PMID 31264709.
- ^ Wu, XK; Stener-Victorin, E; Kuang, HY; Ma, HL; Gao, JS; Xie, LZ; Hou, LH; Hu, ZX; Shao, XG; Ge, J; Zhang, JF; Xue, HY; Xu, XF; Liang, RN; Ma, HX; Yang, HW; Li, WL; Huang, DM; Sun, Y; Hao, CF; Du, SM; Yang, ZW; Wang, X; Yan, Y; Chen, XH; Fu, P; Ding, CF; Gao, YQ; Zhou, ZM; Wang, CC; Wu, TX; Liu, JP; Ng, EHY; Legro, RS; Zhang, H; PCOSAct Study, Group. (27. června 2017). "Effect of Acupuncture and Clomiphene in Chinese Women With Polycystic Ovary Syndrome: A Randomized Clinical Trial". JAMA. 317 (24): 2502–2514. doi:10.1001/jama.2017.7217. PMC 5815063. PMID 28655015.
- ^ A b Barry JA, Azizia MM, Hardiman PJ (2014). "Risk of endometrial, ovarian and breast cancer in women with polycystic ovary syndrome: a systematic review and meta-analysis". Hučení. Reprod. Aktualizace. 20 (5): 748–758. doi:10.1093/humupd/dmu012. PMC 4326303. PMID 24688118.
- ^ New MI (1993). "Nonclassical congenital adrenal hyperplasia and the polycystic ovarian syndrome". Ann. N. Y. Acad. Sci. 687 (1): 193–205. Bibcode:1993NYASA.687..193N. doi:10.1111/j.1749-6632.1993.tb43866.x. PMID 8323173. S2CID 30161989.
- ^ Hardiman P, Pillay OC, Atiomo W (2003). "Polycystic ovary syndrome and endometrial carcinoma". Lanceta. 361 (9371): 1810–2. doi:10.1016/S0140-6736(03)13409-5. PMID 12781553. S2CID 27453081.
- ^ Mather KJ, Kwan F, Corenblum B (2000). "Hyperinsulinemia in polycystic ovary syndrome correlates with increased cardiovascular risk independent of obesity". Plod Sterilní. 73 (1): 150–6. doi:10.1016/S0015-0282(99)00468-9. PMID 10632431.
- ^ Moran LJ, Misso ML, Wild RA, Norman RJ (2010). "Impaired glucose tolerance, type 2 diabetes and metabolic syndrome in polycystic ovary syndrome: a systematic review and meta-analysis". Hučení. Reprod. Aktualizace. 16 (4): 347–63. doi:10.1093/humupd/dmq001. PMID 20159883.
- ^ Falcone, Tommaso; Hurd, William W. (2007). Clinical Reproductive Medicine and Surgery. Elsevier Health Sciences. p. 223. ISBN 978-0-323-03309-1.
- ^ Barry JA, Kuczmierczyk AR, Hardiman PJ (2011). "Anxiety and depression in polycystic ovary syndrome: a systematic review and meta-analysis". Hučení. Reprod. 26 (9): 2442–51. doi:10.1093/humrep/der197. PMID 21725075.
- ^ de Groot PC, Dekkers OM, Romijn JA, Dieben SW, Helmerhorst FM (2011). "PCOS, coronary heart disease, stroke and the influence of obesity: a systematic review and meta-analysis". Hučení. Reprod. Aktualizace. 17 (4): 495–500. doi:10.1093 / humupd / dmr001. PMID 21335359.
- ^ Goldenberg N, Glueck C (2008). "Medical therapy in women with polycystic ovarian syndrome before and during pregnancy and lactation". Minerva Ginecol. 60 (1): 63–75. PMID 18277353.
- ^ Boomsma CM, Fauser BC, Macklon NS (2008). "Pregnancy complications in women with polycystic ovary syndrome". Semin. Reprod. Med. 26 (1): 072–084. doi:10.1055 / s-2007-992927. PMID 18181085.
- ^ Baba, Tsuyoshi; Endo, Toshiaki; Honnma, Hiroyuki; Kitajima, Yoshimitsu; Hayashi, Takuhiro; Ikeda, Hiroši; Masumori, Naoya; Kamiya, Hirofumi; Moriwaka, Osamu; Saito, Tsuyoshi (1 April 2007). "Association between polycystic ovary syndrome and female-to-male transsexuality". Lidská reprodukce. 22 (4): 1011–1016. doi:10.1093/humrep/del474. PMID 17166864.
- ^ Becerra-Fernández, Antonio; Pérez-López, Gilberto; Román, Miriam Menacho; Martín-Lazaro, Juan F.; Lucio Pérez, María Jesús; Asenjo Araque, Nuria; Rodríguez-Molina, José Miguel; Berrocal Sertucha, María Carmen; Aguilar Vilas, María Victorina (1 August 2014). "Prevalencia de hiperandrogenismo y síndrome de ovario poliquístico en transexuales de mujer a hombre". Endocrinología y Nutrición. 61 (7): 351–358. doi:10.1016/j.endonu.2014.01.010. PMID 24680383.
- ^ Balen, Adam H.; Schachter, Morey E.; Montgomery, Don; Reid, Russell W.; Jacobs, Howard S. (1993). "Polycystic ovaries are a common finding in untreated female to male transsexuals". Klinická endokrinologie. 38 (3): 325–329. doi:10.1111/j.1365-2265.1993.tb01013.x. PMID 8458105. S2CID 72741370.
- ^ A b Cesta, Carolyn E.; Månsson, Mattias; Palm, Camilla; Lichtenstein, Paul; Iliadou, Anastasia N.; Landén, Mikael (1 November 2016). "Polycystic ovary syndrome and psychiatric disorders: Co-morbidity and heritability in a nationwide Swedish cohort". Psychoneuroendokrinologie. 73: 196–203. doi:10.1016/j.psyneuen.2016.08.005. hdl:10616/45608. ISSN 0306-4530. PMID 27513883. S2CID 207460386.
- ^ Kowalczyk, Robert; Skrzypulec, Violetta; Lew–Starowicz, Zbigniew; Nowosielski, Krzysztof; Grabski, Bartosz; Merk, Wojciech (2012). "Psychological gender of patients with polycystic ovary syndrome". Acta Obstetricia et Gynecologica Scandinavica. 91 (6): 710–714. doi:10.1111/j.1600-0412.2012.01408.x. PMID 22443151. S2CID 25055401.
- ^ Vos T, Flaxman AD, et al. (2012). "Years lived with disability (YLDs) for 1160 sequelae of 289 diseases and injuries 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010". Lanceta. 380 (9859): 2163–96. doi:10.1016 / S0140-6736 (12) 61729-2. PMC 6350784. PMID 23245607.
- ^ McLuskie, Isabel; Newth, Aisha (12 January 2017). "New diagnosis of polycystic ovary syndrome". BMJ. 356: i6456. doi:10.1136/bmj.i6456. hdl:10044/1/44217. PMID 28082338. S2CID 13042313.
- ^ Polson DW, Adams J, Wadsworth J, Franks S (1988). "Polycystic ovaries—a common finding in normal women". Lanceta. 1 (8590): 870–2. doi:10.1016/s0140-6736(88)91612-1. PMID 2895373. S2CID 41297081.
- ^ A b Clayton RN, Ogden V, Hodgkinson J, Worswick L, Rodin DA, Dyer S, Meade TW (1992). "How common are polycystic ovaries in normal women and what is their significance for the fertility of the population?". Clin. Endokrinol. 37 (2): 127–34. doi:10.1111/j.1365-2265.1992.tb02296.x. PMID 1395063. S2CID 12384062.
- ^ Farquhar CM, Birdsall M, Manning P, Mitchell JM, France JT (1994). "The prevalence of polycystic ovaries on ultrasound scanning in a population of randomly selected women". Aust N Z J Obstet Gynaecol. 34 (1): 67–72. doi:10.1111/j.1479-828X.1994.tb01041.x. PMID 8053879. S2CID 312422.
- ^ van Santbrink EJ, Hop WC, Fauser BC (1997). "Classification of normogonadotropic infertility: polycystic ovaries diagnosed by ultrasound versus endocrine characteristics of polycystic ovary syndrome". Plod Sterilní. 67 (3): 452–8. doi:10.1016/S0015-0282(97)80068-4. PMID 9091329.
- ^ Hardeman J, Weiss BD (2014). Msgstr "Intrauterinní zařízení: aktualizace". Jsem známý lékař. 89 (6): 445–50. PMID 24695563.
- ^ Azziz, Ricardo; Marin, Catherine; Hoq, Lalima; Badamgarav, Enkhe; Song, Paul (1. srpna 2005). „Ekonomická zátěž související se zdravotní péčí syndromu polycystických vaječníků během období reprodukčního života“. The Journal of Clinical Endocrinology and Metabolism. 90 (8): 4650–4658. doi:10.1210 / jc.2005-0628. PMID 15944216.
- ^ „RCDC Odhady financování různých kategorií výzkumu, stavu a nemocí (RCDC)“. NIH. NIH. Citováno 3. prosince 2018.
externí odkazy
| Klasifikace | |
|---|---|
| Externí zdroje |


