Metabolický syndrom - Metabolic syndrome
| Metabolický syndrom | |
|---|---|
| Ostatní jména | Dysmetabolický syndrom X |
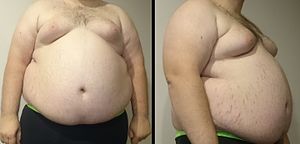 | |
| Muž s výraznou centrální obezitou, charakteristickým znakem metabolického syndromu. Jeho váha je 182 kg (400 liber), výška 185 cm (6 ft 1 v) a index tělesné hmotnosti (BMI) 53 (normální 18,5 až 25). | |
| Specialita | Endokrinologie |
| Část série na |
| Hmotnost lidského těla |
|---|
Související podmínky |
Metabolický syndrom je seskupení nejméně tří z následujících pěti zdravotních stavů: břišní obezita, vysoký krevní tlak, vysoká hladina cukru v krvi, vysoké triglyceridy v séru, a nízký sérum lipoprotein s vysokou hustotou (HDL).
Metabolický syndrom je spojen s rizikem vzniku kardiovaskulární onemocnění a cukrovka typu 2.[1][2] V USA má asi 25% dospělé populace metabolický syndrom, jehož podíl se s věkem zvyšuje, zejména u rasových a etnických menšin.[3][4]
Rezistence na inzulín metabolický syndrom a prediabetes spolu úzce souvisí a mají překrývající se aspekty. The syndrom Předpokládá se, že je způsobena základní poruchou využití a skladování energie. Příčinou syndromu je oblast přetrvávající lékařský výzkum.
Příznaky a symptomy
Klíčovým znakem metabolického syndromu je centrální obezita, známá také jako viscerální tuková tkáň mužského vzoru nebo tvaru jablka. Vyznačuje se tuková tkáň akumulace převážně kolem pasu a trupu.[5] Mezi další příznaky metabolického syndromu patří vysoký krevní tlak, snížený HDL cholesterol nalačno, zvýšené sérum nalačno triglycerid úroveň, porucha glukózy nalačno, inzulínová rezistence nebo prediabetes. Přidružené podmínky zahrnují hyperurikémie; tučná játra (zejména souběžně obezita ) postupující do nealkoholické ztučnění jater; Syndromu polycystických vaječníků u žen a erektilní dysfunkce u mužů; a acanthosis nigricans.
Příčiny a korelace
Mechanismy komplexních cest metabolického syndromu jsou předmětem výzkumu. The patofyziologie je velmi složitý a byl objasněn pouze částečně. Většina lidí postižených tímto stavem jsou starší, obézní, sedaví a mají určitý stupeň inzulínové rezistence. Stres může být také přispívajícím faktorem. Nejdůležitější rizikové faktory jsou strava (zejména konzumace sladených nápojů),[6] genetika,[7][8][9][10] stárnutí, sedavé chování[11] nebo nízká fyzická aktivita,[12][13] narušen chronobiologie /spát,[14] poruchy nálady / užívání psychotropních léků,[15][16] a nadměrné užívání alkoholu.[17]
V kohortní studii s 89 860 jedinci existovala silná a pozitivní souvislost mezi odpočinkem Tepová frekvence a metabolický syndrom v průřezové analýze; ještě důležitější a zajímavější je, že subjekty bez metabolického syndromu na začátku, ale s vyšším odpočinkem Tepová frekvence měli v dlouhodobé analýze větší riziko rozvoje metabolického syndromu než pacienti s nižší klidovou srdeční frekvencí. [18]
Diskutuje se o tom, zda je obezita nebo inzulínová rezistence příčinou metabolického syndromu, nebo zda jsou důsledky dalekosáhlejšího metabolického poškození. Markery systémového zánět, počítaje v to C-reaktivní protein, jsou často zvýšeny, stejně jako jsou fibrinogen, interleukin 6, faktor nekrózy nádorů-alfa (TNF-α) a další. Někteří poukazují na různé příčiny, včetně nárůstu kyselina močová hladiny způsobené dietou fruktóza.[19][20][21]
Výzkum ukazuje, že západní stravovací návyky jsou faktorem ve vývoji metabolického syndromu s vysokou spotřebou jídla, které není biochemicky vhodné pro člověka.[22][stránka potřebná ] Přírůstek hmotnosti je spojen s metabolickým syndromem. Spíše než celková adipozita je hlavní klinickou složkou syndromu viscerální a / nebo ektopický tuk (tj. Tuk v orgánech, které nejsou určeny pro ukládání tuku), zatímco hlavní metabolickou abnormalitou je inzulínová rezistence.[23] Trvalé poskytování energie prostřednictvím stravy uhlohydrát, lipid, a protein paliva, která není srovnatelná s fyzickou aktivitou / poptávkou po energii, vytváří nevyřízené položky produktů mitochondriální oxidace, proces spojený s progresivní mitochondriální dysfunkcí a inzulínovou rezistencí.
Stres
Nedávný výzkum naznačuje prodloužení chronický stres může přispět k metabolickému syndromu narušením hormonální rovnováhy osa hypotalamus-hypofýza-nadledviny (Osa HPA).[24] Dysfunkční osa HPA způsobuje vysoké kortizol úrovně cirkulovat, což má za následek zvýšení glukóza a inzulín hladiny, které zase způsobují účinky zprostředkované inzulínem na tukovou tkáň, což nakonec podporuje viscerální adipozita, inzulínová rezistence, dyslipidémie a hypertenze, s přímými účinky na kost, způsobující „nízký obrat“ osteoporóza.[25] Dysfunkce osy HPA může vysvětlit hlášené indikace rizika abdominální obezity kardiovaskulární onemocnění (CVD), diabetes typu 2 a mrtvice.[26] Psychosociální stres je také spojen se srdečními chorobami.[27]
Obezita
Centrální obezita je klíčovým rysem syndromu, který je známkou i příčinou, protože rostoucí adipozita se často projevuje ve vysoké pás obvod může být výsledkem inzulínové rezistence a přispívá k ní. Navzdory důležitosti obezity však mohou mít postižení lidé s normální hmotností také rezistenci na inzulín a syndrom.[28]
Sedavý životní styl
Fyzická nečinnost je prediktorem událostí CVD a souvisejících úmrtnost. Mnoho složek metabolického syndromu je spojeno s a sedavý životní styl, včetně zvýšené tukové tkáně (převážně centrální); snížený HDL cholesterol; a trend směrem ke zvýšení triglyceridů, krevního tlaku a glukózy u geneticky citlivých jedinců. Ve srovnání s jedinci, kteří sledovali televizi nebo videa nebo používali své počítače méně než jednu hodinu denně, mají ti, kteří toto chování prováděli déle než čtyři hodiny denně, dvojnásobně zvýšené riziko metabolického syndromu.[28]
Stárnutí
Metabolický syndrom postihuje 60% americké populace starší než 50 let. S ohledem na tuto demografickou skupinu je procento žen trpících syndromem vyšší než u mužů. Věková závislost prevalence syndromu je vidět u většiny populací po celém světě.[28]
Diabetes mellitus typu 2
Metabolický syndrom pětinásobně zvyšuje riziko vzniku diabetes mellitus 2. typu. Diabetes typu 2 je považován za komplikace metabolického syndromu.[29] U lidí s poruchou glukózové tolerance nebo sníženou hladinou glukózy nalačno zdvojnásobuje přítomnost metabolického syndromu riziko vzniku cukrovky 2. typu.[30] Je pravděpodobné, že prediabetes a metabolický syndrom označují stejnou poruchu a definují ji různými sadami biologických markerů.
Přítomnost metabolického syndromu je spojena s vyšší prevalencí KVO než u lidí s diabetem 2. typu nebo snížená tolerance glukózy bez syndromu.[28] Hypoadiponektinémie Bylo prokázáno, že zvyšuje inzulínovou rezistenci[31] a je považován za rizikový faktor pro rozvoj metabolického syndromu.[32]
Ischemická choroba srdeční
Přibližná prevalence metabolického syndromu u lidí s ischemická choroba srdeční (CAD) je 50%, s prevalencí 37% u lidí s předčasným onemocněním věnčitých tepen (věk 45), zejména u žen. S příslušným srdeční rehabilitace a změny v životním stylu (např. výživa, fyzická aktivita, redukce hmotnosti a v některých případech i léky) lze prevalenci syndromu snížit.[28]
Lipodystrofie
Lipodystrofické poruchy jsou obecně spojeny s metabolickým syndromem. Oba genetické (např. Berardinelli-Seip vrozená lipodystrofie, Dunniganská familiární částečná lipodystrofie ) a získané (např. HIV související lipodystrofie u lidí léčených vysoce aktivní antiretrovirová léčba ) formy lipodystrofie mohou vést k těžké inzulínové rezistenci a mnoha složkám metabolického syndromu.[28]
Revmatická onemocnění
Existuje výzkum, který spojuje komorbiditu s revmatickými chorobami. Oba psoriáza a psoriatická artritida Bylo zjištěno, že jsou spojeny s metabolickým syndromem.[33]
Patofyziologie
Je běžné, že dojde k vývoji viscerální tuk, po kterém adipocyty (tukové buňky) viscerálního tuku se zvyšují plazma úrovně TNF-α a měnit hladiny dalších látek (např. adiponektin, odolat, a PAI-1 ). Bylo prokázáno, že TNF-a způsobuje produkci zánětu cytokiny a také případně spustit buněčnou signalizaci interakcí s a TNF-a receptor což může vést k inzulínové rezistenci.[34] Experiment s potkany krmenými dietou s 33% sacharóza byl navržen jako model pro rozvoj metabolického syndromu. Sacharóza nejprve zvýšila hladinu triglyceridů v krvi, což vyvolalo viscerální tuk a nakonec vedlo k inzulínové rezistenci. Postup od viscerálního tuku ke zvýšení TNF-a k inzulínové rezistenci má určité paralely s vývojem metabolického syndromu u člověka. Zvýšení tukové tkáně také zvyšuje počet imunitních buněk, které hrají roli při zánětu. Chronický zánět přispívá ke zvýšenému riziku hypertenze, aterosklerózy a cukrovky.[35]
Zapojení endokanabinoidní systém ve vývoji metabolického syndromu je nesporné.[36][37][38] Může vyvolat nadprodukci endokanabinoidů systém odměn dysfunkce[37] a příčina výkonné dysfunkce (např. snížené diskontování se zpožděním), zase udržující nezdravé chování.[nutná lékařská citace ] Mozek má zásadní význam pro rozvoj metabolického syndromu, který moduluje periferní metabolismus sacharidů a lipidů.[36][37]
Metabolický syndrom lze vyvolat nadměrným příjmem sacharózy nebo fruktózy, zejména současně s dietou s vysokým obsahem tuku.[39] Výsledný nadbytek nabídky omega-6 mastné kyseliny, zejména kyselina arachidonová (AA), je důležitým faktorem v patogeneze metabolického syndromu.[nutná lékařská citace ] Kyselina arachidonová (s jejím prekurzorem - kyselina linolová ) slouží jako substrát pro produkci zánětlivých mediátorů známých jako eikosanoidy, zatímco sloučenina obsahující kyselinu arachidonovou diacylglycerol (DAG) je předchůdcem endokanabinoidu 2-arachidonoylglycerol (2-AG) while amid mastné kyseliny hydroláza (FAAH) zprostředkovává metabolismus anandamid do kyselina arachidonová.[40][38] Anandamid lze také vyrobit z N-acylfosfatidylethanolamin několika cestami.[38] Anandamid a 2-AG lze také hydrolizovat na kyselinu arachidonovou, což může vést ke zvýšení eikosanoid syntéza.[38]
Diagnóza
Společné prozatímní prohlášení pracovní skupiny Mezinárodní diabetologické federace pro epidemiologii a prevenci; Národní institut srdce, plic a krve; Americká kardiologická asociace; Světová federace srdce; Mezinárodní společnost pro aterosklerózu; a Mezinárodní asociace pro studium obezity zveřejnila pokyny k harmonizaci definice metabolického syndromu.[41] Tato definice uznává, že riziko spojené s konkrétním měřením pasu se bude u různých populací lišit. Zda je v tuto chvíli lepší stanovit úroveň, na které se riziko začíná zvyšovat, nebo na které již existuje podstatně zvýšené riziko, bude na místních rozhodovacích skupinách. Pro mezinárodní srovnání a pro usnadnění etiologie je však zásadní, aby se celosvětově používal společně dohodnutý soubor kritérií s dohodnutými hraničními hodnotami pro různé etnické skupiny a pohlaví. Ve světě smíšeného etnického původu je mnoho lidí a v takových případech bude třeba učinit pragmatická rozhodnutí. Proto může být mezinárodní kritérium nadváhy vhodnější než etnická specifická kritéria abdominální obezity pro antropometrickou složku tohoto syndromu, která je výsledkem nadměrného ukládání lipidů v tukové tkáni, kosterním svalu a játrech.
Předchozí definice metabolického syndromu podle Mezinárodní diabetologická federace[42] (IDF) a revidované Národní vzdělávací program pro cholesterol (NCEP) jsou velmi podobné a identifikují jedince s daným souborem příznaků jako osoby s metabolickým syndromem. Existují však dva rozdíly: definice IDF uvádí, že pokud index tělesné hmotnosti (BMI) je vyšší než 30 kg / m2, lze předpokládat centrální obezitu a není třeba měřit obvod pasu. To však potenciálně vylučuje jakýkoli subjekt bez zvýšeného obvodu pasu, pokud je BMI menší než 30. Definice NCEP naopak naznačuje, že metabolický syndrom může být diagnostikován na základě jiných kritérií. IDF také používá zeměpisné specifické řezné body pro obvod pasu, zatímco NCEP používá pouze jednu sadu řezných bodů pro obvod pasu bez ohledu na geografii.
IDF
Mezinárodní diabetologická federace[42] celosvětová shoda definice metabolického syndromu (2006) zní: Centrální obezita (definovaná jako obvod pasu)# s hodnotami specifickými pro etnický původ) A jakýmikoli dvěma z následujících:
- Zvýšené triglyceridy:> 150 mg / dL (1,7 mmol / l) nebo specifická léčba této abnormality lipidů
- Snížený HDL cholesterol: <40 mg / dL (1,03 mmol / l) u mužů, <50 mg / dL (1,29 mmol / l) u žen, nebo specifická léčba této lipidové abnormality
- Zvýšený krevní tlak (TK): systolický TK> 130 nebo diastolický TK> 85 mm Hg, nebo léčba dříve diagnostikované hypertenze
- Zvýšená plazmatická glukóza nalačno (FPG):> 100 mg / dl (5,6 mmol / l) nebo dříve diagnostikovaný diabetes typu 2
Pokud je FPG> 5,6 mmol / l nebo 100 mg / dL, orálně test glukózové tolerance je důrazně doporučeno, ale není nutné definovat přítomnost syndromu.
# Pokud je BMI> 30 kg / m2, lze předpokládat centrální obezitu a obvod pasu není nutné měřit
SZO
The Světová zdravotnická organizace (1999)[43] vyžaduje přítomnost kteréhokoli z diabetes mellitus, poruchy glukózové tolerance, poruchy glukózy nalačno nebo inzulínové rezistence nalačno a dvou z následujících:
- Krevní tlak ≥ 140/90 mmHg
- Dyslipidemie: triglyceridy (TG) ≥ 1 695 mmol / la HDL cholesterol ≤ 0,9 mmol / l (muži), ≤ 1,0 mmol / l (ženy)
- Centrální obezita: poměr pasu a boků> 0,90 (muži); > 0,85 (žena) nebo BMI> 30 kg / m2
- Mikroalbuminurie: poměr vylučování albuminu močí ≥ 20 µg / min nebo poměr albumin: kreatinin ≥ 30 mg / g
EGIR
The Evropská skupina pro studium inzulínové rezistence (1999) vyžaduje inzulínovou rezistenci definovanou jako nejlepších 25% hodnot inzulínu nalačno u nediabetických jedinců A u dvou nebo více z následujících:
- Centrální obezita: obvod pasu ≥ 94 cm nebo 37 palců (muž), ≥ 80 cm nebo 31,5 palců (žena)
- Dyslipidemie: TG ≥ 2,0 mmol / l a / nebo HDL-C <1,0 mmol / l nebo léčená pro dyslipidemii
- Krevní tlak ≥ 140/90 mmHg nebo antihypertenzivum
- Plazmatická glukóza nalačno ≥ 6,1 mmol / l
NCEP
Spojené státy. Národní vzdělávací program pro cholesterol Panel pro léčbu dospělých III (2001) vyžaduje alespoň tři z následujících:[44]
- Centrální obezita: obvod pasu ≥ 102 cm nebo 40 palců (muž), ≥ 88 cm nebo 35 palců (žena)
- Dyslipidemie: TG ≥ 1,7 mmol / l (150 mg / dl)
- Dyslipidemie: HDL-C <40 mg / dL (muži), <50 mg / dL (ženy)
- Krevní tlak ≥ 130/85 mmHg (nebo léčený na hypertenzi)
- Plazmatická glukóza nalačno ≥ 6,1 mmol / l (110 mg / dl)
Americká kardiologická asociace
Existují nejasnosti ohledně toho, zda v roce 2004 Americká kardiologická asociace a Národní institut srdce, plic a krve zamýšlel vytvořit další soubor pokynů nebo jednoduše aktualizovat definici Národního vzdělávacího programu pro cholesterol.[45][46]
- Centrální obezita: obvod pasu ≥ 102 cm nebo 40 palců (muž), ≥ 88 cm nebo 35 palců (žena)
- Dyslipidemie: TG ≥ 1,7 mmol / l (150 mg / dl)
- Dyslipidemie: HDL-C <40 mg / dL (muži), <50 mg / dL (ženy)
- Krevní tlak ≥ 130/85 mmHg (nebo léčený na hypertenzi)
- Plazmatická glukóza nalačno ≥ 5,6 mmol / l (100 mg / dl) nebo použití léků na hyperglykémii
jiný
Vysoce citlivý C-reaktivní protein byl vyvinut a používán jako marker k predikci koronárních vaskulárních onemocnění u metabolického syndromu a nedávno byl použit jako prediktor nealkoholického tukového onemocnění jater (steatohepatitida) v korelaci se sérovými markery indikujícími metabolismus lipidů a glukózy.[47] Mastné onemocnění jater a steatohepatitidu lze považovat za projevy metabolického syndromu, což svědčí o abnormálním ukládání energie ve formě tuku v mimoděložní distribuci. Poruchy reprodukce (jako je syndrom polycystických vaječníků u žen v reprodukčním věku) a erektilní dysfunkce nebo snížený celkový testosteron (nízký testosteron) -binding globulin) u mužů lze připsat metabolickému syndromu.[48]
Prevence
Byly navrženy různé strategie, aby se zabránilo rozvoji metabolického syndromu. Patří mezi ně zvýšené fyzická aktivita (například chůze 30 minut každý den),[49] a zdravá strava se sníženým obsahem kalorií.[50] Mnoho studií podporuje hodnotu zdravého životního stylu, jak je uvedeno výše. Jedna studie však uvedla, že tato potenciálně prospěšná opatření jsou účinná pouze u menšiny lidí, zejména z důvodu nedodržování životního stylu a změn stravovacích návyků.[12] The Pracovní skupina pro mezinárodní obezitu uvádí, že ke snížení rozvoje metabolického syndromu v populacích jsou nutné intervence na sociopolitické úrovni.[51]
The Studie srdečních chorob Caerphilly sledovalo 2375 mužských subjektů po dobu 20 let a navrhlo denní příjem půllitru (~ 568 ml) mléka nebo ekvivalentních mléčných výrobků více než poloviční riziko metabolického syndromu.[52] Některé následné studie podporují zjištění autorů, jiné je zpochybňují.[53] Systematický přehled čtyř randomizované kontrolované studie řekl, že v krátkodobém horizontu a paleolitická výživa vzor zlepšil tři z pěti měřitelných složek metabolického syndromu u účastníků s alespoň jednou ze složek.[54]
Řízení
Léky
Obecně jsou jednotlivé poruchy, které tvoří metabolický syndrom, léčeny samostatně.[55] Diuretika a ACE inhibitory mohou být použity k léčbě hypertenze. Různé léky na cholesterol mohou být užitečné, pokud jsou LDL cholesterol, triglyceridy a / nebo HDL cholesterol abnormální.
Strava
Dietní omezení sacharidů snižuje hladinu glukózy v krvi, přispívá ke ztrátě hmotnosti a snižuje užívání několika léků, které mohou být předepsány pro metabolický syndrom.[56]
Epidemiologie
Přibližně 20–25 procent světové dospělé populace má skupinu rizikových faktorů, kterými je metabolický syndrom.[42] V roce 2000 mělo přibližně 32% dospělých v USA metabolický syndrom.[57][58] V posledních letech se toto číslo vyšplhalo na 34%.[58][59]
U malých dětí neexistuje shoda v tom, jak měřit metabolický syndrom, protože věkové specifické mezní hodnoty a referenční hodnoty, které by naznačovaly „vysoké riziko“, nebyly dobře stanoveny.[60] Kontinuální souhrnné skóre kardiometabolického rizika se u dětí často používá místo dichotomické míry metabolického syndromu.[61]
Dějiny
- V roce 1921 Joslin poprvé uvedl souvislost cukrovky s hypertenzí a hyperurikemií.[62]
- V roce 1923 Kylin uvedl další studie o výše uvedené triádě.[63]
- V roce 1947 Vague pozoroval, že se zdálo, že obezita v horní části těla má predispozici cukrovka, ateroskleróza, dna a kameny.[64]
- Na konci 50. let se poprvé začal používat pojem metabolický syndrom
- V roce 1967 popsali Avogadro, Crepaldi a spolupracovníci šest středně obézních lidí s cukrovkou, hypercholesterolemie a označené hypertriglyceridemie, které se všechny zlepšily, když byla postiženým lidem podána hypokalorická dieta s nízkým obsahem sacharidů.[65]
- V roce 1977 Haller použil termín „metabolický syndrom“ pro asociace obezity, diabetes mellitus, hyperlipoproteinemie, hyperurikémie, a jaterní steatóza při popisu aditivních účinků rizikových faktorů na aterosklerózu.[66]
- Ve stejném roce, Singer používal termín pro asociace obezity, dny, cukrovky a hypertenze s hyperlipoproteinemií.[67]
- V letech 1977 a 1978 vyvinul Gerald B. Phillips koncept, pro který jsou rizikové faktory infarkt myokardu souhlasit s vytvořením „konstelace abnormalit“ (tj. intolerance glukózy, hyperinzulinémie, hypercholesterolemie, hypertriglyceridemie a hypertenze) spojené nejen se srdečními chorobami, ale také se stárnutím, obezitou a dalšími klinickými stavy. Navrhl, že musí existovat základní spojovací faktor, jehož identifikace by mohla vést k prevenci kardiovaskulárních onemocnění; předpokládal, že tento faktor byl pohlavní hormony.[68][69]
- V roce 1988 v jeho Bantingová přednáška, Gerald M. Reaven navrhl inzulínovou rezistenci jako základní faktor a pojmenoval konstelaci abnormalit syndromem X. Reaven nezahrnoval břišní obezitu, o které se také předpokládalo, že je základním faktorem, jako součást stavu.[70]
Viz také
Reference
- ^ Kaur J (2014). „Komplexní přehled metabolického syndromu“. Kardiologický výzkum a praxe. 2014: 1–21. doi:10.1155/2014/943162. PMC 3966331. PMID 24711954.
- ^ Felizola, Saulo JA (2015). „Kyselina ursolová v experimentálních modelech a lidských subjektech: Potenciál jako léčba obezity / nadváhy?“. doi:10,13140 / RG.2.1.4502.4804. Citovat deník vyžaduje
| deník =(Pomoc)[nespolehlivý lékařský zdroj? ] - ^ Falkner B, Cossrow ND (červenec 2014). „Prevalence metabolického syndromu a hypertenze spojené s obezitou u rasových etnických menšin ve Spojených státech“. Aktuální zprávy o hypertenzi. 16 (7): 449. doi:10.1007 / s11906-014-0449-5. PMC 4083846. PMID 24819559.
- ^ Beltrán-Sánchez H, Harhay MO, Harhay MM, McElligott S (srpen 2013). „Prevalence a trendy metabolického syndromu u dospělé americké populace, 1999–2010“. Journal of the American College of Cardiology. 62 (8): 697–703. doi:10.1016 / j.jacc.2013.05.064. PMC 3756561. PMID 23810877.
- ^ "Metabolický syndrom". Diabetes.co.uk. 15. ledna 2019.
- ^ Malik VS, Popkin BM, Bray GA, Després JP, Willett WC, Hu FB (listopad 2010). „Nápoje slazené cukrem a riziko metabolického syndromu a cukrovky typu 2: metaanalýza“. Péče o cukrovku. 33 (11): 2477–83. doi:10.2337 / dc10-1079. PMC 2963518. PMID 20693348.
- ^ Pollex RL, Hegele RA (září 2006). "Genetické determinanty metabolického syndromu". Přírodní klinická praxe Kardiovaskulární medicína. 3 (9): 482–89. doi:10.1038 / ncpcardio0638. PMID 16932765.
- ^ Poulsen P, Vaag A, Kyvik K, Beck-Nielsen H (květen 2001). "Genetická versus environmentální etiologie metabolického syndromu u mužských a ženských dvojčat". Diabetologie. 44 (5): 537–43. doi:10,1007 / s001250051659. PMID 11380071.
- ^ Groop, Leif (2007). "Genetika metabolického syndromu". British Journal of Nutrition. 83: S39 – S48. doi:10.1017 / S0007114500000945. PMID 10889791.
- ^ Bouchard C (květen 1995). "Genetika a metabolický syndrom". International Journal of Obesity and Related Metabolic Disorders. 19 Suppl 1: S52–59. PMID 7550538.
- ^ Edwardson CL, Gorely T, Davies MJ, Gray LJ, Khunti K, Wilmot EG, Yates T, Biddle SJ (2012). „Sdružení sedavého chování s metabolickým syndromem: metaanalýza“. PLOS ONE. 7 (4): e34916. Bibcode:2012PLoSO ... 734916E. doi:10.1371 / journal.pone.0034916. PMC 3325927. PMID 22514690.
- ^ A b Katzmarzyk PT, Leon AS, Wilmore JH, Skinner JS, Rao DC, Rankinen T, Bouchard C (říjen 2003). „Cílení na metabolický syndrom cvičením: důkazy z rodinné studie HERITAGE“. Medicína a věda ve sportu a cvičení. 35 (10): 1703–09. doi:10.1249 / 01.MSS.0000089337.73244.9B. PMID 14523308.
- ^ He D, Xi B, Xue J, Huai P, Zhang M, Li J (červen 2014). „Sdružení mezi fyzickou aktivitou ve volném čase a metabolickým syndromem: metaanalýza prospektivních kohortních studií“. Endokrinní. 46 (2): 231–40. doi:10.1007 / s12020-013-0110-0. PMID 24287790.
- ^ Xi B, He D, Zhang M, Xue J, Zhou D (srpen 2014). „Krátká doba spánku předpovídá riziko metabolického syndromu: systematický přehled a metaanalýza“. Recenze spánkové medicíny. 18 (4): 293–97. doi:10.1016 / j.smrv.2013.06.001. PMID 23890470.
- ^ Vancampfort D, Correll CU, Wampers M, Sienaert P, Mitchell AJ, De Herdt A, Probst M, Scheewe TW, De Hert M (červenec 2014). „Metabolický syndrom a metabolické abnormality u pacientů s depresivní poruchou: metaanalýza prevalencí a moderujících proměnných“. Psychologická medicína. 44 (10): 2017–28. doi:10.1017 / S0033291713002778. PMID 24262678.
- ^ Vancampfort D, Vansteelandt K, Correll CU, Mitchell AJ, De Herdt A, Sienaert P, Probst M, De Hert M (březen 2013). „Metabolický syndrom a metabolické abnormality u bipolární poruchy: metaanalýza míry prevalence a moderátorů“. American Journal of Psychiatry. 170 (3): 265–74. doi:10.1176 / appi.ajp.2012.12050620. PMID 23361837.
- ^ Sun K, Ren M, Liu D, Wang C, Yang C, Yan L (srpen 2014). „Spotřeba alkoholu a riziko metabolického syndromu: metaanalýza prospektivních studií“. Klinická výživa. 33 (4): 596–602. doi:10.1016 / j.clnu.2013.10.003. PMID 24315622.
- ^ Jiang X, Liu X, Wu S, Zhang GQ, Peng M, Wu Y, Zheng X, Ruan C, Zhang W (leden 2015). „Metabolický syndrom je spojován a předpovídán klidovou srdeční frekvencí: průřezová a podélná studie“. Srdce. 101 (1): 44–9. doi:10.1136 / heartjnl-2014-305685. PMID 25179964.
- ^ Nakagawa T, Hu H, Zharikov S, Tuttle KR, Short RA, Glushakova O, Ouyang X, Feig DI, Block ER, Herrera-Acosta J, Patel JM, Johnson RJ (březen 2006). „Kauzální role kyseliny močové v metabolickém syndromu vyvolaném fruktózou“. American Journal of Physiology. Fyziologie ledvin. 290 (3): F625–31. doi:10.1152 / ajprenal.00140.2005. PMID 16234313.
- ^ Hallfrisch J (červen 1990). "Metabolické účinky dietní fruktózy". FASEB Journal. 4 (9): 2652–60. doi:10.1096 / fasebj.4.9.2189777. PMID 2189777.
- ^ Reiser S, Powell AS, Scholfield DJ, Panda P, Ellwood KC, Canary JJ (květen 1989). „Krevní lipidy, lipoproteiny, apoproteiny a kyselina močová u mužů krmených stravou obsahující fruktózu nebo kukuřičný škrob s vysokým obsahem amylózy“. American Journal of Clinical Nutrition. 49 (5): 832–39. doi:10.1093 / ajcn / 49.5.832. PMID 2497634.
- ^ Bremer AA, Mietus-Snyder M, Lustig RH (březen 2012). „Směrem ke sjednocující hypotéze metabolického syndromu“. Pediatrie. 129 (3): 557–70. doi:10.1542 / peds.2011-2912. PMC 3289531. PMID 22351884.
- ^ Ali ES, Hua J, Wilson CH, Tallis GA, Zhou FH, Rychkov GY, Barritt GJ (září 2016). „Analog glukagonu podobného peptidu-1 exendin-4 reverzuje narušenou intracelulární signalizaci Ca (2+) ve steatotických hepatocytech“. Biochimica et Biophysica Acta (BBA) - výzkum molekulárních buněk. 1863 (9): 2135–46. doi:10.1016 / j.bbamcr.2016.05.006. PMID 27178543.
- ^ Gohil BC, Rosenblum LA, Coplan JD, Kral JG (červenec 2001). „Hypothalamo-hypofyzární-adrenální funkce osy a metabolický syndrom X obezity“. Spektra CNS. 6 (7): 581–86, 589. doi:10.1017 / s1092852900002121. PMID 15573024.
- ^ Tsigos C, Chrousos GP (říjen 2002). „Osa hypotalamus-hypofýza-nadledviny, neuroendokrinní faktory a stres“. Journal of Psychosomatic Research. 53 (4): 865–71. doi:10.1016 / S0022-3999 (02) 00429-4. PMID 12377295.
- ^ Rosmond R, Björntorp P (únor 2000). „Aktivita osy hypotalamus-hypofýza-nadledviny jako prediktor kardiovaskulárních onemocnění, cukrovky typu 2 a mrtvice“. Journal of Internal Medicine. 247 (2): 188–97. doi:10.1046 / j.1365-2796.2000.00603.x. PMID 10692081.
- ^ Brunner EJ, Hemingway H, Walker BR, Page M, Clarke P, Juneja M, Shipley MJ, Kumari M, Andrew R, Seckl JR, Papadopoulos A, Checkley S, Rumley A, Lowe GD, Stansfeld SA, Marmot MG (listopad 2002 ). „Adrenokortikální, autonomní a zánětlivé příčiny metabolického syndromu: vnořená studie případové kontroly“. Oběh. 106 (21): 2659–65. doi:10.1161 / 01.cir.0000038364.26310.bd. PMID 12438290.
- ^ A b C d E F Fauci, Anthony S. (2008). Harrisonovy principy vnitřního lékařství. McGraw-Hill Medical. ISBN 978-0-07-147692-8.[stránka potřebná ]
- ^ "Metabolický syndrom". Klinika Mayo. Citováno 10 zář 2020.
- ^ Goldberg RB, Mather K (září 2012). „Zaměření na důsledky metabolického syndromu v programu prevence diabetu“. Arterioskleróza, trombóza a vaskulární biologie. 32 (9): 2077–90. doi:10.1161 / ATVBAHA.111.241893. PMC 3901161. PMID 22895669.
- ^ Lara-Castro C, Fu Y, Chung BH, Garvey WT (červen 2007). „Adiponektin a metabolický syndrom: mechanismy zprostředkující riziko metabolických a kardiovaskulárních onemocnění“. Aktuální názor na lipidologii. 18 (3): 263–70. doi:10.1097 / MOL.0b013e32814a645f. PMID 17495599.
- ^ Renaldi O, Pramono B, Sinorita H, Purnomo LB, Asdie RH, Asdie AH (leden 2009). „Hypoadiponektinemie: rizikový faktor metabolického syndromu“. Acta Medica Indonesiana. 41 (1): 20–24. PMID 19258676.
- ^ Quilon, Augusto; Brent, Lawrence (2010). „Příručka lékaře k primární zánětlivé artritidě: diagnóza“. The Journal of Muskuloskeletal Medicine. 27: 223–31.
- ^ Hotamisligil GS (červen 1999). "Role TNFalfa a TNF receptorů v obezitě a inzulínové rezistenci". Journal of Internal Medicine. 245 (6): 621–25. doi:10.1046 / j.1365-2796.1999.00490.x. PMID 10395191.
- ^ Whitney, Ellie a Ralfes, R. Sharon. 2011. Pochopení výživy. Učení Wadsworth Cengage: Belmont, Kalifornie
- ^ A b Gatta-Cherifi, Blandine; Cota, Daniela (2015). „Endokanabinoidy a metabolické poruchy“. Endokanabinoidy. Příručka experimentální farmakologie. 231. 367–91. doi:10.1007/978-3-319-20825-1_13. ISBN 978-3-319-20824-4. PMID 26408168.
Je známo, že endokanabinoidní systém (ECS) vykonává regulační kontrolu v podstatě ve všech aspektech souvisejících s hledáním a příjmem, metabolizmem a ukládáním kalorií, a v důsledku toho představuje potenciální farmakoterapeutický cíl pro obezitu, cukrovku a poruchy příjmu potravy. ... nedávný výzkum na zvířatech a lidech přinesl nové poznatky o mechanismech působení ECS při regulaci stravovacího chování, energetické rovnováhy a metabolismu. V tomto přehledu pojednáváme o těchto posledních pokrokech a o tom, jak mohou umožnit cílení ECS konkrétnějším a selektivnějším způsobem pro budoucí vývoj terapií proti obezitě, metabolickému syndromu a poruchám příjmu potravy.
- ^ A b C Vemuri VK, Janero DR, Makriyannis A (Březen 2008). „Farmakoterapeutické cílení na endokanabinoidní signální systém: léky na obezitu a metabolický syndrom“. Fyziologie a chování. 93 (4–5): 671–86. doi:10.1016 / j.physbeh.2007.11.012. PMC 3681125. PMID 18155257.
Etiologie mnoha poruch chuti k jídlu je charakterizována patogenní složkou touhy podporované odměnou, ať už jde o návykové látky (včetně alkoholu a nikotinu) nebo jídlo. Tyto choroby postihují velký počet lidí jako převládající socioekonomická a zdravotní zátěž. Přesto ve většině případů chybí léky pro jejich bezpečné a účinné farmakoterapeutické zvládání navzdory souvisejícím lékařským potřebám, vedlejším nepříznivým fyzickým a psychologickým účinkům a obrovskému potenciálu globálního trhu. Endokanabinoidní signalizační systém hraje v motivační homeostáze rozhodující roli jako prostředek pro stimuly odměny a pozitivní modulátor obvodů odměny v mozku. Hyperaktivita endokanabinoidního systému prostřednictvím přenosu receptoru CB1 je považována za přispívající k řadě poruch chuti k jídlu, a proto je hlavním zaměřením současného farmaceutického výzkumu.
- ^ A b C d Turcotte C, Chouinard F, Lefebvre JS, Flamand N (červen 2015). „Regulace zánětu kanabinoidy, endokanabinoidy 2-arachidonoyl-glycerol a arachidonoyl-ethanolamid a jejich metabolity“. Journal of Leukocyte Biology. 97 (6): 1049–70. doi:10.1189 / jlb.3RU0115-021R. PMID 25877930.
- ^ Fukuchi S, Hamaguchi K, Seike M, Himeno K, Sakata T, Yoshimatsu H (červen 2004). „Role složení mastných kyselin ve vývoji metabolických poruch u obézních krys vyvolaných sacharózou“. Experimentální biologie a medicína. 229 (6): 486–93. doi:10.1177/153537020422900606. PMID 15169967.
- ^ Di Marzo V, Fontana A, Cadas H a kol. (Prosinec 1994). „Tvorba a inaktivace endogenního kanabinoidu anandamidu v centrálních neuronech“. Příroda (Vložený rukopis). 372 (6507): 686–91. Bibcode:1994Natur.372..686D. doi:10.1038 / 372686a0. PMID 7990962.
- ^ Alberti KG, Eckel RH, Grundy SM, Zimmet PZ, Cleeman JI, Donato KA, Fruchart JC, James WP, Loria CM, Smith SC (říjen 2009). „Harmonizace metabolického syndromu: společné prozatímní prohlášení pracovní skupiny Mezinárodní diabetologické federace pro epidemiologii a prevenci; Národní institut srdce, plic a krve; Americká srdeční asociace; Světová srdeční federace; Mezinárodní společnost pro aterosklerózu; a Mezinárodní asociace pro studium Obezita" (PDF). Oběh. 120 (16): 1640–45. doi:10.1161 / CIRCULATIONAHA.109.192644. PMID 19805654.
- ^ A b C Alberti, George; Zimmet, Paul; Shaw, Johnathan (2006). Grundy, Scott M. (ed.). Celosvětová definice konsensu IDF o metabolickém syndromu (PDF) (Zpráva). Brusel, Belgie: Mezinárodní diabetologická federace. Archivovány od originál dne 16. 9. 2012.
- ^ Alberti, KGMM; Zimmet (1999). „Definice, diagnostika a klasifikace diabetes mellitus a jeho komplikací“ (PDF). Světová zdravotnická organizace. s. 32–33. Archivovány od originál (PDF) dne 21. srpna 2014. Citováno 25. března 2013.
- ^ Expertní panel pro detekci, hodnocení (květen 2001). „Shrnutí Třetí zprávy Odborného panelu Národního vzdělávacího programu pro cholesterol (NCEP) pro detekci, hodnocení a léčbu vysoké hladiny cholesterolu v krvi u dospělých (Panel pro léčbu dospělých III)“. JAMA. 285 (19): 2486–97. doi:10.1001 / jama.285.19.2486. PMID 11368702.
- ^ Grundy SM, Brewer HB, Cleeman JI, Smith SC, Lenfant C (leden 2004). „Definice metabolického syndromu: Zpráva konference National Heart, Lung, and Blood Institute / American Heart Association o vědeckých otázkách souvisejících s definicí“. Oběh. 109 (3): 433–38. doi:10.1161 / 01.CIR.0000111245.75752.C6. PMC 1880831. PMID 14744958.
- ^ Grundy SM, Cleeman JI, Daniels SR, Donato KA, Eckel RH, Franklin BA, Gordon DJ, Krauss RM, Savage PJ, Smith SC, Spertus JA, Costa F (říjen 2005). „Diagnostika a léčba metabolického syndromu: American Heart Association / National Heart, Lung, and Blood Institute Scientific Statement“. Oběh. 112 (17): 2735–52. doi:10.1161 / CIRCULATIONAHA.105.169404. PMID 16157765.
- ^ Kogiso T, Moriyoshi Y, Shimizu S, Nagahara H, Shiratori K (2009). „Vysoce citlivý C-reaktivní protein jako sérový prediktor nealkoholického tukového onemocnění jater založený na systému hodnocení Akaike Information Criterion v běžné japonské populaci“. Journal of Gastroenterology. 44 (4): 313–21. doi:10.1007 / s00535-009-0002-5. PMID 19271113.
- ^ Značka JS, van der Tweel I, Grobbee DE, Emmelot-Vonk MH, van der Schouw YT (únor 2011). „Testosteron, globulin vázající pohlavní hormony a metabolický syndrom: systematický přehled a metaanalýza observačních studií“. International Journal of Epidemiology. 40 (1): 189–207. doi:10.1093 / ije / dyq158. PMID 20870782.
- ^ Lakka TA, Laaksonen DE (únor 2007). "Fyzická aktivita v prevenci a léčbě metabolického syndromu". Aplikovaná fyziologie, výživa a metabolismus. 32 (1): 76–88. doi:10.1139 / h06-113. PMID 17332786.
- ^ Feldeisen SE, Tucker KL (únor 2007). „Nutriční strategie v prevenci a léčbě metabolického syndromu“. Aplikovaná fyziologie, výživa a metabolismus. 32 (1): 46–60. doi:10.1139 / h06-101. PMID 17332784.
- ^ James PT, Rigby N, Leach R (únor 2004). „Epidemie obezity, metabolický syndrom a budoucí strategie prevence“. Evropský žurnál kardiovaskulární prevence a rehabilitace. 11 (1): 3–8. doi:10.1097 / 01.hjr.0000114707,27531,48. PMID 15167200.
- ^ Elwood PC, Pickering JE, Fehily AM (srpen 2007). „Spotřeba mléka a mléčných výrobků, cukrovka a metabolický syndrom: prospektivní studie Caerphilly“. Journal of Epidemiology and Community Health. 61 (8): 695–98. doi:10.1136 / jech.2006.053157. PMC 2652996. PMID 17630368.
- ^ Snijder MB, van der Heijden AA, van Dam RM, Stehouwer CD, Hiddink GJ, Nijpels G, Heine RJ, Bouter LM, Dekker JM (duben 2007). „Je vyšší spotřeba mléka spojena s nižší tělesnou hmotností a méně metabolickými poruchami? Hoornova studie“. American Journal of Clinical Nutrition. 85 (4): 989–95. doi:10.1093 / ajcn / 85.4.989. PMID 17413097.
- ^ Manheimer EW, van Zuuren EJ, Fedorowicz Z, Pijl H (říjen 2015). „Paleolitická výživa pro metabolický syndrom: systematický přehled a metaanalýza“. American Journal of Clinical Nutrition. 102 (4): 922–32. doi:10.3945 / ajcn.115.113613. PMC 4588744. PMID 26269362.
- ^ Srikanthan, K; Feyh, A; Visweshwar, H; Shapiro, J. I; Sodhi, K (2016). „Systematický přehled biomarkerů metabolického syndromu: panel pro včasnou detekci, řízení a stratifikaci rizik v populaci západního Virginie“. International Journal of Medical Sciences. 13 (1): 25–38. doi:10,7150 / ijms.13800. PMC 4716817. PMID 26816492.
- ^ Feinman, R. D; Pogozelski, W. K.; Astrup, A; Bernstein, R. K; Fajn, E. J; Westman, E. C; Accurso, A; Frassetto, L; Gower, B. A; McFarlane, S. I; Nielsen, J. V; Krarup, T; Saslow, L; Roth, K. S; Vernon, M. C; Volek, J. S; Wilshire, G. B; Dahlqvist, A; Sundberg, R; Childers, A; Morrison, K; Manninen, A. H; Dashti, H. M; Wood, R. J; Wortman, J; Worm, N (2015). „Omezení dietních sacharidů jako první přístup při léčbě cukrovky: kritický přehled a důkazní základna“. Výživa. 31 (1): 1–13. doi:10.1016 / j.nut.2014.06.011. PMID 25287761.
- ^ Ford ES, Li C, Zhao G (září 2010). „Prevalence a korelace metabolického syndromu na základě harmonické definice mezi dospělými v USA“. Journal of Diabetes. 2 (3): 180–93. doi:10.1111 / j.1753-0407.2010.00078.x. PMID 20923483.
- ^ A b Ford ES, Giles WH, Mokdad AH (říjen 2004). "Zvyšující se prevalence metabolického syndromu u dospělých." Péče o cukrovku. 27 (10): 2444–49. doi:10.2337 / diacare.27.10.2444. PMID 15451914.
- ^ Mozumdar A, Liguori G (leden 2011). „Trvalé zvyšování prevalence metabolického syndromu u dospělých v USA: NHANES III až NHANES 1999–2006“. Péče o cukrovku. 34 (1): 216–19. doi:10.2337 / dc10-0879. PMC 3005489. PMID 20889854.
- ^ Kamel, M .; Smith, B. T .; Wahi, G .; Carsley, S .; Birken, C. S .; Anderson, L. N. (17. září 2018). „Kontinuální definice skóre kardiometabolického rizika v raném dětství: podrobný přehled: Definice kardiometabolického rizika“. Recenze obezity. 19 (12): 1688–1699. doi:10.1111 / obr.12748. Citováno 17. listopadu 2020.
- ^ Chiarelli, Francesco; Mohn, Angelika (říjen 2017). „Včasná diagnostika metabolického syndromu u dětí“. The Lancet Child & Adolescent Health. 1 (2): 86–88. doi:10.1016 / S2352-4642 (17) 30043-3. Citováno 17. listopadu 2020.
- ^ Joslin, Elliot P. (1921). „Prevence cukrovky“. JAMA. 76 (2): 79–84. doi:10.1001 / jama.1921.02630020001001.
- ^ Kylin E. [Studie syndromu hypertenze-hyperglykémie-hyperurikémie] (německy). Zentralbl Inn Med 1923; 44: 105–27.
- ^ Vague J. La diffférenciacion sexuelle, facteur déterminant des formes de l'obésité. Presse Med 1947; 30: 339-40.
- ^ Avogaro, Piero; Crepaldi, Gaetano; Enzi, Giuliano; Tiengo, Antonio (1967). „Associazione di iperlipemia, diabete mellito e obesita 'di medio grado“ [Sdružení hyperlipémie, diabetes mellitus a obezity středního stupně]. Acta Diabetologica Latina (v italštině). 4 (4): 572–90. doi:10.1007 / BF01544100.
- ^ Haller H (duben 1977). „[Epidermiologie a související rizikové faktory hyperlipoproteinemie]“. Zeitschrift für Sie Gesamte Innere Medizin und Ihre Grenzgebiete. 32 (8): 124–28. PMID 883354.
- ^ Singer P (květen 1977). "[Diagnóza primárních hyperlipoproteinemií]". Zeitschrift für die Gesamte Innere Medizin und Ihre Grenzgebiete. 32 (9): 129–33. PMID 906591.
- ^ Phillips GB (červenec 1978). "Sex hormones, risk factors and cardiovascular disease". American Journal of Medicine. 65 (1): 7–11. doi:10.1016/0002-9343(78)90685-X. PMID 356599.
- ^ Phillips GB (April 1977). "Relationship between serum sex hormones and glucose, insulin and lipid abnormalities in men with myocardial infarction". Sborník Národní akademie věd Spojených států amerických. 74 (4): 1729–33. Bibcode:1977PNAS...74.1729P. doi:10.1073/pnas.74.4.1729. PMC 430867. PMID 193114.
- ^ Reaven GM (December 1988). "Banting lecture 1988. Role of insulin resistance in human disease". Cukrovka. 37 (12): 1595–607. doi:10.2337/diabetes.37.12.1595. PMID 3056758.
externí odkazy
| Klasifikace | |
|---|---|
| Externí zdroje |
