Glomerulonefritida - Glomerulonephritis
tento článek potřebuje další citace pro ověření. (srpen 2013) (Zjistěte, jak a kdy odstranit tuto zprávu šablony) |
| Glomerulonefritida | |
|---|---|
| Ostatní jména | Glomerulární nefritida |
 | |
| Mikrofotografie a ledviny biopsie od osoby s srpkovitá glomerulonefritida vykazující výraznou tvorbu fibrocelulárního půlměsíce a mírnou mezangiální šíření v a glomerulus. Skvrna hematoxylinem a eosinem. | |
| Specialita | Nefrologie |
Glomerulonefritida (GN) je termín používaný k označení několika ledviny nemoci (obvykle postihující obě ledviny). Mnoho nemocí je charakterizováno zánět jeden z glomeruli nebo malých krevních cév v ledvinách, odtud název,[1] ale ne všechna onemocnění nutně mají zánětlivou složku.
Jelikož nejde o striktně jedinou chorobu, její prezentace závisí na konkrétní entitě nemoci: může se projevovat izolovaně hematurie a / nebo proteinurie (krev nebo bílkoviny v moč ); nebo jako nefrotický syndrom, a nefritický syndrom, akutní poškození ledvin nebo chronické onemocnění ledvin.
Jsou rozděleny do několika různých patologických vzorců, které jsou obecně seskupeny do neproliferativních nebo proliferativních typů. Diagnostika vzorce GN je důležitá, protože výsledek a léčba se liší v různých typech. Primární příčiny jsou vnitřní pro ledviny. Sekundární příčiny jsou spojeny s určitými infekcemi (bakteriální, virové nebo parazitické patogeny), léky, systémovými poruchami (SLE, vaskulitida) nebo cukrovka.
Příznaky a symptomy
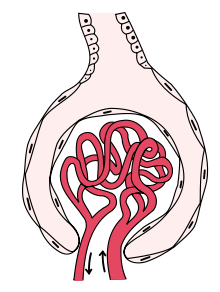
Glomerulonefritida se týká zánětu glomerulus, což je jednotka podílející se na filtraci v ledvinách. Tento zánět obvykle vede k jednomu nebo oběma nefrotický nebo nefritické syndromy.[2]:500
Nefrotický syndrom
Nefrotický syndrom je charakterizován nálezem otok u osoby s zvýšené množství bílkovin v moči a snížený obsah bílkovin v krvi, s zvýšené množství tuku v krvi. Zánět, který postihuje buňky obklopující glomerulus, podocyty, zvyšuje propustnost pro bílkoviny, což má za následek zvýšení vylučovaných proteinů. Když množství bílkovin vylučovaných močí převyšuje schopnost jater kompenzovat, je v krvi detekováno méně bílkovin - zejména albumin, který tvoří většinu cirkulujících proteinů. Se sníženým obsahem bílkovin v krvi dochází ke snížení onkotický tlak krve. To má za následek otok, protože onkotický tlak v tkáni zůstává stejný. Ačkoli snížený intravaskulární onkotický (tj. Osmotický) tlak částečně vysvětluje edém pacienta, novější studie ukázaly, že rozsáhlá retence sodíku v distálním nefronu (sběrný kanál) je hlavní příčinou retence vody a edému v nefrotickém syndromu.[3] To se zhoršuje vylučováním hormonu aldosteron nadledvinou, která je vylučována v reakci na pokles cirkulující krve a příčiny sodík a voda zadržení. Hyperlipidémie se považuje za důsledek zvýšené aktivity jater.[4]:549
Nefritický syndrom
Nefritický syndrom je charakterizován krev v moči (zvláště Odlitky červených krvinek s dysmorfními červenými krvinkami) a a snížení množství moči v přítomnosti hypertenze. U tohoto syndromu se předpokládá, že zánětlivé poškození buněk lemujících glomerulus vede ke zničení epiteliální bariéra vedoucí k tomu, že se krev nachází v moči. Současně reagují reaktivní změny, např. množení mezangiálních buněk,[který? ] může mít za následek snížení průtoku krve ledvinami, což má za následek snížení produkce moči. The systém renin-angiotensin mohou být následně aktivovány z důvodu snížení perfúze juxtaglomerulární aparát, což může vést k hypertenzi.[4]:554
Neproliferativní
To je charakterizováno formami glomerulonefritidy, při kterých se počet buněk nezmění. Tyto formy obvykle vedou k nefrotický syndrom. Příčiny zahrnují:
Nemoc s minimálními změnami
Nemoc s minimálními změnami je charakterizována jako příčina nefrotický syndrom bez viditelných změn v glomerulu při mikroskopii. Nemoc s minimálními změnami se obvykle projevuje otok, an zvýšení bílkovin vylučovaných močí a snížení hladin bílkovin v krvi a zvýšení oběhu lipidy (tj., nefrotický syndrom ) a je nejčastější příčinou nefrotického syndromu u dětí. I když podle světelné mikroskopie nemusí být viditelné žádné změny, změny zapnuty elektronová mikroskopie uvnitř glomerulů může vykazovat fúzi chodidel podocyty (buňky lemující bazální membránu kapilár glomerulu). Obvykle se spravuje pomocí kortikosteroidy a nepostupuje do chronické onemocnění ledvin.[2]:500[4]:550
Fokální segmentová glomeruloskleróza
Fokální segmentová glomeruloskleróza se vyznačuje a skleróza segmentů některých glomerulů. Je pravděpodobné, že se projeví jako nefrotický syndrom. Tato forma glomerulonefritidy může být spojena s podmínkami, jako je HIV a heroin zneužití nebo zděděno jako Alportův syndrom. Příčina asi 20–30% fokálně-segmentální glomerulosklerózy není známa. Při mikroskopii mohou postižené glomeruly vykazovat nárůst hyalin, růžový a homogenní materiál, tukové buňky, zvýšení mezangiální matrice a kolagenu. Léčba může zahrnovat kortikosteroidy, ale až polovina lidí s ohniskovou segmentální glomerulonefritidou má i nadále progresivní zhoršování funkce ledvin, které končí selháním ledvin.[4]:550–551
Membranózní glomerulonefritida
Membranózní glomerulonefritida může způsobit buď nefrotický nebo a nefritický obrázek. Asi dvě třetiny jsou spojeny s autoprotilátkami proti receptoru fosfolipázy A2, ale zahrnují i další asociace rakoviny plic a střev, infekce jako žloutenka typu B a malárie, drogy včetně penicilamin a onemocnění pojivové tkáně, jako je systémový lupus erythematodes. Jednotlivci s mozkové zkraty jsou vystaveni riziku rozvoje zkrat nefritida, který často vyrábí MGN.[Citace je zapotřebí ]
Mikroskopicky je MGN charakterizováno zesílením glomerulární bazální membrána bez hyperproliferace glomerulárních buněk. Imunofluorescence demonstruje difúzní granulární absorpci IgG. Bazální membrána může zcela obklopovat zrnité usazeniny a vytvářet vzor „špice a kopule“. Tubuly také vykazují příznaky typické hypersenzitivní reakce typu III, která způsobuje proliferaci endoteliálních buněk, což lze pozorovat pod světelným mikroskopem s barvením PAS.[5]
Prognóza se řídí pravidlem třetin: jedna třetina zůstává u MGN na neurčito, jedna třetina v působnosti a jedna třetina postupuje do v konečné fázi selhání ledvin. Jak glomerulonefritida postupuje, jsou infikovány tubuly ledvin, což vede k atrofii a hyalinizaci. Zdá se, že ledvina se zmenšuje. Léčba kortikosteroidy pokusí se, pokud onemocnění postupuje.
V extrémně vzácných případech je známo, že se toto onemocnění vyskytuje v rodinách, které se obvykle přenášejí přes ženy. Tento stav se podobně nazývá familiární membránová glomerulonefritida. Na světě bylo jen asi devět zdokumentovaných případů.
Onemocnění tenké bazální membrány
Onemocnění tenké bazální membrány je autosomální dominantní dědičné onemocnění charakterizované tenkými glomerulárními bazálními membránami v elektronové mikroskopii. Jedná se o benigní stav, který způsobuje přetrvávající mikroskopii hematurie. To také může způsobit proteinurii, která je obvykle mírná a celková prognóza je vynikající.[Citace je zapotřebí ]
Fibronektinová glomerulopatie
Fibronektinová glomerulopatie je vzácná forma glomerulopatie charakterizovaná zvětšenými glomeruly s usazeninami v mezangiu a subendoteliálním prostoru. Ukázalo se, že depozity jsou fibronektin. Tento stav se dědí autozomálně dominantním způsobem. Asi 40% případů je způsobeno mutacemi fibronektinu (FN1 ) gen umístěný na chromozom 2 (2q34).
Proliferativní
Proliferativní glomerulonefritida je charakterizována zvýšeným počtem buněk v glomerulu. Tyto formy se obvykle vyskytují s triádou krev v moči, snížená tvorba moči, a hypertenze, nefritický syndrom. Tyto formy obvykle postupují do v konečné fázi selhání ledvin (ESKF) na týdny až roky (v závislosti na typu).
IgA nefropatie
IgA nefropatie, také známý jako Bergerova choroba, je nejběžnějším typem glomerulonefritidy a obvykle se projevuje izolovanou viditelnou nebo okultní hematurií, příležitostně kombinovanou s nízkým stupněm proteinurie a zřídka způsobuje nefritický syndrom charakterizovaný bílkoviny v moči a viditelné krev v moči. IgA nefropatie je klasicky popisována jako samoléčebná forma u mladých dospělých několik dní po infekci dýchacích cest. Je charakterizován vklady IgA v prostor mezi glomerulárními kapilárami.[2]:501[4]:554–555
Henoch – Schönleinova purpura se týká formy IgA nefropatie, obvykle postihující děti, charakterizované vyrážkou malé modřiny postihující hýždě a dolní končetiny, s bolestmi břicha.[2]:501
Postinfekční
Postinfekční glomerulonefritida může nastat po v podstatě jakékoli infekci, ale klasicky se vyskytuje po infekci bakteriemi Streptococcus pyogenes. Obvykle k ní dochází 1–4 týdny po a hltan infekce touto bakterií a pravděpodobně se projeví malátností, mírnou horečka, nevolnost a mírný nefritický syndrom mírně zvýšeného krevního tlaku, hrubé hematurie a kouřově hnědé moči. V oběhu imunitní komplexy tento vklad v glomerulech může vést k zánětlivé reakci.[4] :554–555
Diagnózu lze stanovit na základě klinických nálezů nebo prostřednictvím antistreptolysin O protilátky nalezené v krvi. Biopsie se provádí jen zřídka a je pravděpodobné, že u dětí dojde k vyřešení onemocnění za 1–4 týdny, s horší prognózou, pokud budou postiženi dospělí.[2] :501
Membranoproliferativní
Membranoproliferativní GN (MPGN), také známý jako mesangiokapilární glomerulonefritida,[2]:502 je charakterizován zvýšením počtu buněk v glomerulu a změnami v glomerulu bazální membrána. Tyto formy se vyskytují u nefritický syndrom, hypocomplementemia a mají špatnou prognózu. Existují dva primární podtypy:[4]:552–553
- MPGN typu 1 je způsoben cirkulujícími imunokomplexy, obvykle sekundárními systémový lupus erythematodes, žloutenka typu B a C nebo jiné chronické nebo opakující se infekce. Cirkulující imunitní komplexy mohou aktivovat doplňkový systém, což vede k zánětu a přílivu zánětlivých buněk.[4]:552–553
- Typ 2 MPGN, také známý jako Hustá choroba vkladu, je charakterizována nadměrnou aktivací systému komplementu. Nefritický faktor C3 autoprotilátka stabilizuje C3-konvertáza, což může vést k nadměrné aktivaci komplementu.[4]:553
Rychle progresivní glomerulonefritida


Rychle progresivní glomerulonefritida, také známý jako srpek měsíce GNje charakterizován rychlým a progresivním zhoršováním funkce ledvin. Lidé s rychle progresivní glomerulonefritidou mohou mít a nefritický syndrom. Ve vedení, steroid někdy se používá terapie, i když prognóza zůstává špatná.[6] Rozeznávají se tři hlavní podtypy:[4]:557–558
- Typ 1 je Goodpasture syndrom, an autoimunitní onemocnění také ovlivňuje plíce. U syndromu Goodpasture IgG protilátky namířené proti glomerulárním bazální membrána vyvolat zánětlivou reakci způsobující a nefritický syndrom a vykašlávání krve.[4]:557 Je nutná vysoká dávka imunosuprese (intravenózní methylprednisolon ) a cyklofosfamid, plus plazmaferéza. Imunohistochemické barvení tkáňových vzorků ukazuje lineární depozice IgG.
- Typ 2 je charakterizován poškozením zprostředkovaným imunokomplexem a může být spojen s systémový lupus erythematodes, postinfekční glomerulonefritida, IgA nefropatie a IgA vaskulitida.[4]:558
- Rychle progresivní glomerulonefritida typu 3, nazývaná také pauciimunní typ, je spojován s příčinami cévní zánět počítaje v to granulomatóza s polyangiitidou (GPA) a mikroskopická polyangiitida. Při barvení nelze vidět žádné imunitní usazeniny, nicméně krevní testy mohou být pozitivní na ANCA protilátka.[4]:558–559
Histopatologicky většina glomerulů představuje „půlměsíce“. Tvorba půlměsíců je zahájena průchodem fibrinu do Bowmanova prostoru v důsledku zvýšené propustnosti glomerulární bazální membrány. Fibrin stimuluje proliferaci endoteliálních buněk Bowmanovy kapsle a příliv monocytů. Rychlý růst a fibróza půlměsíců stlačuje kapilární smyčky a zmenšuje Bowmanův prostor, což vede k selhání ledvin během několika týdnů nebo měsíců.[Citace je zapotřebí ]
Diagnóza
Některé formy glomerulonefritidy jsou diagnostikovány klinicky na základě nálezů z historie a vyšetření. Jiné testy mohou zahrnovat:[6]
- Vyšetření moči
- Krevní testy vyšetřující příčinu, včetně FBC, zánětlivé markery a speciální testy (včetně ASLO, ANCA, Anti-GBM, Doplněk úrovně, Protijaderné protilátky )
- Biopsie ledviny
- Renální ultrasonografie je užitečné pro prognostické účely při hledání známek chronické onemocnění ledvin, které však mohou být způsobeny mnoha jinými nemocemi než glomerulonefritidou.[7]
Léčba
Antibiotická léčba k prevenci streptokokové infekce (profylaxe). Steroidy k potlačení imunity. Poskytujte stravu s vysokým obsahem kalorií a nízkým obsahem bílkovin, sodíku a draslíku. Sledujte známky selhání ledvin, srdečního selhání a hypertenzní encefalopatie.
Viz také
Reference
- ^ "glomerulonefritida " na Dorlandův lékařský slovník
- ^ A b C d E F Colledge, Nicki R .; Walker, Brian R.; Ralston, Stuart H., eds. (2010). Davidsonovy principy a praxe v medicíně. ilustr. Robert Britton (21. vydání). Edinburgh: Churchill Livingstone / Elsevier. ISBN 978-0-7020-3084-0.
- ^ Nefrotický syndrom Stephan R. Orth, M.D., a Eberhard Ritz, M.D.N Engl J Med 1998; 338: 1202–1211 23. dubna 1998 DOI: 10,1056 / NEJM199804233381707
- ^ A b C d E F G h i j k l m Kumar, Vinay, ed. (2007). Robbinsova základní patologie (8. vydání). Philadelphia: Saunders / Elsevier. ISBN 978-1-4160-2973-1.
- ^ Encyklopedie MedlinePlus: Membranózní nefropatie
- ^ A b COUSER, W (1. května 1999). "Glomerulonefritida". Lancet. 353 (9163): 1509–1515. doi:10.1016 / S0140-6736 (98) 06195-9. PMID 10232333.
- ^ A b Obsah původně zkopírovaný z: Hansen, Kristoffer; Nielsen, Michael; Ewertsen, Caroline (2015). „Ultrasonografie ledvin: obrazová recenze“. Diagnostika. 6 (1): 2. doi:10,3390 / diagnostika6010002. ISSN 2075-4418. PMC 4808817. PMID 26838799. (CC-BY 4.0)
- ^ Tinawi, Mohammad (1. dubna 2020). „Aktualizace o etiologii, klasifikaci a léčbě glomerulárních chorob“. Avicenna J Med. 10 (2): 61–67. doi:10.4103 / ajm.ajm_136_19. Citováno 4. dubna 2020.
externí odkazy
| Klasifikace | |
|---|---|
| Externí zdroje |

