Genderové rozdíly ve zdraví - Gender disparities in health
The neutralita tohoto článku je sporný. (Červen 2017) (Zjistěte, jak a kdy odstranit tuto zprávu šablony) |

Kdo definoval zdraví jako „stav úplného fyzického, duševního a sociálního blahobytu a nejen absence nemoci nebo slabosti.“[1] Identifikováno Zpráva o světovém rozvoji za rok 2012 jako jeden ze dvou klíčů lidský kapitál nadace, zdraví může ovlivnit schopnost jednotlivce dosáhnout svého plného potenciálu v společnost.[2] Přestože rovnost žen a mužů dosáhla největšího pokroku v oblastech, jako je vzdělávání a účast na pracovní síle, nerovnosti v oblasti zdraví mezi muži a ženami dnes trápí mnoho společností. Zatímco muži i ženy čelí zdravotní rozdíly, dívky a ženy mají většinu zdravotní rozdíly. Vyplývá to ze skutečnosti, že mnoho kulturních ideologií a postupů strukturovalo společnost takovým způsobem, že ženy jsou náchylnější k týrání a špatnému zacházení, což je činí náchylnějšími k nemoci a brzy smrt.[3] Ženy jsou v klinických studiích nedostatečně zastoupeny a jsou podrobeny zaujatost lékaře v diagnostice a léčba. Ženám je rovněž omezeno přijímání mnoha příležitostí, jako je např vzdělávání a placenou práci, která může pomoci zlepšit jejich přístup k lepším zdrojům zdravotní péče.
Definice rozdílů ve zdraví
Rozdíly ve zdraví byl definován Světová zdravotnická organizace jako rozdíly ve zdravotní péči poskytované různými skupinami lidí, které jsou nejen zbytečné a je jim možné se vyhnout, ale také nespravedlivé a nespravedlivé.[4] Existence rozdílů ve zdraví to naznačuje rovnost zdraví v mnoha částech světa neexistuje. Rovnost ve zdraví se týká situace, kdy má každý jedinec spravedlivou příležitost dosáhnout svého plného zdravotního potenciálu.[4] Celkově je pojem „zdravotní nerovnosti“ nebo „nerovnosti v oblasti zdraví“ obecně chápán jako rozdíly ve zdraví mezi lidmi, kteří se nacházejí na různých pozicích v socioekonomické hierarchii.[5]
Pohlaví jako osa rozdílu
Převážně zaujatost žen
Sociální struktury mnoha zemí udržují marginalizaci a útlak žen ve formě kulturní normy a zákonné kódy. V důsledku tohoto nerovného společenského řádu jsou ženy obvykle zařazovány do pozic, kde mají menší přístup a kontrolu nad zdroji zdravotní péče, což činí ženy zranitelnějšími vůči zdravotním problémům než muži. Například u žen žijících v oblastech s patriarchálním systémem je často méně pravděpodobné, že získají terciární vzdělání nebo že budou zaměstnány na placeném trhu práce kvůli diskriminaci na základě pohlaví.[3] Výsledkem je, že žena délka života při narození a nutriční pohodě a imunitě proti přenosný a nepřenosné nemoci, jsou často nižší než u mužů.[6][7]
Předpojatost vůči mužům
Zatímco většina globálních genderových rozdílů v oblasti zdraví je vážena proti ženám, existují situace, kdy muži mají tendenci být chudší. Jedna taková instance je ozbrojené konflikty, kde jsou muži často bezprostředními oběťmi. Studie konfliktů ve 13 zemích od roku 1955 do roku 2002 zjistila, že 81% všech násilníků válka úmrtí byli muži.[2] Kromě ozbrojených konfliktů jsou to oblasti s vysokým výskytem násilí, jako jsou regiony pod kontrolou drogové kartely, také vidět muže, kteří mají vyšší úmrtnost. Vyplývá to ze sociálních přesvědčení, které spojují ideály mužskost s agresivním, konfrontačním chováním.[8] A konečně, náhlé a drastické změny v ekonomickém prostředí a ztráta sociální záchranné sítě, zejména sociální dotace a potravinové lístky, byly rovněž spojeny s vyššími úrovněmi alkohol spotřeba a psychický stres mezi muži, což vedlo k nárůstu mužské úmrtnosti. Je tomu tak proto, že takové situace často ztěžuje mužům zajištění rodiny, což je úkol, který byl dlouho považován za „podstatu mužnosti“.[9] Retrospektivní analýzy lidí infikovaných běžným nachlazením zjistili, že lékaři podceňují příznaky mužů a jsou ochotnější přisuzovat příznaky a nemoci ženám než mužům.[10] Ženy žijí déle než muži ve všech zemích a ve všech věkových skupinách, o nichž existují spolehlivé záznamy.[11] Ve Spojených státech jsou muži ve všech sociálních třídách méně zdraví než ženy. Nebělí muži jsou obzvláště nezdraví. Muži jsou nadměrně zastoupeni v nebezpečných povoláních a představují většinu úmrtí na pracovišti. Lékaři dále poskytují mužům méně lékařských služeb, méně rad a tráví méně času s muži než se ženami na lékařské setkání.[12]
Předpojatost vůči intersexuálním lidem
Další osa zdravotních rozdílů je v intersexuální komunitě. Intersex, také známý jako poruchy pohlavního vývoje (DSD), je definován jako „fyzické abnormality pohlavních orgánů“[13]
Intersex je často seskupen do kategorií s LGBT společenství. Běžně se však mýlí, že jsou stejné, i když nejsou. Transgenderové osoby se rodí s pohlavními orgány, které neodpovídají pohlaví, s nímž se ztotožňují, zatímco intersexuální osoby se rodí s pohlavními orgány, které nejsou ani zjevně mužskými, ani ženskými, často si musí zvolit jedno pohlaví, se kterým se mohou identifikovat.[14]
Zdravotní péče o intersexuální osoby se soustřeďuje na to, co lze považovat za „kulturní chápání pohlaví“ nebo za binární systém běžně používaný jako pohlaví.[15] Chirurgie a jiné intervence se často používají pro intersexuální osoby, aby se pokusily fyzicky změnit své tělo tak, aby vyhovovalo jednomu pohlaví. Diskutovalo se o tom, zda je nebo není tato praxe etická. Velká část tohoto tlaku na výběr jednoho pohlaví, kterému vyhovuje, je společensky realizována. Data naznačují, že děti, které nemají jedno pohlaví, kterému by se mohly přizpůsobit, mohou čelit rozpakům od vrstevníků.[16] Rodiče mohou také tlačit na své děti, aby podstoupily kosmetickou chirurgii, aby se nestyděly. Zvláštní etické obavy vstupují do hry, když se rozhoduje jménem dítěte dříve, než bude dost staré na to, aby souhlasilo.[17]
Intersexuální lidé mohou při hledání zdravotní péče čelit diskriminaci. Laetitia Zeeman z University of Brighton ve Velké Británii píše: „LGBTI lidé častěji pociťují nerovnosti v oblasti zdraví kvůli heteronormativitě nebo heterosexismu, menšinovému stresu, zkušenostem viktimizace a diskriminace, které jsou umocněny stigmatem. pohlaví, věk, příjem a zdravotní postižení i mezi LGBTI seskupeními. “[18]James Sherer z Rutgers University Medical School také zjistil: „Mnoho dobře míněných a jinak podporujících poskytovatelů zdravotní péče se při prvním setkání s LGBT pacientem cítí nepříjemně kvůli obecnému nedostatku znalostí o komunitě a terminologii používané k diskusi a popisu jejího Členové. Časté chyby, jako je nesprávné používání jazyka nebo zanedbávání dotazů na sexuální orientaci a pohlaví, mohou pacienty nechtěně odcizit a ohrozit jejich péči. “[19]
Druhy genderových rozdílů
Poměr pohlaví mezi muži a ženami
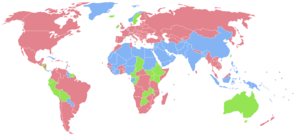
| Země s více ženy než muži. Země s přibližně stejný počet mužů a žen. Země s více muži než ženy. Žádná data |
Na narození, chlapci převyšují počet dívek v poměru 105 nebo 106 mužský na 100 ženský děti.[7] Po početí však biologie upřednostňuje ženy. Výzkum ukázal, že kdyby muži a ženy dostávali podobnou výživu, lékařskou péči a obecnou zdravotní péči, ženy by žily déle než muži.[20] Je to proto, že ženy jako celek jsou mnohem odolnější vůči chorobám a mnohem méně náchylné k oslabujícím genetickým podmínkám.[21] Navzdory lékařskému a vědeckému výzkumu, který ukazuje, že při stejné péči jako u mužů mají ženy obvykle vyšší míru přežití než muži, ale poměr žen a mužů v rozvojových regionech, jako je Jížní Asie, Západní Asie, a Čína může být až 0,94 nebo dokonce nižší. Tuto odchylku od poměru přirozeného pohlaví mužů a žen popsal indický filozof a ekonom Amartya Sen jako fenomén „pohřešovaných žen“.[7] Podle Zprávy o světovém rozvoji z roku 2012 se počet pohřešovaných žen odhaduje na přibližně 1,5 milionu žen ročně, přičemž většina pohřešovaných žen je Indie a Čína.[2]
Ženská úmrtnost
V mnoha rozvojových regionech mají ženy vysokou úroveň úmrtnost.[22] Mnoho z těchto úmrtí je výsledkem mateřská úmrtnost a HIV /AIDS infekce. Ačkoli v roce 2008 bylo v zemích s vysokými příjmy zaznamenáno pouze 1 900 úmrtí matek, Indie a Subsaharská Afrika zažilo celkem 266 000 úmrtí na těhotenství související příčiny. v Somálsko a Čad, jedna z každých 14 žen zemře na příčiny související s porodem dítěte.[2] Kromě toho HIV /AIDS epidemie také významně přispívá k úmrtnosti žen. Tento případ platí zejména pro Subsaharská Afrika, kde ženy tvoří 60% všech HIV infekcí dospělých.[23]
Výsledek pro zdraví
Ženy mají obvykle horší zdravotní výsledky než muži, a to z několika důvodů, od udržení většího rizika onemocnění až po vyšší výskyt onemocnění úmrtnost. Ve výzkumné zprávě Centra populačních studií Rachel Snowové, která srovnává roky života upravené o zdravotní postižení (DALY) mužů i žen, globální DALY ztratily ženy kvůli pohlavně přenosným chorobám, jako je kapavka a chlamydie jsou více než desetkrát větší než u mužů.[24] Navíc poměr ženských DALY k mužským DALY je u chorob souvisejících s podvýživou, jako je Anémie s nedostatkem železa jsou často blízko 1,5, což naznačuje, že špatné výživa ovlivňuje ženy na mnohem vyšší úrovni než muže.[24] Kromě toho, pokud jde o duševní choroby, je u žen také dvakrát až třikrát častěji diagnostikována deprese než u mužů.[25] Pokud jde o míru sebevražd, až 80% těch, kteří spáchal sebevraždu nebo se pokusil o sebevraždu v Írán jsou ženy.[26]
V rozvinutých zemích s větší sociální a legální rovností žen a mužů mohou celkové zdravotní výsledky muže znevýhodňovat. Například ve Spojených státech je od roku 2001 střední délka života mužů o 5 let nižší než u žen (oproti 1 roku v roce 1920) a muži umírají vyšší rychlostí ze všech 10 nejčastějších příčin úmrtí, zejména srdeční choroba a mrtvice.[27] Muži umírají na sebevraždu častěji, ačkoli ženy mají častěji sebevražedné myšlenky a míra pokusů o sebevraždu je stejná pro muže i ženy (viz Genderové rozdíly v sebevraždě ). Muži mohou trpět nediagnostikovanou depresí častěji v důsledku genderových rozdílů ve vyjádření emocí.[28] Američané pravděpodobně konzumují alkohol, kouří, riskují a odkládají lékařskou péči.[29]
Výskyt melanom má silné rozdíly týkající se pohlaví, které se liší podle věku.[30]
Ženy přežívají v 176 zemích.[31] Data z 38 zemí ukazují, že ženy mají po celý rok vyšší životní životní úroveň než muži, a to jak při narození, tak ve věku 50. Muži pravděpodobněji zemřou na 13 z 15 hlavních příčin úmrtí v USA. nemoci než muži a chybí mu práce kvůli nemoci po celý život. Tomu se říká paradox úmrtnosti a nemocnosti, neboli Paradox přežití zdraví [32] To se vysvětluje nadměrným psychickým, nikoli fyzickým utrpením u žen, jakož i vyšší mírou kouření u mužů.[33][34] Androgeny také přispívají k mužskému deficitu dlouhověkosti.[35]
Přístup ke zdravotní péči
Ženy mají tendenci mít horší přístup ke zdrojům zdravotní péče než muži. V některých regionech Afrika, mnoha ženám často chybí přístup k léčbě malárie i přístup ke zdrojům, které by je mohly chránit Anopheles komáři v době těhotenství. V důsledku toho jsou těhotné ženy, které pobývají v oblastech s nízkou úrovní přenosu malárie, stále vystaveny dvakrát až třikrát vyššímu riziku než muži, pokud jde o závažné infekce malárie.[36] Tyto rozdíly v přístupu ke zdravotní péči jsou často spojeny s kulturními normami a očekáváními kladenými na ženy. Například některé společnosti zakazují ženám opustit své domovy bez doprovodu příbuzného muže, což ženám ztěžuje přijímání zdravotnických služeb a zdrojů, když to nejvíce potřebují.[3]
Genderové faktory, jako je postavení žen a zmocnění (tj. V vzdělávání, zaměstnanost, intimní partnerské vztahy a reprodukční zdraví ), jsou spojeny se schopností žen přistupovat k zdravotním službám matek a využívat je, což je kritická složka mateřské zdraví.[37] Ještě pořád, rodinné plány je obvykle vnímána jako odpovědnost žen, přičemž programy se zaměřují na ženy a přehlížejí roli mužů - přestože dominance mužů v rozhodování, včetně užívání antikoncepce, má významné důsledky pro plánování rodiny [38] a přístup ke službám reprodukčního zdraví.[39][40]
Za účelem podpory rovnosti v přístupu k péči o reprodukční zdraví by měly zdravotní programy a služby provádět analýzy za účelem identifikace nerovnosti pohlaví a překážky zdraví a určují programové důsledky. Analýzy pomohou informovat rozhodnutí o tom, jak navrhnout, implementovat a rozšířit zdravotní programy, které splňují rozdílné potřeby žen a mužů.[40][41]
Příčiny
Kulturní normy a praxe
Kulturní normy a postupy jsou dvěma hlavními důvody, proč existují a nadále přetrvávají genderové rozdíly ve zdraví. Tyto kulturní normy a postupy často ovlivňují role a chování, které muži a ženy ve společnosti přijímají. Právě tyto genderové rozdíly mezi muži a ženami, které jsou považovány a odlišně oceňovány, vedou k nerovnostem mezi pohlavími, protože se snaží systematicky zmocňovat jednu skupinu a utlačovat druhou. Jak genderové rozdíly, tak genderové nerovnosti mohou vést k rozdílům ve výsledcích zdraví a přístupu ke zdravotní péči. Některé z příkladů poskytnutých Světová zdravotnická organizace o tom, jak mohou kulturní normy vést k rozdílům ve zdraví ve zdraví, patří neschopnost ženy cestovat osamoceně, což jim může bránit v získání potřebné zdravotní péče, kterou potřebují.[42] Dalším společenským standardem je neschopnost ženy trvat na tom kondom použít ji manžel nebo sexuální partneři, což vede k vyššímu riziku uzavření smlouvy HIV.[42]
Preference syna
Jednou z lépe zdokumentovaných kulturních norem, které zvyšují genderové rozdíly ve zdraví, je preference synů.[43][44] v Indie například sčítání lidu z roku 2001 zaznamenalo pouze 93 dívek na 100 chlapců. To je prudký pokles od roku 1961, kdy počet dívek na 100 chlapců byl téměř 98.[3] V některých částech Indie, například Kangra a Rohtak počet dívek na každých 100 chlapců může být tak nízký jako v 70. letech.[45] Nízký počet žen na muže byl navíc zaznamenán také v jiných asijských zemích - zejména v roce 2006 Čína kde podle průzkumu z roku 2005 se na 100 chlapců narodilo jen 84 dívek. I když se jednalo o mírný nárůst z 81 v letech 2001–2004, je stále mnohem nižší než 93 dívek na 100 chlapců na konci 80. let.[3] Zvyšující se počet nenarozených dívek na konci 20. století byl přičítán technologickému pokroku, díky němuž bylo určování pohlaví před narozením známé také jako prenatální rozlišování podle pohlaví, tak jako ultrazvuk otestovat dostupnější a přístupnější širší populaci. To umožnilo rodičům, kteří dávají přednost synovi, určit pohlaví jejich nenarozeného dítěte v raných fázích těhotenství. Díky včasné identifikaci pohlaví svého nenarozeného dítěte mohli rodiče cvičit sex-selektivní potrat, kde by přerušili plod pokud to nebylo upřednostňované pohlaví, kterým je ve většině případů pohlaví ženy.[2]
Navíc kultura preference syna také přesahuje rámec narození v podobě preferenčního zacházení s chlapci.[46] Ekonomické výhody mít syna v zemích, jako je Indie, také vysvětlují preferenční zacházení s chlapci před dívkami. Například v indické kultuře jsou to synové, kteří starají rodiče a starají se o ekonomickou stabilitu, takže mít chlapce pomáhá zajistit budoucnost mnoha indických rodin.[47] Tato preferenční péče se může projevit mnoha způsoby, například rozdílným poskytováním potravinových zdrojů, péčí a lékařskou péčí. Data z Domácnost průzkumy za posledních 20 let ukázaly, že znevýhodnění žen v Indii přetrvává a může se dokonce zhoršit v některých dalších zemích, jako je Nepál a Pákistán.[2]
Mrzačení ženských pohlavních orgánů

Škodlivé kulturní praktiky jako např mrzačení ženských pohlavních orgánů (FGM) také způsobují, že dívky a ženy čelí zdravotním rizikům. Odhaduje se, že miliony žen podstoupily FGM, což zahrnuje částečné nebo úplné odstranění vnější ženy genitálie z jiných než zdravotních důvodů. Odhaduje se, že v roce 2006 bylo 92,5 milionu žen starších 10 let Afrika žijí s následky FGM. Z toho je 12,5 milionu dívek ve věku od 10 do 14 let. Každý rok jsou asi tři miliony dívek v Africe podrobeny mrzačení ženských pohlavních orgánů.[42]
FGM často prováděné tradičními lékaři pomocí nesterilních technik a zařízení může mít okamžité i pozdní komplikace.[48][49] Mezi ně patří nadměrné krvácení, infekce močového ústrojí, infekce rány a v případě nesterilních a opakovaně používaných nástrojů hepatitida a HIV.[48] Z dlouhodobého hlediska jizvy a keloidy mohou se tvořit, což může ucpat a poškodit močové a pohlavní ústrojí.[48][49] Podle 2005 UNICEF zpráva o FGM, není známo, kolik dívek a žen zemřelo na proceduru kvůli špatnému vedení záznamů a neoznámení úmrtí.[50] FGM může také komplikovat těhotenství a vystavovat ženy vyššímu riziku porodnických problémů, jako je prodloužený porod.[48] Podle studie WHO z roku 2006, která zahrnovala 28 393 žen, novorozenecká úmrtnost zvyšuje se, když ženy zažily FGM; podle odhadů zemřelo dalších deset až dvacet dětí na 1 000 porodů.[51]
Psychologické komplikace souvisejí s kulturním kontextem. Ženy, které podstoupí FGM, mohou být emocionálně ovlivněny, když se pohybují mimo své tradiční kruhy a jsou konfrontovány s názorem, že mrzačení není normou.[48]
Násilí a zneužívání

Násilí páchané na ženách je celosvětově rozšířeným jevem, který má závažné důsledky pro veřejné zdraví. Je to důsledek sociální a genderové předpojatosti.[52] Mnoho společností v rozvojové země funkce na a patriarchální rámec, kde se na ženy často pohlíží jako na formu majetku a jako na sociálně nižší než muži. Toto nerovné postavení v sociální hierarchii vedlo ženy k fyzickému, emocionálnímu a sexuálnímu zneužívání muži, a to jak v dětství, tak v dospělosti. Tato zneužívání obvykle představují určitou formu násilí. Přestože děti obou pohlaví trpí fyzickou zátěží týrání, sexuálního zneužívání a další formy vykořisťování a násilí studie ukázaly, že u mladých dívek je mnohem větší pravděpodobnost než u chlapců sexuálního zneužívání. Ve studii z roku 2004 o zneužívání dětí zažilo 25,3% všech dotazovaných dívek nějakou formu sexuálního zneužívání, což je třikrát vyšší podíl než u chlapců (8,7%).[53]
Takové násilí na ženách, zejména sexuální zneužívání, je stále častěji dokumentováno v oblastech, kde dochází k ozbrojeným konfliktům. V současné době ženy a dívky čelí největšímu sociálnímu zmatku na celém světě a tvoří odhadem 65% z milionů vysídlených a postižených osob.[54] Některá z těchto míst, která čelí těmto problémům, zahrnují Rwanda, Kosovo a Demokratická republika Kongo.[54] Dochází k tomu v důsledku obecné nestability v regionu i taktiky válčení zastrašit nepřátele. Dívky i ženy, které jsou často umístěny do nouzových a uprchlických prostředí, jsou velmi zranitelné vůči zneužívání a vykořisťování vojenskými bojovníky, bezpečnostní síly a členové soupeřících komunit.[53]
The sexuální násilí a zneužívání mladých i dospělých žen má krátkodobé i dlouhodobé důsledky a významně přispívá k nesčetným zdravotním problémům dospělost. Ty se pohybují od oslabujících fyzických zranění, reprodukční zdraví problémy, zneužívání návykových látek a psychologické trauma. Mezi příklady výše uvedených kategorií patří Deprese a posttraumatická stresová porucha, alkohol a užívání drog a závislost, pohlavně přenosné choroby a sebevražda pokusy.[54]
Týrané ženy mají často vyšší míru neplánovaných a problematických těhotenství, potraty, zdraví novorozenců a kojenců, sexuálně přenosné infekce (včetně HIV) a duševní poruchy (jako deprese, úzkostné poruchy, poruchy spánku a poruchy příjmu potravy) ve srovnání s jejich nezneužívanými vrstevníky.[2] V době mír „Většina násilí na ženách je páchána buď mužskými jednotlivci, které znají, nebo intimními mužskými partnery. Studie WHO mezi jedenácti zeměmi, kterou provedla v letech 2000 až 2003, zjistila, že v závislosti na zemi zažilo fyzické nebo sexuální násilí 15% až 71% žen manžel nebo partner v jejich životě a 4% až 54% v předchozím roce.[55] Partnerské násilí může být také fatální. Studie z Austrálie, Kanada, Izrael, Jižní Afrika a USA ukazují, že mezi 40% a 70% vražd žen bylo spácháno intimními partnery.[56]
Mezi další formy násilí na ženách patří sexuální obtěžování a zneužívání autoritami (např učitelé, policisté nebo zaměstnavatele), obchodování s lidmi za účelem nucené práce nebo sexu a tradiční praktiky, jako je nucení dětské manželství a věno spojené s násilím. V nejextrémnějším případě může násilí páchané na ženách vést k vraždění novorozenců a násilné smrti. Navzdory rozsahu problému mnoho žen neuvádí své zkušenosti s zneužívání a nehledejte pomoc. Jako výsledek, násilí proti ženy zůstává skrytým problémem s vysokými náklady na lidskou a zdravotní péči.[52] Celosvětově muži tvoří 79% všech obětí vražd. Statistiky vražd podle pohlaví
Chudoba
Chudoba je dalším faktorem, který usnadňuje trvalou existenci genderových rozdílů ve zdraví.[2] Chudoba je často přímo spojena se špatným zdravím.[57] Nepřímo však ovlivňuje faktory, jako je nedostatečné vzdělání, zdroje a doprava, které mají potenciál přispívat ke špatnému zdraví.[57] Kromě ekonomických omezení existují i kulturní omezení, která ovlivňují schopnost lidí nebo pravděpodobnost vstupu do zdravotnického prostředí. Zatímco ve zdraví převažují genderové rozdíly, míra jejich výskytu v chudých komunitách často závisí na faktorech, jako je socioekonomický stav jejich umístění, kulturní rozdíly a dokonce i věk.
Děti žijící v chudobě mají celkově omezený přístup k základním zdravotním potřebám, s přibývajícím věkem dětí se však nerovnosti mezi pohlavími stávají zřetelnějšími. Výzkum provedený na dětech do pěti let naznačuje, že v zemích s nízkými a středními příjmy mělo přibližně 50% dětí žijících v chudobě přístup k základní zdravotní péči.[58] Rovněž nebyl žádný významný rozdíl mezi chlapci a dívkami v přístupu ke zdravotnickým službám, jako jsou očkování a léčba převládajících nemocí, jako je malárie, u obou.[58] Výzkum zaměřený na širší věkové rozmezí, od dětství po dospívání, ukázal odlišné výsledky. Bylo zjištěno, že v rozvojových zemích měly dívky omezenější přístup k péči, a pokud by byly přístupné, bylo by jim pravděpodobně poskytnuto nižší péče než u chlapců.[59][60] Dívky v rozvojové země Bylo také zjištěno, že je u nich vyšší pravděpodobnost emocionálního a fyzického týrání způsobeného jejich rodinou a komunitou.[59]
Rodové nerovnosti ve zdraví těch, kteří žijí v chudobě, pokračují i v dospělosti. Ve výzkumu to vyloučilo zdraví žen nevýhody (porod, těhotenství, náchylnost k HIV atd.) bylo zjištěno, že v diagnostice a léčbě chronických stavů nebyl významný rozdíl mezi pohlavími.[58] Ve skutečnosti bylo ženám diagnostikováno více, což bylo přičítáno skutečnosti, že ženy měly lepší přístup ke zdravotní péči kvůli reprodukčním potřebám nebo kvůli tomu, že své děti kontrolovaly.[58] Naproti tomu to ukázal výzkum zahrnující zdravotní znevýhodnění žen mateřské zdraví prohloubil rozdíl mezi zdravím mužů a žen. U chudých žen v zaostalých zemích bylo řečeno, že jsou vystaveny většímu riziku postižení a smrti.[59] Nedostatek zdrojů a správné výživy je často příčinou úmrtí a přispívá k problémům předčasného porodu a dětské úmrtnosti a přispívá také k mateřské úmrtnosti.[61][60] Odhaduje se, že přibližně 800 žen denně umírá na mateřskou úmrtnost a většině případů se dá předcházet. 99% případů se však vyskytuje v regionech zasažených chudobou, které nemají prostředky pro rychlý přístup a preventivní lékařskou péči.[61]
Rozdíly mezi zdravím pohlaví se u lidí žijících v chudobě v bohatších zemích mírně lišily. Bylo hlášeno, že ženy mají nižší příjmy než muži a že se kvůli finanční situaci pravděpodobně vzdají lékařské péče.[62] Ve Spojených státech platí zákon o ochraně pacientů a dostupné péči (PPACA ) umožnil více lidem žijícím v chudobě přístup ke zdravotní péči, zejména ženám, tvrdí se však, že zákon také podporuje nerovnost pohlaví z důvodu rozdílného pokrytí.[62] Screening rakoviny specifický pro pohlaví, například pro rakovinu prostaty, není pro muže zahrnut, zatímco podobný screening pro ženy ano.[62] Současně jsou screeningy, jako je poradenství a další služby týkající se násilí na intimních partnerech, pokryty pro ženy, nikoli pro muže.[62] V evropských zemích byly výsledky jiné než u lidí ve Spojených státech. Zatímco ve Spojených státech měli chudí muži méně kvalitní zdravotní péči než ženy, v evropských zemích měli muži menší přístup ke zdravotní péči. Studie odhalily, že u lidí ve věku 50 let a starších, kteří se potýkali s potížemi (subjektivní chudoba), byla o 38% vyšší pravděpodobnost úbytku zdraví než u těch, kteří byli považováni za osoby s nízkým příjmem nebo s celkovým nízkým majetkem.[57] U mužů se subjektivní chudobou stejné věkové skupiny však byla o 3–5 let pravděpodobnější úmrtí o 65% než u žen.[57]
Systém zdravotní péče
The Světová zdravotnická organizace definuje zdravotnické systémy jako „všechny činnosti, jejichž primárním účelem je podpora, obnova nebo udržení zdraví“.[63] Faktory mimo systémy zdravotní péče však mohou ovlivnit dopad systémů zdravotní péče na zdraví různých demografických údajů v populaci. Je to proto, že je známo, že systémy zdravotní péče jsou ovlivňovány sociálními, kulturními a ekonomickými rámci. Výsledkem je, že systémy zdravotní péče nejsou považovány pouze za „výrobce zdraví a zdravotní péče“, ale také za „dodavatele širšího souboru společenských norem a hodnot“, z nichž mnohé jsou zaujaté vůči ženám[64]
V závěrečné zprávě Sítě znalostí a rovnosti žen a mužů pro komisi WHO pro sociální determinanty zdraví v roce 2007 bylo zjištěno, že systémy zdravotní péče v mnoha zemích nebyly schopny adekvátně plnit rovnost pohlaví ve zdraví. Jedním z vysvětlení tohoto problému je, že mnoho systémů zdravotní péče má tendenci zanedbávat skutečnost, že zdravotní potřeby mužů a žen se mohou velmi lišit.[65] Ve zprávě studie nalezly důkazy o tom, že systém zdravotní péče může podporovat genderové rozdíly ve zdraví v důsledku jejich nedostatku rovnost pohlaví z hlediska způsobu, jakým jsou ženy považovány - za obě spotřebitelé (uživatelé) a výrobci (pečovatelé) služeb zdravotní péče.[65] Například systémy zdravotní péče mají tendenci považovat ženy spíše za předměty než za předměty, kde jsou služby ženám často poskytovány jako prostředek něčeho jiného, spíše na blahobyt žen.[65] V případě služeb reprodukčního zdraví jsou tyto služby často poskytovány formou kontrola plodnosti spíše než péče o blaho žen.[66] Přestože většinu pracovních sil ve zdravotnických systémech tvoří ženy, mnoho pracovních podmínek vůči ženám zůstává diskriminačních. Mnoho studií ukázalo, že se od žen často očekává, že se přizpůsobí pracovním modelům mužů, které ignorují jejich zvláštní potřeby, jako je péče o děti nebo ochrana před násilím.[67] To významně snižuje schopnost a efektivitu ženy pečovatelé poskytování péče pacientům, zejména ženským.[68][69]
Strukturální genderový útlak
Strukturální nerovnosti pohlaví při alokaci zdrojů, jako např příjem, vzdělávání, zdravotní péče, výživa a politický hlas, jsou silně spojeny se špatným zdravím a sníženým blahobytem. Velmi často takové strukturální genderová diskriminace žen v mnoha dalších oblastech má nepřímý dopad na zdraví žen. Například proto, že ženy v mnoha rozvojové země je méně pravděpodobné, že budou součástí formálního trh práce, často jim chybí přístup k jistotě zaměstnání a výhody sociální ochrany, včetně přístupu ke zdravotní péči. Navíc v rámci formální pracovní síly ženy často čelí výzvám souvisejícím s jejich nižším postavením, kde trpí diskriminace na pracovišti a sexuální obtěžování. Studie prokázaly, že toto očekávání, že budou muset být vyváženy požadavky na placenou práci a práci doma, často vyvolává pracovní souvislost únava, infekce, duševní zdraví a další problémy, které mají za následek zhoršení zdravotního stavu žen.[70]
Zdraví žen je také vystaveno vyšší úrovni rizika v důsledku toho, že se omezuje na určité tradiční odpovědnosti, jako např vaření a sběr vody. Omezení na neplacení domácí práce nejen omezuje příležitosti žen ke vzdělání a formálnímu zaměstnání (obojí může nepřímo dlouhodobě přispět k lepšímu zdraví), ale také potenciálně vystavuje ženy vyššímu riziku zdravotních problémů. Například v rozvojových regionech, kde tuhá paliva jsou používány k vaření, ženy jsou vystaveny vyšší úrovni znečištění vnitřního ovzduší v důsledku delšího období vaření a přípravy jídla pro rodinu. Dýchací vzduch zkažený spálením tuhá paliva Odhaduje se, že je každoročně odpovědná za 641 000 z 1,3 milionu úmrtí žen na celém světě v důsledku chronická obstrukční plicní porucha (CHOPN).[71]
V některých prostředích je strukturální nerovnost mezi pohlavími spojena s konkrétními formami násilí, marginalizace a útlaku vůči ženám. To zahrnuje násilné útoky mužů, sexuální zneužívání dětí, přísná regulace chování a pohybu žen, mrzačení ženských pohlavních orgánů a vykořisťování, nucené práce.[3] Ženy a dívky jsou také zranitelné vůči méně dobře zdokumentovaným formám zneužívání nebo vykořisťování, jako jsou obchodování s lidmi nebo „vraždy ze cti „za vnímané přestupky v chování a odchylku jejich sociálních rolí. Tyto činy jsou spojeny s celou řadou zdravotních problémů u žen, jako jsou fyzická zranění, nežádoucí těhotenství, potraty, duševní poruchy jako např Deprese, a úzkost, zneužívání návykových látek a sexuálně přenosné infekce, což vše může potenciálně vést k předčasné smrti.[72][73]
Schopnost žen využívat zdravotní péči je silně ovlivněna i dalšími formami strukturálních nerovností žen a mužů. Patří mezi ně nerovné omezení mobility a chování člověka a nerovné ovládání finančních zdrojů. Mnoho z těchto sociálních nerovností mezi pohlavími může ovlivnit způsob, jakým je pohlíženo na zdraví žen, což může zase určovat úroveň přístupu žen ke službám zdravotní péče a míru, do jaké jsou domácnosti a větší komunita ochotny investovat do otázek zdraví žen.[65]
Další osy útlaku
Kromě diskriminace na základě pohlaví existují ve společnosti i další osy útlaku, které dále marginalizují určité skupiny žen, zejména těch, které žijí v chudobě nebo mají menšinový status, ve kterém žijí.[3]
Rasa a etnická příslušnost
Závod je známá osa útlaku, kde barevní lidé mají tendenci více trpět strukturální násilí. U barevných lidí může rasa kromě pohlaví sloužit jako faktor, který může dále negativně ovlivňovat zdraví člověka.[74] Studie ukázaly, že v zemích s vysokými i nízkými příjmy jsou úrovně mateřská úmrtnost u znevýhodněných žen může být až třikrát vyšší etnické skupiny než mezi bílými ženami. Ve studii o rase a smrti matek v USA mateřská úmrtnost sazba pro afro Američané je téměř čtyřikrát vyšší než u bílých žen. Podobně v Jižní Afrika, úmrtnost matek u černošských / afrických žen a barevných žen je přibližně 10krát a 5krát vyšší než u bělošských / evropských žen.[75]
Socioekonomický status
Ačkoli ženy po celém světě sdílejí mnoho podobností, pokud jde o výzvy ovlivňující zdraví, existuje také mnoho odlišných rozdílů, které vyplývají z jejich různých stavů socioekonomických podmínek. Typ životních podmínek, v nichž ženy žijí, je do značné míry spojen nejen s jejich vlastním sociálně-ekonomickým postavením, ale také se stavem jejich národa.[3]
V každé věkové kategorii ženy v země s vysokými příjmy mají tendenci žít déle a je méně pravděpodobné, že budou trpět špatným zdravím než a předčasnou úmrtností než ti v roce země s nízkými příjmy. Death rates in high-income countries are also very low among children and younger women, where most deaths occur after the age of 60 years. In low-income countries however, the death rates at young ages are much higher, with most death occurring among girls, adolescents, and younger adult women. Data from 66 developing countries show that child mortality rates among the poorest 20% of the population are almost double those in the top 20%.[76] The most striking health outcome difference between rich and poor countries is maternal mortality. Presently, an overwhelming proportion of maternal mortality is concentrated within the nations that are suffering from poverty or some other form of humanitární krize, where 99% of the more than half a million maternal deaths every year occur. This comes from the fact that institutional structures which could protect women's health and well-being are either lacking or poorly developed in these places.[3]
The situation is similar within countries as well, where the health of both girls and women is critically affected by social and economic factors. Those who are living in poverty or of lower socioekonomický status tend to perform poorly in terms of health outcomes. In almost all countries, girls and women living in wealthier households experience lower levels of mortality and higher usage of health care services than those living in the poorer households. Such socioeconomic status-related health disparities is present in every nation around the world, including developed regions.[3]
Environmental Injustice
Environmental injustice at its core is the presence of distributional injustice including both the distribution of decision-making power as well as the distribution of environmental burden. Environmental burdens, which include water pollution, toxic chemicals, etc., can disproportionately impact the health of women.[77] Women are often left out of policy making and decisions. These injustices occur because women are generally affected by intersectionality of oppression which leads to lower incomes and less social status.[77] Root causes of these injustices is the fundamental presence of gender inequality, particularly in marginalized communities (Indigenous women, women from low-income communities, women from the Global South, etc) that will become amplified by climate change.[78][79] These women are often reliant on natural resources for their livelihoods and, therefore, are one of the first groups of people to be severely impacted by global climate change and environmental injustice.[80] In addition, women all around the world are held responsible for providing food, water, and care to their families.[80] This has sparked a movement to make the literature, research, and teaching more gender aware in the sphere of feminism.[77]
However, women continue to face oppression in the sphere of media. CNN and Media Matters have reported that only 15% of those interviewed in the media on climate change have been women.[81] Comparatively, women make up 90% of environmental justice groups across the United States.[78] UN climate chief Christiana Figueres has publicly recognized gender disparity in environmental injustice and has pledged to put gender at the center of the Paris talks on climate change. “Women are disproportionately affected by climate change. It is increasingly evident that involving women and men in all decision-making on climate action is a significant factor in meeting the climate challenge.”[82] Studies have shown that women’s involvement and participation in policy leadership and decision-making has led to a greater increase in conservation and climate change mitigation efforts.
When we analyze root causes, it is clear that women experience climate change with disproportionate severity precisely because their basic rights continue to be denied in varying forms and intensities across the world.[80] Enforced gender inequality reduces women’s physical and economic mobility, voice, and opportunity in many places, making them more vulnerable to mounting environmental stresses. Indigenous pregnant women and their unborn children are more vulnerable to climate change and health impacts by way of environmental injustice.[83] Indigenous women, women from low-income communities, and women from the Global South bear an even heavier burden from the impacts of climate change because of the historic and continuing impacts of colonialism, racism and inequality; and in many cases, because they are more reliant upon natural resources for their survival and/or live in areas that have poor infrastructure.[79] Drought, flooding, and unpredictable and extreme weather patterns present life or death challenges for many women, who are most often the ones responsible for providing food, water and energy for their families.[78]
Gender bias in clinical trials
Gender bias is prevalent in medical research and diagnosis. Historically, women were excluded from klinické testy, which affects research and diagnosis. Throughout clinical trials, Caucasian males were the normal test subjects and findings were then generalized to other populations.[84] Women were considered more expensive and complicated clinical trial subjects because of variable hormone levels that differ significantly from men’s.[84] Specifically, pregnant women were considered an at-risk population and thus barred from participation in any clinical trials.[84]
V roce 1993 US Food and Drug Administration (FDA) published “Guidelines for the Study and Evaluation of Gender Differences in the Clinical Evaluation of Drugs,” overwriting the 1977 decision to bar all pregnant women from clinical trials.[84] Through this, they recommended that women be included in clinical trials to explore differences in the sexes, specifying that the population included in clinical trials should be indicative of the population to whom the drug would be prescribed.[84] This mandated the inclusion of female participants in clinical trials sponsored by the Národní institut zdraví (NIH).[84] The FDA's 1998 “Presentation of Safety and Effectiveness Data for Certain Subgroups of the Population in Investigational New Drug Application Reports and New Drug Applications” regulations mandated that drug trials prove safety and efficacy in both sexes in order to gain FDA approval and led to drugs being taken off the market due to adverse affects on women that had not been appropriately studied during clinical trials.[84] Several more recent studies determined in hindsight that many federally funded studies from 2009 included a higher percentage of female participants but did not include findings specified between males and females.[85]
In 1994, the FDA established an Office of Women's Health, which promotes that sex as a biological variable should be explicitly considered in research studies.[86] The FDA and NIH have several ongoing formal efforts to improve the study of sex differences in clinical trials, including the Critical Path Initiative, which uses biomarkers, advanced technologies, and new trial designs to better analyze subgroups.[87][88] Another initiative, Drug Trial Snapshots, offers transparency to subgroup analysis via a consumer-focused website.[84][89] However, despite such work, women are less likely to be aware of or to participate in clinical trials.[84]
Although inclusion of women in clinical trials is now mandated, there is no such mandate for use of female animal models in non-human research.[90] Typically, male models are used in non-human research and results are generalized to females.[90] This can complicate diagnosis. A 2011 review article examined sex bias in biomedical research and found that while sex bias has decreased in human clinical trials, particularly since the US National Institute of Health Revitalization Act of 1993, sex bias has increased in non-human studies.[90] Additionally, studies often fail to analyze results by sex specifically.[90] Another example of this is the thalidomid epidemický. In the late 1950s thalidomide was prescribed to pregnant women to treat morning sickness. Its use unexpectedly resulted in severe birth defects in over 10,000 children.[91] However, proper studies were not conducted to determine adverse effects in women, specifically those who are pregnant and it was determined that mice, the animal model used to test thalidomide, were less sensitive to it than humans.[92]
Gender bias in diagnosis
A 2018 literature review of 77 medical articles found gender bias in the patient-provider encounter as it related to pain. Their findings confirmed a pattern of expectations and treatment differences between men and women, "not embedded in biological differences but gendered norms."[93] For example, women with pain were viewed as "hysterical, emotional, complaining, not wanting to get better, malingerers, and fabricating the pain, as if it is all in her head."[93] Women suffering with chronic pain are often erroneously attributed psychological rather than somatic causes for their pain by physicians.[93] And in searching for the effect on pain medication given to men and women, studies determined that women received less effective pain relief, less opioid pain medication, more antidepressants, and more psychiatric referrals.[93]
Řízení
The Fourth World Conference on Women asserts that men and women share the same right to the enjoyment of the highest attainable standard of fyzický a duševní zdraví.[94] However, women are disadvantaged[kde? ] due to social, cultural, political and economic factors that directly influence their zdraví and impede their access to health-related information and care.[3] In the 2008 World Health Report, the Světová zdravotnická organizace stressed that strategies to improve women's health must take full account of the underlying determinants of health, particularly nerovnost pohlaví. Additionally, specific socioeconomic and cultural barriers that hamper women in protecting and improving their zdraví must also be addressed.[95]
Gender mainstreaming

Gender mainstreaming was established as a major global strategy for the promotion of rovnosti žen a mužů v Peking Platform for Action from the Fourth United Nations World Conference on Women in Beijing in 1995.[96] Gender mainstreaming is defined by the Spojené národy Economic and Social Council in 1997 as follows:
“Mainstreaming a gender perspective is the process of assessing the implications for women and men of any planned action, including legislation, policies or programmes, in all areas and at all levels. It is a strategy for making women’s as well as men’s concerns and experiences an integral dimension of the design, implementation, monitoring and evaluation of policies and programmes in all political, economic and societal spheres so that women and men benefit equally and inequality is not perpetuated. The ultimate aim is to achieve gender equality.”[96]
Over the past few years, "gender mainstreaming " has become a preferred approach for achieving greater health parity between men and women. It stems from the recognition that while technical strategies are necessary, they are not sufficient in alleviating gender disparities in health unless the genderová diskriminace, bias and inequality that in organizational structures of vlády and organizations – including health systems - are being challenged and addressed.[3] The gender mainstreaming approach is a response to the realisation that gender concerns must be dealt with in every aspect of policy development and programming, through systematic gender analyses and the implementation of actions that address the balance of power and the distribution of resources between women and men.[97] In order to address gender health disparities, gender mainstreaming in health employs a dual focus. First, it seeks to identify and address gender-based differences and inequalities in all health initiatives; and second, it works to implement initiatives that address women's specific health needs that are a result either ofbiological differences between women and men (e.g. maternal health) or of gender-baseddiscrimination in society (e.g. gender-based violence; poor access to health services).[98]
Švédsko ’s new public health policy, which came into force in 2003, has been identified as a key example of mainstreaming gender in health policies. Podle Světová zdravotnická organizace, Švédsko ’s public health policy is designed to address not only the broader sociální determinanty zdraví, but also the way in which gender is woven into the public health strategy.[98][99][100] The policy specifically highlights its commitment to address and reduce gender-based inequalities in health.[101]
Female Empowerment
The Spojené národy has identified the enhancement of women's involvement as way to achieve rovnosti žen a mužů in the realm of education, work, and health.[102] This is because women play critical roles as caregivers, formally and informally, in both the household and the larger community. Within the United States, an estimated 66% of all caregivers are female, with one-third of all female caregivers taking care of two or more people[103] According to the World Health Organization, it is important that approaches and frameworks that are being implemented to address gender disparities in health acknowledge the fact that majority of the care work is provided by women.[3] A meta-analysis of 40 different women's empowerment projects found that increased female participation have led to a broad range of kvalita života vylepšení. These improvements include increases in women's advocacy demands and organization strengths, women-centered policy and governmental changes, and improved economic conditions for nižší třída ženy.[104]
In Nepal, a community-based participatory intervention to identify local birthing problems and formulating strategies has been shown to be effective in reducing both novorozenec a maternal mortality in a rural population.[105] Community-based programs in Malajsie a Srí Lanka that used well-trained porodní asistentky as front-line health workers also produced rapid declines in maternal mortality.[106]
International states of gender disparities in health
South-East Asia region[107]
Women in South-East Asia often find themselves in subordinate positions of power and dependency on their male counterparts-regarding cultural, economics, and societal relations. Because there is a limited level of control and access granted to women in this region, the capability for daughters to counteract generational biases regarding gender specific roles are highly limited. In contrast to many other industrialised countries, life expectancy is equal or shorter for women in this region, with the probability of surviving the first five years of life for women equal to or smaller than that of males.
A potential explanation as to why there are disparate difference in health status and access between genders is due to an unbalanced sex ratio-for example, the indický subcontinent has a ratio of 770 women per 1000 men. Neglect of female children, limited or poor access to health care, sex selective abortions, and reproductive mortality are all additional reasons as to why there is a severe inequity between genders. Education and increased socioeconomical independency are projected to assist in the leveling of health-care access between the genders, but there are sociocultural circumstances and attitudes concerning the prioritization of males over females that stagnates progress. Srí Lanka has repeatedly been identified as a role model of sorts for other nations within this region, as there are minimal differences in health, educational, and employment levels between genders.
European Region[108]
Podle Světová zdravotnická organizace (WHO) gender discrimination in relation to lack of access and provision of health in this region is supported by concrete survey data. In the European Region, 1 in 5 women have been domácí násilí victims, while honour killings, mrzačení ženských pohlavních orgánů, a bride kidnapping still occur. Additional studies done by the WHO have found that immigrant women face a 43% higher risk of having an underweight child, 61% greater risk of having a child with congenital malformations, and 50% higher chance of perinatal mortality. In European countries, women make up the majority of those unemployed, earning an average 15% less than men while 58% were observed to be unemployed. Differences in wages are even greater in the Eastern part of the region, as represented in the comparison of wages between women (4954 US dollars) in Albánie versus men (9143 US dollars.)
Eastern Mediterranean Region[109]
Access to education and employment are key elements in achieving gender equality in health. Female literacy rates in the Východní Středomoří were found by the WHO to fall sharply behind their male counterparts, as evident in the cases of Jemen (66:100) and Džibuti (62:100.) Further barriers other than the prioritization of providing opportunities for males, include the inability for females in this region to pursue anything more than a tertiary education because of economic constraints. Contraceptive usage and knowledge of reproductive options were found to be more present amongst women who had received higher levels of education in Egypt, the rate of contraceptive usage being 93% among those who were university-educated versus illiterate.
In regards to the influence of employment upon a woman’s capability to know of and fight for equity in health care, in this region, women were found by the WHO to participate lower in the labor market than other regions (at an average of 28%.) The lowest number of women in paid employment within this region was found in Saudská arábie and other countries of the Gulf Cooperation Council (GCC), while the highest number of women with paid employment were in Maroko, Libanon, a Jemen.
The lack of availability of health care services in this region particularly complicates matters as certain countries are already strained by ongoing conflict and war. According to WHO, the ratio of physicians per population is drastically lower in the countries Súdán, Somálsko, Yemen, and Djibouti, while health infrastructures are nearly nonexistent in Afghánistán. With additional complications of distance to and from medical services, the access of health care services is even more complex for women in this region as the majority are unable to afford the transportation costs or time.
Western Pacific Region[110]
Gender based division of labor in this region has been observed by the WHO as reason for the differences in health risks that the two genders are exposed to in contrast to one another. Most commonly, women of this region are engaged in insecure and informal forms of labor, therefore being unable to gain related benefits such as insurance or pension. In regards to education, the gap between male and females is relatively small in primary and secondary schools, however, there is undeniably an uneven distribution of literacy rates between the various countries within this region. According to the WHO substantial differences in literacy rates between men and women exist particularly in Papua-Nová Guinea (55.6% for women and 63.6% for men) and Lao People’s Democratic Republic (63.2% for women and 82.5% for men.)
Viz také
Reference
- ^ World Health Organization (2006). Constitution of the World Health Organization - Basic Documents, Forty-fifth edition (PDF) (Zpráva). Citováno 7. dubna 2013.
- ^ A b C d E F G h The World Bank (2012). World Development Report 2012: Gender Equality and Development (Report). Washington, DC: The World Bank.
- ^ A b C d E F G h i j k l m World Health Organization (2009). Women & Health: Today's Evidence, Tomorrow's Agenda (PDF) (Zpráva). WHO Press. Citováno 18. března 2013.
- ^ A b Whitehead, M (1990). The Concepts and Principles of Equity in Health (PDF) (Zpráva). Copenhagen: WHO, Reg. Vypnuto. Eur. p. 29. Archivovány od originál (PDF) dne 17. května 2017. Citováno 18. března 2013.
- ^ Braveman, P. (2006). "Health Disparities and Health Equity: Concepts and Measurement". Výroční revize veřejného zdraví. 27: 167–194. doi:10.1146/annurev.publhealth.27.021405.102103. PMID 16533114.
- ^ Vlassoff, C (March 2007). "Gender differences in determinants and consequences of health and illness". Journal of Health, Population, and Nutrition. 25 (1): 47–61. PMC 3013263. PMID 17615903.
- ^ A b C Sen, Amartya (1990). "More Than 100 Million Women Are Missing". New York Review of Books.
- ^ Márquez, Patricia (1999). The Street Is My Home: Youth and Violence in Caracas. Stanford, CA: Stanford University Press.
- ^ Brainerd, Elizabeth; Cutler, David (2005). "Autopsy on an Empire: Understanding Mortality in Russia and the Former Soviet Union". Ann Arbor, MI: William Davidson Institute. Citovat deník vyžaduje
| deník =(Pomoc) - ^ Sue, Kyle (2017). "The science behind 'man flu.'" (PDF). BMJ. 359: j5560. doi:10.1136/bmj.j5560. PMID 29229663. S2CID 3381640. Archivovány od originál (PDF) on 8 December 2017. Citováno 11. ledna 2018.
- ^ Austad, S.N.A; Bartke, A.A. (2016). "Sex Differences in Longevity and in Responses to Anti-Aging Interventions: A Mini-Review". Gerontologie. 62 (1): 40–6. doi:10.1159/000381472. PMID 25968226.
- ^ Williams, David R. (May 2003). "The Health of Men: Structured Inequalities and Opportunities". Am J Public Health. 93 (5): 724–731. doi:10.2105/ajph.93.5.724. PMC 1447828. PMID 12721133.
- ^ Kraus, Cynthia (1 July 2015). "Classifying Intersex in DSM-5: Critical Reflections on Gender Dysphoria". Archivy sexuálního chování. 44 (5): 1147–1163. doi:10.1007/s10508-015-0550-0. ISSN 1573-2800. PMID 25944182. S2CID 24390697.
- ^ Greenberg, Julie; Herald, Marybeth; Strasser, Mark (1 January 2010). "Beyond the Binary: What Can Feminists Learn from Intersex Transgender Jurisprudence". Michigan Journal of Gender & Law. 17 (1): 13–37. ISSN 1095-8835.
- ^ Kessler, Suzanne J. (1990). "The Medical Construction of Gender: Case Management of Intersexed Infants". Signs. 16 (1): 3–26. doi:10.1086/494643. ISSN 0097-9740. JSTOR 3174605.
- ^ Newbould, Melanie (2016). "When Parents Choose Gender: Intersex, Children, and the Law". Recenze lékařského práva. 24 (4): 474–496. doi:10.1093/medlaw/fww014. ISSN 1464-3790. PMID 28057709.
- ^ Roen, Katrina (20 October 2004). "Intersex embodiment: when health care means maintaining binary sexes". Sexuální zdraví. 1 (3): 127–130. doi:10.1071/SH04007. ISSN 1449-8987. PMID 16335298.
- ^ Zeeman, Laetitia; Sherriff, Nigel; Browne, Kath; McGlynn, Nick; Mirandola, Massimo; Gios, Lorenzo; Davis, Ruth; Sanchez-Lambert, Juliette; Aujean, Sophie; Pinto, Nuno; Farinella, Francesco (1 October 2019). "A review of lesbian, gay, bisexual, trans and intersex (LGBTI) health and healthcare inequalities". European Journal of Public Health. 29 (5): 974–980. doi:10.1093/eurpub/cky226. ISSN 1101-1262. PMC 6761838. PMID 30380045.
- ^ Sherer, James; Levounis, Petros (2020), Marienfeld, Carla (ed.), "LGBTQIA: Lesbian, Gay, Bisexual, Transgender, Queer or Questioning, Intersex, Asexual or Allied", Absolute Addiction Psychiatry Review: An Essential Board Exam Study Guide, Springer International Publishing, pp. 277–287, doi:10.1007/978-3-030-33404-8_17, ISBN 978-3-030-33404-8
- ^ Dennerstein, L; Feldman, S; Murdaugh, C; Rossouw, J; Tennstedt, S (1977). 1997 World Congress of Gerontology: Ageing Beyond 2000 : One World One Future. Adelaide: International Association of Gerontology.
- ^ Huang, Audrey. "X chromosomes key to sex differences in health". JAMA and Archives Journals. Citováno 25. dubna 2013.
- ^ Prata, Ndola; Passano, Paige; Sreenivas, Amita; Gerdts, Caitlin Elisabeth (1 March 2010). "Maternal mortality in developing countries: challenges in scaling-up priority interventions". Zdraví žen. 6 (2): 311–327. doi:10.2217/WHE.10.8. PMID 20187734.
- ^ UNAIDS (2010). "Women, Girls, and HIV" UNAIDS Factsheet 10 (Report). Geneva: UNAIDS.
- ^ A b Rachel Snow (2007). Population Studies Center Research Report 07-628: Sex, Gender and Vulnerability (PDF) (Zpráva). Population Studies Center, University of Michigan, Institute for Social Research.
- ^ Usten, T; Ayuso-Mateos, J; Chatterji, S; Mathers, C; Murray, C (2004). "Global burden of depressive disorders in the year 2000". Br J Psychiatrie. 184 (5): 386–92. doi:10.1192/bjp.184.5.386. PMID 15123501.
- ^ Mohammadi, M. R.; Ghanizadeh, A.; Rahgozart, M.; Noorbala, A. A.; Malekafzali, H.; Davidian, H.; Naghavi, H.; Soori, H.; Yazdi, S. A. (2005). "Suicidal Attempt and Psychiatric Disorders in Iran". Sebevražda a život ohrožující chování. 35 (3): 309–316. doi:10.1521/suli.2005.35.3.309. PMID 16156491.
- ^ "Men's Top 5 Health Concerns".
- ^ "Men's Top 5 Health Concerns".
- ^ "Men's Health".
- ^ "Skin cancer".
- ^ "Women outliving men 'everywhere', new UN health agency statistics report shows". Zprávy OSN. 4. dubna 2019. Citováno 21. února 2020.
- ^ Austad, Kathleen E.; Fischer, Steven N. (2016). "Sex Differences in Lifespan". Buněčný metabolismus. 23 (6): 1022–1033 [1026–28]. doi:10.1016/j.cmet.2016.05.019. PMC 4932837. PMID 27304504.
- ^ Macintyre, Sally; Hunt, Kate; Sweeting, Helen (1996). "Gender differences in health: Are things really as simple as they seem?". Sociální vědy a medicína. 42 (4): 617–624. doi:10.1016/0277-9536(95)00335-5. PMID 8643986.
- ^ Case, Anne. Paxson, Christina. "Sex Differences in Morbidity and Mortality." Demografie, Volume 42-Number 2, May 2005: 189–214. http://ai2-s2-pdfs.s3.amazonaws.com/8838/5ed24cb4148de6362e9ba157b3c00b51d449.pdf.
- ^ Gems, D (2014). "Evolution of sexually dimorphic longevity in humans". Aging (Albany NY). 6 (2): 84–91. doi:10.18632/aging.100640. PMC 3969277. PMID 24566422.
- ^ WHO/UNICEF (2003). The Africa Malaria Report 2003 (Report). Geneva: WHO/UNICEF.
- ^ Gill, R; Stewart, DE (2011). "Relevance of gender-sensitive policies and general health indicators to compare the status of South Asian women's health". Problémy se zdravím žen. 21 (1): 12–18. doi:10.1016/j.whi.2010.10.003. PMID 21185987.
- ^ Schuler, S.; Rottach, E.; Mukiri, P. (2011). "Gender Norms and Family Planning Decision-Making in Tanzania: A Qualitative Study". Journal of Public Health in Africa. 2 (2): 2. doi:10.4081/jphia.2011.e25. PMC 5345498. PMID 28299066.
- ^ Hou, X., and N. Ma. 2011. "Empowering Women: The Effect of Women's Decision-Making Power on Reproductive Health Services Uptake—Evidence from Pakistan." World Bank Policy Research Working Paper No. 5543.
- ^ A b Rottach, E., K. Hardee, R. Jolivet, and R. Kiesel. 2012. "Integrating Gender into the Scale-Up of Family Planning and Maternal, Neonatal, and Child Health Programs." Washington, DC: Futures Group, Health Policy Project.
- ^ Rottach, E. 2013. "Approach for Promoting and Measuring Gender Equality in the Scale-Up of Family Planning and Maternal, Neonatal, and Child Health Programs." Washington, DC: Futures Group, Health Policy Project.
- ^ A b C "Gender, Women, and Health". SZO. Citováno 17. března 2013.
- ^ Edlund, Lena (1 December 1999). "Son Preference, Sex Ratios, and Marriage Patterns". Journal of Political Economy. 107 (6, Part 1): 1275–1304. CiteSeerX 10.1.1.585.5921. doi:10.1086/250097.
- ^ Das Gupta, Monica; Zhenghua, Jiang; Bohua, Li; Zhenming, Xie; Chung, Woojin; Hwa-Ok, Bae (1 December 2003). "Why is Son preference so persistent in East and South Asia? a cross-country study of China, India and the Republic of Korea" (PDF). Journal of Development Studies. 40 (2): 153–187. doi:10.1080/00220380412331293807. S2CID 17391227.
- ^ John, Mary E.; Kaur, Ravinder; Palriwala, Rajni; Raju, Saraswati; Sagar, Alpana (2008). Disappearing Daughters (PDF) (Zpráva). London, UK: ActionAid. Citováno 25. dubna 2013.
- ^ Arnold, Fred; Choe, Minja Kim; Roy, T.K. (1 November 1998). "Son Preference, the Family-building Process and Child Mortality in India". Populační studie. 52 (3): 301–315. doi:10.1080/0032472031000150486.
- ^ Rosenblum, Daniel (15 July 2016). "Estimating the Private Economic Benefits of Sons Versus Daughters in India". Feministická ekonomie. 23 (1): 77–107. doi:10.1080/13545701.2016.1195004. ISSN 1354-5701. S2CID 156163393.
- ^ A b C d E Abdulcadir, J; Margairaz, C; Boulvain, M; Irion, O (6 January 2011). "Care of women with female genital mutilation/cutting". Swiss Medical Weekly. 140: w13137. doi:10.4414/smw.2011.13137. PMID 21213149.
- ^ A b Kelly, Elizabeth; Hillard, Paula J Adams (1 October 2005). "Female genital mutilation". Aktuální názor v porodnictví a gynekologii. 17 (5): 490–494. doi:10.1097/01.gco.0000183528.18728.57. PMID 16141763. S2CID 7706452.
- ^ UNICEF (2005). Changing a Harmful Social Convention: Female Genital Mutilation/Cutting (Report). Florence, Italy: Innocenti Digest/UNICEF.
- ^ Banks, E; Meirik, O; Farley, T; Akande, O; Bathija, H; Ali, M (1 June 2006). "Female genital mutilation and obstetric outcome: WHO collaborative prospective study in six African countries". Lancet. 367 (9525): 1835–1841. doi:10.1016/S0140-6736(06)68805-3. PMID 16753486.
- ^ A b "Violence and injuries to/against women". SZO. Citováno 1. dubna 2013.
- ^ A b Ezzati, M; Lopez, A; Rodgers, A; Murray, C (2004). "Comparative quantification of health risks: global and regional burden of disease attributable to selected major risk factors". Ženeva: Světová zdravotnická organizace. Citovat deník vyžaduje
| deník =(Pomoc) - ^ A b C Garcia-Moreno, C; Reis, C (2005). "Overview on women's health in crises" (PDF). Health in Emergencies. Geneva: World Health Organization (20).
- ^ Garcia-Moreno, C.; Jansen, H. A. M.; Ellsberg, M.; Heise, L.; Watts, C. H. (2006). "Prevalence of intimate partner violence: Findings from the WHO multi-country study on women's health and domestic violence". Lancet. 368 (9543): 1260–1269. doi:10.1016/S0140-6736(06)69523-8. PMID 17027732. S2CID 18845439.
- ^ Krug, E (2002). World report on violence and health (Report). Ženeva: Světová zdravotnická organizace.
- ^ A b C d Adena, Maja; Myck, Michal (September 2014). "Poverty and transitions in health in later life". Sociální vědy a medicína. 116: 202–210. doi:10.1016/j.socscimed.2014.06.045. PMID 25042393.
- ^ A b C d Wagner, Anita K.; Graves, Amy J.; Fan, Zhengyu; Walker, Saul; Zhang, Fang; Ross-Degnan, Dennis (March 2013). "Need for and Access to Health Care and Medicines: Are There Gender Inequities?". PLOS ONE. 8 (3): e57228. Bibcode:2013PLoSO...857228W. doi:10.1371/journal.pone.0057228. PMC 3591435. PMID 23505420.
- ^ A b C Cesario, Sandra K.; Moran, Barbara (May–June 2017). "Empowering the Girl Child, Improving Global Health". Journal of Obstetric, Gynecologic & Neonatal Nursing. 46 (3): e65–e74. doi:10.1016/j.jogn.2016.08.014. PMID 28285003. S2CID 206336887.
- ^ A b Tyer-Viola, Lynda A.; Cesario, Sandra K. (July 2010). "Addressing Poverty, Education, and Gender Equality to Improve the Health of Women Worldwide". Journal of Obstetric, Gynecologic & Neonatal Nursing. 39 (5): 580–589. doi:10.1111/j.1552-6909.2010.01165.x. PMID 20673314.
- ^ A b Nour, N. M. (2014). "Global Women's Health: Progress toward Reducing Sex-Based Health Disparities". Klinická chemie. 60 (1): 147–150. doi:10.1373/clinchem.2013.213181. PMID 24046203.
- ^ A b C d Veith, Megan (Spring 2014). "The Continuing Gender-Health Divide: A Discussion of Free Choice, Gender Discrimination, and Gender Theory as Applied to the Affordable Care Act".
- ^ World Health Organization (2001). World Health Report 2001 (PDF) (Zpráva). Ženeva.
- ^ A b C d Sen, Gita; Östlin, Piroska (2007). Unequal, Unfair, Ineffective and Inefficient Gender Inequity in Health: Why it exists and how we can change it; Final Report to the WHO Commission on Social Determinants of Health (PDF) (Zpráva). Women and Gender Equity Knowledge Network.
- ^ Cook, R; Dickens, B; Fathalla, M (2003). Reproductive health and human rights - Integrating medicine, ethics and law. Oxford University Press.
- ^ George, A (2007). "Human Resources for Health: a gender analysis". Women and Gender Equity Knowledge Network. Citovat deník vyžaduje
| deník =(Pomoc) - ^ Ogden, J; Esim, S; Grown, C (2006). "Expanding the care continuum for HIV/AIDS: bringing carers into focus". Health Policy Plan. 21 (5): 333–42. doi:10.1093/heapol/czl025. PMID 16940299.
- ^ World Health Organization (2006). World Health Report 2006 (PDF) (Zpráva). Ženeva.
- ^ Wamala, S; Lynch, J (2002). Gender and socioeconomic inequalities in health. Lund, Studentlitteratur.
- ^ World Health Organization (2008). The global burden of disease: 2004 update (PDF) (Zpráva). Ženeva.
- ^ Campbell, J. C. (2002). "Health consequences of intimate partner violence". Lancet. 359 (9314): 1331–1336. doi:10.1016/S0140-6736(02)08336-8. PMID 11965295. S2CID 991013.
- ^ Plichta, S. B.; Falik, M. (2001). "Prevalence of violence and its implications for women's health". Problémy se zdravím žen. 11 (3): 244–258. doi:10.1016/S1049-3867(01)00085-8. PMID 11336864.
- ^ Farmer, Paul (2005). Pathologies of Power: Health, Human Rights, and the New War On the Poor. Kalifornie: University of California Press.
- ^ Seager, Roni (2009). The Penguin Atlas of Women in the World, 4th Edition. New York, New York: The Penguin Group.
- ^ World Health Organization (2009). World health statistics 2009 (Report). Geneva: World Health Organization, 2009.
- ^ A b C Bell, Karen (12 October 2016). "Bread and Roses: A Gender Perspective on Environmental Justice and Public Health". International Journal of Environmental Research and Public Health. 13 (10): 1005. doi:10.3390/ijerph13101005. ISSN 1661-7827. PMC 5086744. PMID 27754351.
- ^ A b C Unger, Nancy C. (18 December 2008). "The Role of Gender in Environmental Justice". Spravedlnost v oblasti životního prostředí. 1 (3): 115–120. doi:10.1089/env.2008.0523. ISSN 1939-4071.
- ^ A b Engelman, Robert. Macharia, Janet. Kollodge, Richard. (2009). UNFPA state of world population 2009 : facing a changing world : women, population and climate. United Nations Population Fund. ISBN 978-0-89714-958-7. OCLC 472226556.CS1 maint: více jmen: seznam autorů (odkaz)
- ^ A b C "Why Women". WECAN International. Citováno 15. května 2020.
- ^ Ivanova, Maria. "COP21: Why more women need seats at the table". CNN. Citováno 15. května 2020.
- ^ "Women 'more vulnerable to dangers of global warming than men'". Nezávislý. 1. listopadu 2015. Citováno 15. května 2020.
- ^ Health (ASH), Assistant Secretary for (17 November 2015). "Environmental Justice Strategy". HHS.gov. Citováno 15. května 2020.
- ^ A b C d E F G h i Mager, Natalie A. DiPietro; Liu, Katherine A. (12 March 2016). "Women's involvement in clinical trials: historical perspective and future implications". Pharmacy Practice. 14 (1). ISSN 1886-3655.
- ^ Geller, Stacie E.; Koch, Abby; Pellettieri, Beth; Carnes, Molly (25 February 2011). "Inclusion, Analysis, and Reporting of Sex and Race/Ethnicity in Clinical Trials: Have We Made Progress?". Journal of Women's Health. 20 (3): 315–320. doi:10.1089/jwh.2010.2469. ISSN 1540-9996. PMC 3058895. PMID 21351877.
- ^ Commissioner, Office of the (22 January 2020). "Office of Women's Health". FDA. Citováno 10. května 2020.
- ^ Parekh, A.; Sanhai, W.; Marts, S.; Uhl, K. (1 June 2007). "Advancing women's health via FDA Critical Path Initiative". Drug Discovery Today: Technologies. Critical Path. 4 (2): 69–73. doi:10.1016/j.ddtec.2007.10.014. ISSN 1740-6749. PMID 24980844.
- ^ Commissioner, Office of the (8 February 2019). "Critical Path Initiative". FDA. Citováno 9. května 2020.
- ^ Research, Center for Drug Evaluation and (5 May 2020). "Drug Trials Snapshots". FDA.
- ^ A b C d Beery, Annaliese K.; Zucker, Irving (1 January 2011). "Sex bias in neuroscience and biomedical research". Neurovědy a biobehaviorální recenze. 35 (3): 565–572. doi:10.1016/j.neubiorev.2010.07.002. ISSN 0149-7634. PMC 3008499. PMID 20620164.
- ^ Miller, M T (1991). "Thalidomide embryopathy: a model for the study of congenital incomitant horizontal strabismus". Transakce Americké oftalmologické společnosti. 89: 623–674. ISSN 0065-9533. PMC 1298636. PMID 1808819.
- ^ Vargesson, Neil (18 October 2018). "The teratogenic effects of thalidomide on limbs". Journal of Hand Surgery (European Volume). 44 (1): 88–95. doi:10.1177/1753193418805249. hdl:2164/11087. ISSN 1753-1934. PMID 30335598. S2CID 53019352.
- ^ A b C d Samulowitz, Anke; Gremyr, Ida; Eriksson, Erik; Hensing, Gunnel (2018). ""Brave Men" and "Emotional Women": A Theory-Guided Literature Review on Gender Bias in Health Care and Gendered Norms towards Patients with Chronic Pain". Pain Research and Management. 2018: 6358624. doi:10.1155/2018/6358624. PMC 5845507. PMID 29682130.
- ^ United Nations (1996). Report of the Fourth World Conference on Women, Beijing 4–15 September 1995 (PDF) (Zpráva). New York: United Nations. Citováno 9. dubna 2013.
- ^ World Health Organization (2008). The World Health Report 2008, Primary Health Care: Now more than ever (PDF) (Zpráva). Geneva: World Health Organization. Citováno 9. dubna 2013.
- ^ A b United Nations (2002). Gender Mainstreaming: An Overview (PDF) (Zpráva). New York: United Nations. Citováno 4. dubna 2013.
- ^ Ravindran, T.K.S.; Kelkar-Khambete, A. (1 April 2008). „Gender mainstreaming v oblasti zdraví: ohlédnutí, pohled vpřed“. Globální veřejné zdraví. 3 (sup1): 121–142. doi:10.1080/17441690801900761. PMID 19288347. S2CID 5215387.
- ^ A b Ravindran, TKS; Kelkar-Khambete, A (2007). Politiky a programy v oblasti zdraví žen a začleňování hlediska rovnosti žen a mužů do politik, programů a v rámci zdravotnických institucí. Podklad připravený pro znalostní síť pro ženy a rovnost žen a mužů v komisi WHO pro sociální determinanty zdraví, 2007 (PDF) (Zpráva). Citováno 9. dubna 2013.
- ^ Ostlin, P; Diderichsen, F (2003). „Akciová národní strategie pro veřejné zdraví ve Švédsku: případová studie“ (PDF). Evropské středisko pro zdravotní politiku. Citováno 9. dubna 2013.
- ^ Linell, A .; Richardson, M. X .; Wamala, S. (22. ledna 2013). „Zpráva švédské národní politiky v oblasti veřejného zdraví za rok 2010“. Scandinavian Journal of Public Health. 41 (10 doplňků): 3–56. doi:10.1177/1403494812466989. PMID 23341365. S2CID 36416931.
- ^ Agren, G (2003). Nová švédská politika v oblasti veřejného zdraví: Národní cíle veřejného zdraví ve Švédsku (zpráva). Stockholm: Švédský národní institut veřejného zdraví.
- ^ Divize pro povýšení žen, OSN (2005). Posílení účasti žen na rozvoji prostřednictvím prostředí umožňujícího dosažení rovnosti žen a mužů a povýšení žen, zasedání skupiny odborníků, Bangkok, Thajsko, 8. - 11. listopadu 2005 (Zpráva). Citováno 9. dubna 2013.
- ^ National Alliance for Caregiving ve spolupráci s AARP (2009). Péče v USA 2009 (PDF) (Zpráva). Citováno 9. dubna 2013.
- ^ Wallerstein, N (2006). Jaké jsou důkazy o účinnosti zmocnění ke zlepšení zdraví? Zpráva o zdravotních důkazech (PDF) (Zpráva). Kodaň: Evropa, Světová zdravotnická organizace. Citováno 9. dubna 2013.
- ^ Manandhar, Dharma S; Osrin, David; Shrestha, Bhim Prasad; Mesko, Nataša; Morrison, Joanna; Tumbahangphe, Kirti Man; Tamang, Suresh; Thapa, Sushma; Shrestha, Dej; Thapa, Bidur; Shrestha, Jyoti Raj; Wade, Angie; Borghi, Josephine; Stálá, Hilary; Manandhar, Madan; de L Costello, Anthony M (1. září 2004). „Efekt participativní intervence se ženskými skupinami na výsledky narození v Nepálu: kontrolovaná studie s náhodným seskupením“. Lancet. 364 (9438): 970–979. doi:10.1016 / S0140-6736 (04) 17021-9. PMID 15364188. S2CID 4796493.
- ^ Pathmanathan, Indra; Liljestrand, Jerker; Martins, Jo. M .; Rajapaksa, Lalini C .; Lissner, Craig; de Silva, Amala; Selvaraju, Swarna; Singh, PrabhaJoginder (2003). „Investice do zdraví matek: poučení z Malajsie a Srí Lanky“. Světová banka, síť pro lidský rozvoj. Série Zdraví, výživa a populace.
- ^ Fikree, Fariyal F; Pasha, Omrana (3. dubna 2004). „Role pohlaví ve zdravotních rozdílech: jihoasijský kontext“. BMJ: British Medical Journal. 328 (7443): 823–826. doi:10.1136 / bmj.328.7443.823. ISSN 0959-8138. PMC 383384. PMID 15070642.
- ^ „Data a statistiky“. www.euro.who.int. 23. dubna 2020. Citováno 23. dubna 2020.
- ^ Rueda, Silvia (září 2012). „Nerovnosti ve zdraví starších dospělých ve Španělsku: Důležitost pohlaví, socioekonomický rozvoj regionu bydliště a sociální podpora“. Problémy se zdravím žen. 22 (5): e483 – e490. doi:10.1016 / j.whi.2012.07.001. ISSN 1049-3867. PMID 22944902.
- ^ Li, Ailan (2. července 2013). „Provádění mezinárodních zdravotních předpisů (2005) v oblasti západního Pacifiku Světové zdravotnické organizace“. Časopis Surveillance and Response Journal v západním Pacifiku. 4 (3): 1–3. doi:10,5365 / wpsar.2013.4.3.004. ISSN 2094-7321.

