Poranění předního zkříženého vazu - Anterior cruciate ligament injury
| Poranění předního zkříženého vazu | |
|---|---|
 | |
| Schéma pravého kolena | |
| Specialita | Ortopedie |
| Příznaky | "Pop" s bolestí, nestabilitou kolena, otokem kolena[1] |
| Příčiny | Bezkontaktní zranění, kontaktní zranění[2] |
| Rizikové faktory | Sportovci, ženy[1] |
| Diagnostická metoda | Fyzická zkouška, MRI[1] |
| Prevence | Neuromuskulární trénink,[3] posílení jádra[4] |
| Léčba | Rovnátka, fyzikální terapie, chirurgická operace[1] |
| Frekvence | C. 200 000 ročně (USA)[2] |
An poranění předního zkříženého vazu nastane, když přední zkřížený vaz (ACL) je buď roztažená, částečně roztržená nebo zcela roztržená.[1] Nejběžnějším zraněním je úplná slza.[1] Mezi příznaky patří bolest, praskavý zvuk během poranění, nestabilita kolena a otoky kloubů.[1] Otok se obvykle objeví během několika hodin.[2] V přibližně 50% případů jiné struktury kolena jako je okolí vazy, chrupavka nebo meniskus jsou poškozené.[1]
Základní mechanismus často zahrnuje rychlou změnu směru, náhlé zastavení, přistání po skoku nebo přímý kontakt s kolenem.[1] Je častější u sportovců, zejména těch, kteří se účastní alpské lyžování, Fotbal (fotbal), Americký fotbal nebo Basketball.[1][5] Diagnózu obvykle provádí vyšetření a je někdy podporován magnetická rezonance (MRI).[1] Fyzikální vyšetření často ukáže citlivost kolem kolenního kloubu, snížený rozsah pohybu kolena a zvýšenou volnost kloubu.[6]
Prevence je neuromuskulární trénink a posílení jádra.[3][4] Doporučení pro léčbu závisí na požadované úrovni aktivity.[1] U pacientů s nízkou úrovní budoucí činnosti včetně nechirurgického řízení osvěžující a fyzioterapie může stačit.[1] U pacientů s vysokou úrovní aktivity chirurgická oprava pomocí artroskopické rekonstrukce předního zkříženého vazu se často doporučuje.[1] Jedná se o náhradu šlachou odebranou z jiné oblasti těla nebo z a mrtvola.[6] Po operaci rehabilitace zahrnuje pomalé rozšiřování rozsahu pohybu kloubu a posilování svalů kolem kolena.[1] Chirurgický zákrok, pokud je doporučen, se obvykle neprovádí, dokud se počáteční zánět úrazu nevyřeší.[1]
Ve Spojených státech je ročně postiženo přibližně 200 000 lidí.[2] V některých sportech mají ženy vyšší riziko poranění ACL, zatímco v jiných jsou obě pohlaví postižena stejně.[5][7] Zatímco dospělí s úplnou slzou mají vyšší míru osteoartrózy kolene, nezdá se, že by léčebná strategie toto riziko změnila.[8]
Příznaky a symptomy
Když má jedinec poranění ACL, pravděpodobně uslyší „prasknutí“ v koleni následované bolestí a otokem. Mohou také pociťovat nestabilitu v koleni, jakmile obnoví chůzi a jiné činnosti, protože vaz již nemůže stabilizovat kolenní kloub a zabránit klouzání holenní kosti dopředu.[9]
Snížený rozsah pohybu kolena a citlivost podél linie kloubu jsou také běžnými příznaky akutního poranění ACL. Bolest a otok se mohou vyřešit samy; koleno však zůstane nestabilní a návrat ke sportu bez léčby může mít za následek další poškození kolena.[1]
Příčiny

Příčiny mohou zahrnovat:
- Rychlá změna směru (také známá jako „řezání“)
- Přistání ze skoku trapně
- Náhlé zastavení při běhu
- Přímý kontakt nebo kolize s kolenem (např. Při fotbalovém souboji nebo kolizi motorového vozidla)[1]
Tyto pohyby způsobují, že se holenní kost rychle odklonila od stehenní kosti, čímž zatěžovala kolenní kloub a potenciálně vedla k prasknutí ACL. Asi 80% poranění ACL se vyskytuje bez přímého traumatu.[10] Mezi rizikové faktory patří ženská anatomie, specifické sporty, špatná kondice, únava a hraní na trávníku.[11]
Převaha žen
U atletek je dvakrát až osmkrát větší pravděpodobnost, že namáhají ACL ve sportu, který zahrnuje sekání a skákání, ve srovnání s muži, kteří hrají stejné konkrétní sporty.[12] Data NCAA zjistila relativní míru zranění na 1 000 expozic sportovců následovně:[Citace je zapotřebí ]
- Pánský basketbal 0,07, ženský basketbal 0,23
- Pánský lakros 0,12, dámský lakros 0,17
- Pánský fotbal 0,09, ženský fotbal 0,28
Nejvyšší míra úrazu ACL u žen se vyskytla na gymnastice, přičemž míra úrazu na 1000 vystavení sportovce činila 0,33. Ze čtyř sportů s nejvyšší mírou úrazu ACL byly tři ženy - gymnastika, basketbal a fotbal.[13]
Rozdíly mezi muži a ženami identifikovanými jako potenciální příčiny jsou aktivní svalová ochrana kolenního kloubu, rozdíly ve vyrovnání nohou / pánve a relativní laxnost vazů způsobená rozdíly v hormonální aktivitě od estrogenu a relaxinu.[12][14] Zdá se, že antikoncepční pilulky snižují riziko.[15]
Teorie dominance
Některé studie naznačují, že existují čtyři neuromuskulární nerovnováhy, které predisponují ženy k vyššímu výskytu poranění ACL. U atletek je větší pravděpodobnost, že skočí a přistanou s koleny relativně rovnými a zhroutí se k sobě, zatímco většina jejich tělesné hmotnosti spadne na jednu nohu a horní část těla se nakloní na jednu stranu.[16] Bylo popsáno několik teorií, které tuto nerovnováhu dále vysvětlují. Patří mezi ně dominance vazů, dominance čtyřhlavého svalu, dominance nohou a teorie dominance kmene.[Citace je zapotřebí ]
Teorie dominance vazů naznačuje, že když atletky po přistání přistanou, jejich svaly dostatečně neabsorbují dopad země. Výsledkem je, že vazy kolena musí absorbovat sílu, což vede k vyššímu riziku zranění.[17] Dominance čtyřhlavého svalu označuje tendenci atletek přednostně používat kvadricepsové svaly ke stabilizaci kolenního kloubu.[17] Vzhledem k tomu, že svaly čtyřhlavého svalu pracují na tibii dopředu, silná kontrakce čtyřhlavého svalu může zatěžovat ACL, což zvyšuje riziko zranění.[Citace je zapotřebí ]
Dominance nohou popisuje pozorování, že ženy mají tendenci přikládat větší váhu jedné noze než druhé.[18] Nakonec dominance kmene naznačuje, že muži obvykle vykazují větší kontrolu nad kmen ve výkonových situacích, o čemž svědčí větší aktivace vnitřního šikmého svalu.[17] Atletky pravděpodobně přistávají s horní částí těla nakloněnou na jednu stranu a větší váhou na jedné noze než na druhé, a proto kladou větší rotační sílu na kolena.[19]
Hormonální a anatomické rozdíly
Před puberta, není pozorován žádný rozdíl ve frekvenci slz ACL mezi pohlavími. Předpokládá se, že změny hladin pohlavních hormonů, konkrétně zvýšené hladiny estrogenu a relaxinu u žen během menstruačního cyklu, způsobují predispozici k prasknutí ACL. Je to proto, že mohou zvýšit laxnost kloubů a roztažnost měkkých tkání obklopujících kolenní kloub.[12]
Výsledky studie ukázaly, že vysokoškolské sportovkyně s koncentracemi relaxinu vyššími než 6,0 pg / ml mají čtyřikrát vyšší riziko slzení ACL než ženy s nižšími koncentracemi.[20]
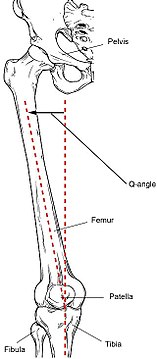
Navíc se během puberty rozšiřují ženské pánve vlivem pohlavních hormonů. Tato širší pánev vyžaduje, aby stehenní kost směřovala ke kolenům. Tento úhel směrem ke kolenu se označuje jako úhel Q. Průměrný úhel Q u mužů je 14 stupňů a průměr u žen je 17 stupňů. Lze podniknout kroky ke zmenšení tohoto úhlu Q, například pomocí protetiky.[21] Relativně širší ženský kyčel a rozšířený úhel Q mohou vést ke zvýšené pravděpodobnosti slz ACL u žen.[22]
ACL, svalová ztuhlost a síla
Během puberty ovlivňují pohlavní hormony také remodelovaný tvar měkkých tkání v celém těle. Výsledkem remodelace tkáně jsou ženské ACL, které jsou menší a selžou (tj. Roztrhnou se) při nižších zatěžovacích silách a rozdíly v vazech a svalové ztuhlosti mezi muži a ženami. Dámská kolena jsou během aktivace svalů méně tuhá než mužská. Síla aplikovaná na méně tuhé koleno pravděpodobně způsobí slzy ACL.[23]
Navíc je sval čtyřhlavého femoris antagonista ACL. Podle studie provedené na atletkách na University of Michigan, 31% atletek nejprve přijalo čtyřhlavý sval femoris ve srovnání se 17% u mužů. Kvůli zvýšené kontrakci svalu čtyřhlavého femoris během fyzické aktivity je na ACL kladeno zvýšené napětí díky „tibiální translaci vpředu“.[24]
Patofyziologie
Kolenní kloub je tvořen třemi kostmi: stehenní kostí (stehenní kost), holenní kostí (holenní kost) a čéškou (kolenní kloub). Tyto kosti drží pohromadě vazy, což jsou silné pásy tkáně, které udržují kloub stabilní, zatímco jedinec chodí, běží, skáče atd. V koleni existují dva typy vazů: vedlejší vazy a zkřížené vazy.[Citace je zapotřebí ]
Mezi vedlejší vazy patří mediální kolaterální vaz (podél vnitřní strany kolena) a boční nebo fibulární kolaterální vaz (podél vnější strany kolena). Tyto dva vazy fungují tak, že omezují boční pohyb kolena.[6]
Křížové vazy tvoří „X“ uvnitř kolenního kloubu s předním zkříženým vazem probíhajícím od přední části holenní kosti k zadní části stehenní kosti a zadní zkřížený vaz probíhající od zadní části holenní kosti k přední části stehenní kosti. The přední zkřížený vaz zabraňuje vyklouznutí holenní kosti před stehenní kost a zajišťuje rotační stabilitu.[6]
Existují také dvě struktury ve tvaru C vyrobené z chrupavky zvané mediální meniskus a boční meniskus které sedí na holenní kosti v kolenním kloubu a slouží jako polštář pro kosti.[1]
 | 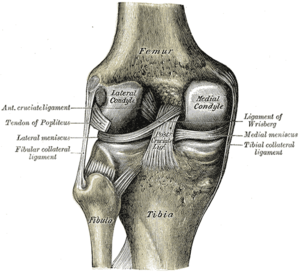 |
| Pravé koleno, přední, ukazující vnitřní vazy | Levé koleno, vzadu, ukazující vnitřní vazy |
Diagnóza
Ruční testy
Většina poranění ACL může být diagnostikována vyšetřením kolena a porovnáním s druhým neporaněným kolenem. Pokud má lékař podezření na poranění ACL u osoby, která hlásí praskavý zvuk v koleni následovaný otokem, bolestí a nestabilitou kolenního kloubu, může provést několik testů k vyhodnocení poškození kolena. Tyto testy zahrnují test pivot-shift, test přední zásuvky, a Lachmanův test. Test pivot-shift zahrnuje ohnutí kolena, zatímco držíte kotník a lehce otáčíte holenní kost směrem dovnitř.[25] Při testu přední zásuvky zkoušející ohne kolena o 90 stupňů, posadí se na nohy osoby a jemně přitáhne holenní k sobě.[26] Lachmanův test se provádí tak, že se jedna ruka položí na stehno osoby a druhou na holenní kost a tibie se vytáhne dopředu.[27] Tyto testy jsou určeny k testování, zda je ACL neporušený, a proto schopný omezit dopředný pohyb holenní kosti. Lachmanův test je většinou autorit uznáván jako nejspolehlivější a nejcitlivější ze všech tří.[28]
Lékařské zobrazování
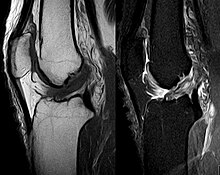
Ačkoli klinické vyšetření ve zkušených rukou může být přesné, diagnóza je obvykle potvrzena magnetická rezonance, který poskytuje obrazy měkkých tkání, jako jsou vazy a chrupavka kolem kolena.[1] Může také umožnit vizualizaci dalších struktur, které mohly být náhodně zahrnuty, jako jsou menisky nebo vedlejší vazy.[29] Kromě toho lze provést rentgenové vyšetření, aby se zjistilo, zda byla během poranění zlomena jedna z kostí v kolenním kloubu.[9]
MRI je možná nejpoužívanější technikou pro diagnostiku stavu ACL, ale není to vždy nejspolehlivější technika, protože ACL může být zakryta krví, která vyplňuje kloub po poranění.[30]
Arthrometry / Laximetry
Další formou vyhodnocení, kterou lze použít v případě, že jsou fyzikální vyšetření a MRI neprůkazné, je laximetrické testování (tj. Artrometrie a zobrazování stresu), které zahrnuje aplikaci síly na nohu a kvantifikaci výsledného posunutí kolena.[30] Tyto zdravotnické prostředky v podstatě replikují manuální testy, ale nabízejí objektivní hodnocení.[31] GNRB artrometr je například kolenní artrometr, který je považován za účinnější než Lachmanův test.[32]
Klasifikace
Zranění vazu se nazývá podvrtnutí. Americká akademie ortopedických chirurgů definuje poranění ACL z hlediska závažnosti a klasifikuje je jako podvrtnutí stupně 1, 2 nebo 3.[1] Podvrtnutí 1. stupně nastává, když je vaz mírně natažen, ale stabilita kolenního kloubu není ovlivněna. Podvrtnutí stupně 2 nastává, když je vaz natažen do té míry, že se uvolní; toto se také označuje jako částečná slza. Podvrtnutí stupně 3 nastává, když je vaz zcela roztržen na dva kusy a kolenní kloub již není stabilní. Toto je nejběžnější typ poranění ACL.[Citace je zapotřebí ]
Přibližně polovina poranění ACL se vyskytuje ve spojení s poškozením jiných struktur v koleni, včetně dalších vazů, menisků nebo chrupavek na povrchu kostí. Specifický model zranění zvaný „nešťastná triáda ”(Také známý jako„ hrozná triáda “nebo„ O'Donoghueova triáda “) zahrnuje poranění ACL, MCL a mediálního menisku a nastává, když je na koleno aplikována boční síla, zatímco noha je upevněna na zemi .[33]
Prevence
Zájem o snížení bezkontaktního poranění ACL byl intenzivní. Mezinárodní olympijský výbor po komplexním přezkoumání preventivních strategií uvedl, že programy prevence úrazů mají měřitelný účinek na snižování úrazů.[34] Tyto programy jsou zvláště důležité u atletek, které mají vyšší výskyt poranění ACL než u atletů, a také u dětí a dospívajících, u nichž je vysoké riziko druhé slzy ACL.[35][36]
Vědci zjistili, že atletky často přistávají s koleny relativně rovnými a padajícími dovnitř k sobě, přičemž většina jejich tělesné hmotnosti je na jedné noze a horní část těla je nakloněna na jednu stranu; tyto čtyři faktory nadměrně zatěžují vazy na koleni a zvyšují tak pravděpodobnost slzení ACL.[37][17] Existují důkazy, že zapojení do neuromuskulárního tréninku (NMT), který se zaměřuje na ochromení posilování, rovnováhy a celkové stability, aby se snížilo riziko zranění zlepšením pohybových vzorců během vysoce rizikových pohybů. Takové programy jsou přínosné pro všechny sportovce, zejména dospívající atletky.[38][19]
Léčba
Léčba slz ACL je důležitá pro:[39]
- Snižte abnormální pohyby kolena a zlepšete funkci kolena
- Budujte důvěru, abyste koleno mohli znovu normálně používat
- Zabraňte dalšímu zranění kolena a snižte riziko osteoartrózy
- Optimalizujte dlouhodobou kvalitu života po úrazu
Nechirurgické
Nechirurgická léčba ruptury ACL zahrnuje progresivní strukturovanou rehabilitaci, jejímž cílem je obnovit svalovou sílu, dynamickou kontrolu kolen a psychologickou jistotu. U některých se ACL může během rehabilitace léčit bez chirurgického zákroku (tj. Roztrhané kousky se znovu spojí a vytvoří funkční vazivo).[40]
Účelem cvičební léčby je obnovit normální fungování svalového a rovnovážného systému kolem kolena. Výzkum prokázal, že vhodným tréninkem svalů kolem kolena cvičením se tělo může „naučit“ znovu ovládat koleno a navzdory extra pohybu uvnitř kolena se může cítit silné a schopné odolat síle.[Citace je zapotřebí ]
Tento přístup obvykle zahrnuje návštěvu fyzioterapeuta nebo profesionálního sportovního lékaře brzy po poranění, aby dohlížel na intenzivní a strukturovaný program cvičení. Pro snížení bolesti lze zpočátku použít jiné léčby, jako jsou praktické terapie. Fyzioterapeut bude působit jako kouč prostřednictvím rehabilitace, obvykle stanovením cílů pro zotavení a poskytnutím zpětné vazby o pokroku.
Odhadovaný časový rámec pro nechirurgické zotavení je 3–6 měsíců a závisí na rozsahu původního poranění, již existující kondici a odhodlání k rehabilitačním a sportovním cílům. Někteří nemusí být s výsledkem nechirurgického řešení spokojeni a mohou se pro operaci rozhodnout později.[Citace je zapotřebí ]
Chirurgická operace
Operace rekonstrukce ACL zahrnuje nahrazení roztrženého ACL „štěpem“, což je šlacha odebraná z jiného zdroje. Štěpy mohou být odebrány z patelární šlachy, šlachy podkolenní šlachy, šlachy čtyřhlavého svalu od osoby podstupující zákrok ("autograft ") nebo mrtvola ("aloštěp "). Štěp slouží jako lešení, na kterém vyroste nová vazivová tkáň."[1]
Operace se provádí pomocí artroskop nebo malá kamera vložená do kolena, s dalšími malými řezy kolem kolena pro vložení chirurgických nástrojů. Tato metoda je méně invazivní a je prokázáno, že vede k menší bolesti při operaci, kratší době v nemocnici a rychlejšímu zotavení než při „otevřené“ operaci (při které se provádí dlouhý řez v přední části kolena a kloub se otevírá a exponované).[1]
Načasování rekonstrukce ACL bylo kontroverzní, přičemž některé studie vykazovaly horší výsledky, když se chirurgický zákrok provádí bezprostředně po poranění, a jiné nevykazovaly žádný rozdíl ve výsledcích, když se chirurgický zákrok provádí okamžitě, ve srovnání se zpožděním chirurgického zákroku.[41][42] Americká akademie ortopedických chirurgů uvedla, že existují mírné důkazy na podporu pokynu, že k rekonstrukci ACL by mělo dojít do pěti měsíců po poranění, aby se zlepšila funkce člověka a chránilo koleno před dalším zraněním; je však třeba provést další studie, aby se určil nejlepší čas pro operaci a aby se lépe porozumělo vlivu načasování na klinické výsledky.[43]
U mladých sportovců, kteří podstoupili časnou chirurgickou rekonstrukci, je větší pravděpodobnost návratu na předchozí úroveň atletických schopností ve srovnání s těmi, kteří podstoupili opožděný chirurgický zákrok nebo neoperativní léčbu. Je také méně pravděpodobné, že u nich dojde k nestabilitě kolena, pokud podstoupí včasnou operaci.[44][45]Ve Spojených státech existuje více než 100 000 operací rekonstrukce ACL ročně. Více než 95% rekonstrukcí ACL se provádí v ambulantní nastavení. Nejběžnější postupy prováděné během rekonstrukce ACL jsou částečné meniskektomie a chondroplastika.[46]
Rehabilitace
Cílem rehabilitace po poranění ACL je obnovit sílu a pohyb kolena. Pokud jedinec s úrazem ACL podstoupí operaci, rehabilitační proces se nejprve zaměří na pomalé zvyšování rozsahu pohybu kloubu, poté na posílení okolních svalů, aby chránil nové vazy a stabilizoval koleno. Nakonec je zahájen funkční trénink specifický pro činnosti vyžadované pro určité sporty. Může trvat šest nebo více měsíců, než se sportovec po operaci může vrátit ke sportu, protože je nezbytné znovu získat rovnováhu a kontrolu nad kolenem, aby se zabránilo druhému zranění.[6]
Prognóza
Prognóza poranění ACL je obecně dobrá, u mnoha lidí se funkce zraněné nohy obnoví během několika měsíců.[6] Zranění ACL bývalo zranění soutěžících sportovců na konci kariéry; v posledních letech však chirurgická rekonstrukce ACL následovaná fyzikální terapií umožnila mnoha sportovcům vrátit se na úroveň výkonu před úrazem.[47]
Dlouhodobé komplikace poranění ACL zahrnují časný nástup artritidy kolena a / nebo přetržení vazu. Faktory, které zvyšují riziko artritidy, zahrnují závažnost počátečního poranění, poranění dalších struktur v koleni a úroveň aktivity po léčbě.[9] Neopravování slz na ACL může někdy způsobit poškození chrupavky uvnitř kolena, protože s roztrženým ACL je tibiální a stehenní kost pravděpodobnější o sebe.[1]
Mladé atletky bohužel mají značné riziko, že po jejich uzdravení znovu roztrhnou štěp ACL nebo roztrhnou ACL na druhém koleni. Toto riziko bylo zaznamenáno jako téměř 1 ze 4 mladých sportovců.[48] Proto by sportovci měli být před návratem ke sportu vyšetřeni na jakýkoli neuromuskulární deficit (tj. Slabost větší v jedné noze než v jiné noze nebo nesprávná forma přistání).[16]
Epidemiologie
Ve Spojených státech je každý rok asi 200 000 slz ACL. Slzy ACL se nově vyskytují asi u 69 na 100 000 ročně, přičemž míra u mužů je 82 na 100 000 a žen u 59 na 100 000.[49] Při rozdělení podle věku a pohlaví měly ženy ve věku 14–18 let nejvyšší míru úrazu, 227,6 na 100 000. Muži ve věku od 19 do 24 let měli nejvyšší míru úrazu, 241 na 100 000.[Citace je zapotřebí ]
Sportovní
Míra opakovaného roztržení mezi vysokoškolskými sportovci byla nejvyšší u mužských fotbalistů s 15 na 10 000, následovaných ženskými gymnastkami s 8 na 10 000 a ženskými fotbalistkami s 5,2 na 10 000.[50]
Sportovci na střední škole mají ve srovnání s nešporty zvýšené riziko slz ACL. Mezi středoškoláky v USA je sportem s největším rizikem slz ACL fotbal, následovaný basketbalem a lakrosem. V americkém ženském basketbalu a fotbalu zažijete nejvíce slz ACL než všechny ostatní sporty.[51] Nejrizikovějším sportem pro středoškoláky v USA byl basketbal, následovaný lakrosem a fotbalem.[52] V basketbalu je u žen 5-8krát větší pravděpodobnost, že u nich dojde k slzám ACL, než u mužů.[51]
Reference
- ^ A b C d E F G h i j k l m n Ó p q r s t u proti w X „Přední zkřížený vaz (ACL) Zranění-OrthoInfo - AAOS“. orthoinfo.aaos.org. Březen 2014. Archivováno z původního dne 5. července 2017. Citováno 30. června 2017.
- ^ A b C d „Zranění ACL: Vyžaduje chirurgický zákrok? -OrthoInfo - AAOS“. orthoinfo.aaos.org. Září 2009. Archivováno z původního dne 22. června 2017. Citováno 30. června 2017.
- ^ A b Hewett TE, Ford KR, Myer GD (březen 2006). „Poranění předního zkříženého vazu u atletek: Část 2, metaanalýza neuromuskulárních intervencí zaměřených na prevenci úrazů“. American Journal of Sports Medicine. 34 (3): 490–8. doi:10.1177/0363546505282619. PMID 16382007. S2CID 25395274.
- ^ A b Sugimoto D, Myer GD, Foss KD, Hewett TE (březen 2015). „Specifické cvičební účinky preventivního neuromuskulárního tréninkového zásahu na snížení rizika poranění předního zkříženého vazu u mladých žen: metaanalýza a analýza podskupin“. British Journal of Sports Medicine. 49 (5): 282–9. doi:10.1136 / bjsports-2014-093461. PMID 25452612.
- ^ A b Prodromos CC, Han Y, Rogowski J, Joyce B, Shi K (prosinec 2007). „Metaanalýza výskytu slz předního zkříženého vazu jako funkce pohlaví, sportu a režimu redukce poranění kolene“. Artroskopie. 23 (12): 1320–1325.e6. doi:10.1016 / j.arthro.2007.07.003. PMID 18063176.
- ^ A b C d E F „Zranění ACL: Vyžaduje chirurgický zákrok? - OrthoInfo - AAOS“. Citováno 2018-03-22.
- ^ Montalvo AM, Schneider DK, Yut L, Webster KE, Beynnon B, Kocher MS, Myer GD (srpen 2019). ""Jaké je moje riziko zranění ACL při sportu? "Systematický přehled s metaanalýzou". British Journal of Sports Medicine. 53 (16): 1003–1012. doi:10.1136 / bjsports-2016-096274. PMC 6561829. PMID 29514822.
- ^ Monk AP, Davies LJ, Hopewell S, Harris K, Beard DJ, Price AJ (duben 2016). „Chirurgické versus konzervativní intervence při léčbě poranění předního zkříženého vazu“. Cochrane Database of Systematic Reviews. 4: CD011166. doi:10.1002 / 14651858.CD011166.pub2. PMC 6464826. PMID 27039329.
- ^ A b C „Zranění ACL - příznaky a příčiny“. Klinika Mayo. Citováno 2018-03-22.
- ^ Dedinsky R, Baker L, Imbus S, Bowman M, Murray L (únor 2017). „Cvičení, která usnadňují optimální aktivaci hamstringů a čtyřhlavého svalu, aby pomohla snížit riziko úrazu u zdravých žen: Systematický přehled literatury“. International Journal of Sports Physical Therapy. 12 (1): 3–15. PMC 5294945. PMID 28217412.
- ^ „Zranění ACL - příznaky a příčiny“. Klinika Mayo. Citováno 2019-11-15.
- ^ A b C Faryniarz DA, Bhargava M, Lajam C, Attia ET, Hannafin JA (2006). "Kvantifikace estrogenových receptorů a vazba relaxinu v lidských předních zkřížených vazech fibroblastech". In Vitro buněčná a vývojová biologie. Zvíře. 42 (7): 176–81. doi:10.1290/0512089.1. JSTOR 4295693. PMID 16948498. S2CID 2473817.
- ^ Hootman JM, Dick R, Agel J (duben – červen 2007). „Epidemiologie kolegiálních úrazů pro 15 sportů: shrnutí a doporučení pro iniciativy prevence úrazů“. Journal of Athletic Training. 42 (2): 311–9. PMC 1941297. PMID 17710181.
- ^ Wojtys EM, Huston LJ, Schock HJ, Boylan JP, Ashton-Miller JA (květen 2003). „Genderové rozdíly ve svalové ochraně kolena v torzi u sportovců srovnatelných s velikostí“. The Journal of Bone and Joint Surgery. Americký svazek. 85 (5): 782–9. doi:10.2106/00004623-200305000-00002. PMID 12728025. S2CID 42096840.
- ^ Samuelson K, Balk EM, Sevetson EL, Fleming BC (10. října 2017). „Omezené důkazy naznačují ochrannou souvislost mezi užíváním antikoncepčních tablet orálně a úrazy předního zkříženého vazu u žen: Systematický přehled“. Sportovní zdraví. 9 (6): 498–510. doi:10.1177/1941738117734164. PMC 5665118. PMID 29016234.
- ^ A b Hewett TE, Myer GD, Ford KR, Heidt RS, Colosimo AJ, McLean SG a kol. (Duben 2005). „Biomechanická opatření neuromuskulární kontroly a valgusového zatížení kolena předpovídají riziko poranění předního zkříženého vazu u atletek: prospektivní studie“. American Journal of Sports Medicine. 33 (4): 492–501. doi:10.1177/0363546504269591. PMID 15722287. S2CID 31261104.
- ^ A b C d Hewett TE, Ford KR, Hoogenboom BJ, Myer GD (prosinec 2010). „Porozumění a prevence úrazů acl: současné biomechanické a epidemiologické úvahy - aktualizace 2010“. North American Journal of Sports Physical Therapy. 5 (4): 234–51. PMC 3096145. PMID 21655382.
- ^ Pappas E, Carpes FP (leden 2012). "Kinematická asymetrie dolních končetin u atletů a atletek provádějících úlohy skokového přistání". Journal of Science and Medicine in Sport. 15 (1): 87–92. doi:10.1016 / j.jsams.2011.07.008. PMID 21925949.
- ^ A b Emery CA, Roy TO, Whittaker JL, Nettel-Aguirre A, van Mechelen W (červenec 2015). „Neuromuskulární tréninkové strategie prevence úrazů ve sportu mládeže: systematický přehled a metaanalýza“. British Journal of Sports Medicine. 49 (13): 865–70. doi:10.1136 / bjsports-2015-094639. PMID 26084526. S2CID 5953765.
- ^ Dragoo JL, Castillo TN, Braun HJ, Ridley BA, Kennedy AC, Golish SR (říjen 2011). „Perspektivní korelace mezi koncentrací relaxinu v séru a slzami předního zkříženého vazu mezi elitními vysokoškolskými atletkami“. American Journal of Sports Medicine. 39 (10): 2175–80. doi:10.1177/0363546511413378. PMID 21737831. S2CID 11088632.
- ^ McLean SG, Huang X, van den Bogert AJ (říjen 2005). „Souvislost mezi polohou dolních končetin při kontaktu a vrcholovým momentem valgusu během odvrácení: důsledky pro poranění ACL“. Klinická biomechanika. 20 (8): 863–70. doi:10.1016 / j.clinbiomech.2005.05.007. PMID 16005555.
- ^ Griffin L (2008). „Rizikové a genderové faktory pro bezkontaktní poranění předního zkříženého vazu“. Přední zkřížený vaz: rekonstrukce a základní věda. Saunders / Elsevier. str. 18–27. ISBN 978-1-4160-3834-4.
- ^ Slauterbeck JR, Hickox JR, Beynnon B, Hardy DM (říjen 2006). „Biologie předního zkříženého vazu a její vztah k úrazovým silám“. Ortopedické kliniky Severní Ameriky. 37 (4): 585–91. doi:10.1016 / j.ocl.2006.09.001. PMID 17141016.
- ^ Biondino CR (listopad 1999). „Poranění předního zkříženého vazu u atletek“. Connecticutská medicína. 63 (11): 657–60. PMID 10589146.
- ^ „Pivot Shift Test - Ortopedické vyšetření kolene - WEB FYZICKÉ TERAPIE“. WEB FYZICKÉ TERAPIE. Citováno 2018-03-22.
- ^ „Test přední zásuvky - ortopedické vyšetření kolene - WEB FYZICKÉ TERAPIE“. WEB FYZICKÉ TERAPIE. Citováno 2018-03-22.
- ^ "Lachmanův test". Fyziopedie. Citováno 2018-03-22.
- ^ van Eck CF, van den Bekerom MP, Fu FH, Poolman RW, Kerkhoffs GM (srpen 2013). „Metody diagnostiky akutního prasknutí předního zkříženého vazu: metaanalýza fyzikálních vyšetření s anestezií i bez ní“. Chirurgie kolen, sportovní traumatologie, artroskopie. 21 (8): 1895–903. doi:10.1007 / s00167-012-2250-9. PMID 23085822. S2CID 25181956.
- ^ MRI pro poranění předního zkříženého vazu na eMedicína
- ^ A b Rohman EM, Macalena JA (červen 2016). „Posouzení předního zkříženého vazu pomocí artrometrie a zobrazování stresu“. Aktuální recenze v Muskuloskeletal Medicine. 9 (2): 130–8. doi:10.1007 / s12178-016-9331-1. PMC 4896874. PMID 26984335.
- ^ Robert, H .; Nouveau, S .; Gageot, S .; Gagnière, B. (květen 2009). „Nový kolenní artrometr, GNRB: zkušenosti s úplnými a částečnými slzami ACL“. Ortopedie a traumatologie, chirurgie a výzkum: OTSR. 95 (3): 171–176. doi:10.1016 / j.otsr.2009.03.009. ISSN 1877-0568. PMID 19423416.
- ^ Ryu, Seung Min; Na, Ho Dong; Shon, Oog Jin (01.06.2018). „Diagnostické nástroje pro akutní poranění předního zkříženého vazu: GNRB, Lachmanův test a Telos“. Chirurgie kolene a související výzkum. 30 (2): 121–127. doi:10,5792 / ksrr.17.014. ISSN 2234-0726. PMC 5990229. PMID 29554717.
- ^ O'Donoghue DH (říjen 1950). "Chirurgická léčba čerstvých poranění hlavních vazů kolena". The Journal of Bone and Joint Surgery. Americký svazek. 32 A. (4): 721–38. doi:10.2106/00004623-195032040-00001. PMID 14784482.
- ^ Ardern CL, Ekås GR, Grindem H, Moksnes H, Anderson AF, Chotel F a kol. (Duben 2018). „Prohlášení o shodě Mezinárodního olympijského výboru z roku 2018 o prevenci, diagnostice a léčbě poranění pedálního předního zkříženého vazu (ACL)“. British Journal of Sports Medicine. 52 (7): 422–438. doi:10.1136 / bjsports-2018-099060. PMC 5867447. PMID 29478021.
- ^ Lang PJ, Sugimoto D, Micheli LJ (červen 2017). „Prevence, léčba a rehabilitace poranění předního zkříženého vazu u dětí“. Open Access Journal of Sports Medicine. 8: 133–141. doi:10.2147 / OAJSM.S133940. PMC 5476725. PMID 28652828.
- ^ Dekker TJ, Godin JA, Dale KM, Garrett WE, Taylor DC, Riboh JC (červen 2017). "Návrat ke sportu po pediatrické rekonstrukci předního zkříženého vazu a její vliv na následné poranění předního zkříženého vazu". The Journal of Bone and Joint Surgery. Americký svazek. 99 (11): 897–904. doi:10.2106 / JBJS.16.00758. PMID 28590374. S2CID 46577033.
- ^ Boden BP, Sheehan FT, Torg JS, Hewett TE (září 2010). „Nekontaktní poranění předního zkříženého vazu: mechanismy a rizikové faktory“. The Journal of the American Academy of Orthopedic Surgeons. 18 (9): 520–7. doi:10.5435/00124635-201009000-00003. PMC 3625971. PMID 20810933.
- ^ Myer GD, Sugimoto D, Thomas S, Hewett TE (leden 2013). „Vliv věku na účinnost neuromuskulárního tréninku ke snížení poranění předního zkříženého vazu u atletek: metaanalýza“. American Journal of Sports Medicine. 41 (1): 203–15. doi:10.1177/0363546512460637. PMC 4160039. PMID 23048042.
- ^ Filbay SR, Grindem H (únor 2019). „Doporučení založená na důkazech pro řízení ruptury předního zkříženého vazu (ACL)“. Osvědčené postupy a výzkum. Klinická revmatologie. 33 (1): 33–47. doi:10.1016 / j.berh.2019.01.018. PMC 6723618. PMID 31431274.
- ^ Ihara H, Kawano T (2017). „Vliv věku na schopnost hojení akutních slz předního zkříženého vazu na základě hodnocení pomocí magnetické rezonance“. Journal of Computer Assisted Tomography. 41 (2): 206–211. doi:10.1097 / RCT.0000000000000515. PMC 5359784. PMID 28045756.
- ^ Järvelä T, Moisala AS, Sihvonen R, Järvelä S, Kannus P, Järvinen M (únor 2008). „Rekonstrukce předního zkříženého vazu s dvojitým svazkem pomocí hamstringových autotransplantátů a bioabsorbovatelné fixace interferenčního šroubu: prospektivní, randomizovaná, klinická studie s 2letými výsledky“. American Journal of Sports Medicine. 36 (2): 290–7. doi:10.1177/0363546507308360. PMID 17940145. S2CID 25213872.
- ^ Bottoni CR, Liddell TR, Trainor TJ, Freccero DM, Lindell KK (duben 2008). „Pooperační rozsah pohybu po rekonstrukci předního zkříženého vazu pomocí hamstringů autotransplantátu: prospektivní, randomizovaná klinická studie časných versus opožděných rekonstrukcí“. American Journal of Sports Medicine. 36 (4): 656–62. doi:10.1177/0363546507312164. PMID 18212347. S2CID 36355558.
- ^ „OrthoGuidelines“. Citováno 23. března 2018.
- ^ Ramski DE, Kanj WW, Franklin CC, Baldwin KD, Ganley TJ (listopad 2014). „Slzy předního zkříženého vazu u dětí a dospívajících: metaanalýza neoperativní versus operativní léčby“. American Journal of Sports Medicine. 42 (11): 2769–76. doi:10.1177/0363546513510889. PMID 24305648. S2CID 1313316.
- ^ Dunn KL, Lam KC, Valovich McLeod TC (květen 2016). „Včasná operativní versus opožděná nebo neoperativní léčba poranění předního zkříženého vazu u dětských pacientů“. Journal of Athletic Training. 51 (5): 425–7. doi:10.4085/1062-6050.51.5.11. PMC 5013703. PMID 27244126.
- ^ Mall NA, Chalmers PN, Moric M, Tanaka MJ, Cole BJ, Bach BR, Paletta GA (říjen 2014). "Incidence a trendy rekonstrukce předního zkříženého vazu ve Spojených státech". American Journal of Sports Medicine. 42 (10): 2363–70. doi:10.1177/0363546514542796. PMID 25086064. S2CID 24764031.
- ^ „Poranění předního zkříženého vazu“. Citováno 23. března 2018.
- ^ Paterno MV, Schmitt LC, Ford KR, Rauh MJ, Myer GD, Huang B, Hewett TE (říjen 2010). „Biomechanická opatření během přistání a posturální stabilita předpovídají poranění druhého předního zkříženého vazu po rekonstrukci předního zkříženého vazu a návratu ke sportu“. American Journal of Sports Medicine. 38 (10): 1968–78. doi:10.1177/0363546510376053. PMC 4920967. PMID 20702858.
- ^ Sanders TL, Maradit Kremers H, Bryan AJ, Larson DR, Dahm DL, Levy BA a kol. (Červen 2016). „Incidence slz a rekonstrukce předního zkříženého vazu: 21letá populační studie“. American Journal of Sports Medicine. 44 (6): 1502–7. doi:10.1177/0363546516629944. PMID 26920430. S2CID 36050753.
- ^ Gans I, Retzky JS, Jones LC, Tanaka MJ (červen 2018). „Epidemiologie opakovaných poranění předního zkříženého vazu ve sportu National Collegiate Athletic Association Sports: The Survey Surveillance Program, 2004–2014“. Ortopedický žurnál sportovní medicíny. 6 (6): 2325967118777823. doi:10.1177/2325967118777823. PMC 6024527. PMID 29977938.
- ^ A b Irsko ML, Gaudette M, Crook S (květen 1997). „Zranění ACL u atletky“. Journal of Sport Rehabilitation. 6 (2): 97–110. doi:10.1123 / jsr.6.2.97.
- ^ Gornitzky AL, Lott A, Yellin JL, Fabricant PD, Lawrence JT, Ganley TJ (říjen 2016). „Specifické roční riziko a výskyt slz předního zkříženého vazu u sportovců středních škol: Systematický přehled a metaanalýza“. American Journal of Sports Medicine. 44 (10): 2716–2723. doi:10.1177/0363546515617742. PMID 26657853. S2CID 23050724.
externí odkazy
| Klasifikace | |
|---|---|
| Externí zdroje |
