Kostní scintigrafie - Bone scintigraphy
| Kostní scintigrafie | |
|---|---|
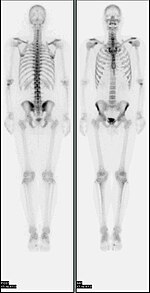 Skenování kostí celého těla nukleární medicínou. Skenování kostí celého těla nukleární medicíny se obecně používá při hodnocení různých patologických stavů souvisejících s kostmi, jako jsou bolesti kostí, zlomeniny stresu, nezhoubné kostní léze, infekce kostí nebo šíření rakoviny do kostí. | |
| ICD-9-CM | 92.14 |
| Kód OPS-301 | 3-705 |
| MedlinePlus | 003833 |
A kostní sken nebo kostní scintigrafie /sɪnˈtɪɡrəFi/ je nukleární medicína zobrazovací technika kosti. Může pomoci diagnostikovat řadu stavů kostí, včetně rakovina kosti nebo metastáza, umístění kosti zánět a zlomeniny (to nemusí být viditelné v tradičním Rentgenové snímky ) a kostní infekce (osteomyelitida).[1]
Nukleární medicína poskytuje funkční zobrazování a umožňuje vizualizaci kostní metabolismus nebo přestavba kostí, které většina ostatních zobrazovacích technik (například rentgen počítačová tomografie, CT) nemůže.[2][3] Kost scintigrafie soutěží s pozitronová emisní tomografie (PET) pro zobrazování abnormálního metabolismu v kostech, ale je podstatně levnější.[4] Scintigrafie kostí má vyšší citlivost ale nižší specificita než CT nebo MRI pro diagnostiku zlomeniny skafoidů následující negativní prostá rentgenografie.[5]
Dějiny

Některá z prvních zkoumání kosterního metabolismu byla provedena autorem George de Hevesy ve třicátých letech 20. století pomocí fosfor-32 a tím Charles Pecher ve 40. letech 20. století.[6][7]
V padesátých a šedesátých letech byl zkoumán vápník-45, ale jako emitor beta ukázalo se obtížné si představit Zobrazování pozitron a zářiče gama jako fluor-18 a izotopy stroncia s přímočaré skenery bylo užitečnější.[8][9] Použití technecium-99m (99mTc) označené fosfáty, difosfonáty nebo podobné prostředky, jako v moderní technice, byly poprvé navrženy v roce 1971.[10][11]
Zásada
Nejčastější radiofarmaka pro kostní scintigrafii je 99mTc s methylendifosfonát (MDP).[12] Mezi další kostní radiofarmaka patří 99mTc s HDP, HMDP a DPD.[13][14] MDP adsorbce na krystalický hydroxyapatit minerál z kostí.[15] Mineralizace nastává v osteoblasty, představující místa růstu kostí, kde se MDP (a další difosfáty) „váží na krystaly hydroxyapatitu v poměru k místnímu průtoku krve a osteoblastický aktivita, a proto jsou markery kostního obratu a kostní perfuze “.[16][17]
Čím aktivnější je kostní obrat, tím více radioaktivního materiálu bude vidět. Nějaký nádory, zlomeniny a infekce se projeví jako oblasti se zvýšenou absorpcí.[18]
Technika
U typické techniky skenování kostí se pacientovi injekčně podá injekce (obvykle do žíly v paži nebo ruce, příležitostně do nohy) až 740MBq z technecium-99m-MDP a poté skenovat pomocí gama kamera, který zachycuje rovinné přední a zadní nebo počítačová tomografie s emisemi jednoho fotonu (SPECT).[19][14] Za účelem zobrazení malých lézí může být upřednostňována technika zobrazování SPECT před planární scintigrafií.[20]
V jednofázovém protokolu (samotné zobrazení skeletu), který primárně zvýrazní osteoblasty, se snímky obvykle získávají 2–5 hodin po injekci (po čtyřech hodinách bude 50–60% aktivity fixováno na kosti).[19][14][21] Dvoufázový nebo třífázový protokol využívá další skenování v různých bodech po injekci k získání dalších diagnostických informací. Dynamická (tj. Více získaných snímků) studie bezprostředně po zachycení injekce prokrvení informace.[21][22] Obraz druhé fáze „krevního obrazu“, který následuje po perfuzi (je-li prováděn třífázovou technikou), může pomoci diagnostikovat zánětlivé stavy nebo problémy s přívodem krve.[23]
Typický efektivní dávka získané během kostního skenování je 6,3 milisieverty (mSv).[24]
Osoba podstupující kostní sken na lebce
Pacient podstupující skenování kostí SPECT.
Zobrazování kostí z PET
Ačkoli kostní scintigrafie obecně odkazuje na gama kamerové snímkování 99mTc radiofarmaka, zobrazování s pozitronová emisní tomografie (PET) skenery jsou také možné pomocí fluor-18 Fluorid sodný ([18F] NaF).
Pro kvantitativní Měření, 99mTc-MDP má oproti [18F] NaF. Renální clearance MDP není ovlivněna průtokem moči a lze předpokládat zjednodušenou analýzu dat ustálený stav podmínky. Má zanedbatelnou absorpci stopovače červené krvinky, proto není nutná korekce poměru plazmy k plné krvi na rozdíl od [18F] NaF. Mezi nevýhody však patří vyšší rychlost vazby na bílkoviny (od 25% bezprostředně po injekci do 70% po 12 hodinách, což vede k měření volně dostupného MDP v průběhu času) a méně difuzovatelnost kvůli vyšší molekulární váha než [18F] NaF, což vede ke snížení kapilární propustnost.[25]
Existuje několik výhod techniky PET, které jsou společné pro zobrazování PET obecně, včetně vylepšených prostorové rozlišení a rozvinutější útlum korekční techniky. Zkušenosti pacientů se zlepšují, protože zobrazování lze zahájit mnohem rychleji po injekci radiofarmaka (30-45 minut, ve srovnání s 2-3 hodinami pro MDP / HDP).[26][27] [18F] NaF PET je brzděn vysokou poptávkou po skenerech a omezenou dostupností stopovače.[28][29]
Reference
- ^ Bahk, Yong-Whee (2000). Kombinovaná scintigrafická a rentgenová diagnostika onemocnění kostí a kloubů (2. vyd.). Berlín, Heidelberg: Springer. p. 3. ISBN 9783662041062.
- ^ Ćwikła, Jarosław B. (2013). „Nové zobrazovací techniky v reumatologii: MRI, scintigrafie a PET“. Polský radiologický časopis. 78 (3): 48–56. doi:10.12659 / PJR.889138. PMC 3789933. PMID 24115960.
- ^ Livieratos, Lefteris (2012). "Základní principy zobrazování SPECT a PET". In Fogelman, Ignac; Gnanasegaran, Gopinath; van der Wall, Hans (eds.). Radionuklidové a hybridní zobrazování kostí. Berlín: Springer. p. 345. doi:10.1007/978-3-642-02400-9_12. ISBN 978-3-642-02399-6.
- ^ O’Sullivan, Gerard J (2015). „Zobrazování kostních metastáz: aktualizace“. World Journal of Radiology. 7 (8): 202–11. doi:10,4329 / wjr.v7.i8.202. PMC 4553252. PMID 26339464.
- ^ Mallee, WH; Wang, J; Poolman, RW; Kloen, P; Maas, M; de Vet, HC; Doornberg, JN (5. června 2015). „Počítačová tomografie versus zobrazování magnetickou rezonancí versus kostní scintigrafie pro klinicky podezřelé zlomeniny scaphoidů u pacientů s negativními prostými rentgenovými snímky“. Cochrane Database of Systematic Reviews (6): CD010023. doi:10.1002 / 14651858.CD010023.pub2. PMC 6464799. PMID 26045406.
- ^ Pecher, Charles (1941). "Biologické výzkumy s radioaktivním vápníkem a stroncium". Sborník Společnosti pro experimentální biologii a medicínu. 46 (1): 86–91. doi:10.3181/00379727-46-11899. ISSN 0037-9727. S2CID 88173163.
- ^ Carlson, Sten (8. července 2009). „Pohled na historii nukleární medicíny“. Acta Oncologica. 34 (8): 1095–1102. doi:10.3109/02841869509127236. PMID 8608034.
- ^ Bridges, R.L .; Wiley, C. R .; Christian, J. C .; Strohm, A. P. (11. května 2007). „Úvod do kostní scintigrafie Na18F: základní principy, pokročilé koncepty zobrazování a příklady případů“. Journal of Nuclear Medicine Technology. 35 (2): 64–76. doi:10,2967 / jnmt.106.032870. PMID 17496010.
- ^ Fleming, William H .; McIlraith, James D .; Richard King, kapitán E. (říjen 1961). "Skenování kostních lézí pomocí Stroncia 85". Radiologie. 77 (4): 635–636. doi:10.1148/77.4.635. PMID 13893538.
- ^ Subramanian, G .; McAfee, J. G. (duben 1971). "Nový komplex 99mTc pro zobrazení koster". Radiologie. 99 (1): 192–196. doi:10.1148/99.1.192. PMID 5548678.
- ^ Fogelman, I (2013). „Kostní sken - historické aspekty“. Kostní skenování v klinické praxi. Londýn: Springer. s. 1–6. doi:10.1007/978-1-4471-1407-9_1. ISBN 978-1-4471-1409-3.
- ^ Biersack, Hans-Jürgen; Freeman, Leonard M .; Zuckier, Lionel S .; Grünwald, Frank (2007). Klinická nukleární medicína. Berlín: Springer. p. 243. ISBN 9783540280255.
- ^ Weissman, Barbara N (2009). Zobrazování artritidy a metabolických onemocnění kostí. Elsevier Health Sciences. p. 17. ISBN 978-0-323-04177-5.
- ^ A b C Van den Wyngaert, T .; Strobel, K .; Kampen, W. U .; Kuwert, T .; van der Bruggen, W .; Mohan, H. K .; Gnanasegaran, G .; Delgado-Bolton, R .; Weber, W. A .; Beheshti, M .; Langsteger, W .; Giammarile, F .; Mottaghy, F. M .; Paycha, F. (4. června 2016). „Praktické pokyny EANM pro scintigrafii kostí“. Evropský žurnál nukleární medicíny a molekulárního zobrazování. 43 (9): 1723–1738. doi:10.1007 / s00259-016-3415-4. PMC 4932135. PMID 27262701.
- ^ Chopra, A (2004). "99mTc-methyl difosfonát ". Databáze agentů pro molekulární zobrazování a kontrast. Národní centrum pro biotechnologické informace (USA). PMID 20641923.
- ^ Brenner, Arnold I .; Koshy, červen; Morey, Jose; Lin, Cheryl; DiPoce, Jason (leden 2012). "Kostní sken". Semináře z nukleární medicíny. 42 (1): 11–26. doi:10.1053 / j.semnuclmed.2011.07.005. PMID 22117809.
- ^ Wong, K. K .; Piert, M. (12. března 2013). „Dynamické zobrazování kostí s 99mTc-značenými difosfonáty a 18F-NaF: mechanismy a aplikace“. Journal of Nuclear Medicine. 54 (4): 590–599. doi:10,2967 / jnumed.112.114298. PMID 23482667.
- ^ Verberne, SJ; Raijmakers, PG; Temmerman, OP (5. října 2016). „Přesnost zobrazovacích technik při hodnocení periprostetické infekce kyčle: systematický přehled a metaanalýza“. The Journal of Bone and Joint Surgery. Americký svazek. 98 (19): 1638–1645. doi:10.2106 / jbjs.15.00898. PMID 27707850. Archivovány od originál dne 16. prosince 2016. Citováno 20. listopadu 2016.
- ^ A b „Postup pro scintigrafii kostí“ (PDF). Společnost nukleární medicíny. 20. června 2003.
- ^ Kane, Tom; Kulshrestha, Randeep; Notghi, Alp; Elias, Mark (2013). „Clinical Utility (Applications) of SPECT / CT“. Ve Wyn Jones, David; Hogg, Peter; Seeram, Euclid (eds.). Praktický SPECT / CT v nukleární medicíně. Londýn: Springer. p. 197. ISBN 9781447147039.
- ^ A b „Klinické pokyny pro scintigrafii kostí“ (PDF). BNMS. 2014. Citováno 19. února 2017.[trvalý mrtvý odkaz ]
- ^ Weissman, Barbara N. (2009). Zobrazování artritidy a metabolického onemocnění kostí. Philadelphia, PA: Mosby / Elsevier. p.18. ISBN 9780323041775.
- ^ Schauwecker, D S (leden 1992). "Scintigrafická diagnóza osteomyelitidy". American Journal of Roentgenology. 158 (1): 9–18. doi:10.2214 / ajr.158.1.1727365. PMID 1727365.
- ^ Mettler, Fred A .; Huda, Walter; Yoshizumi, Terry T .; Mahesh, Mahadevappa (červenec 2008). „Efektivní dávky v radiologii a diagnostické nukleární medicíně: katalog“. Radiologie. 248 (1): 254–263. doi:10,1148 / radiol.2481071451. PMID 18566177.
- ^ Moore, A. E.B .; Blake, G. M .; Fogelman, I. (2008-02-20). „Kvantitativní měření remodelace kostí pomocí skenů kostí 99mTc-methylendifosfonátu a odběru krve“. Journal of Nuclear Medicine. 49 (3): 375–382. doi:10,2967 / jnumed.107.048595. ISSN 0161-5505. PMID 18287266.
- ^ Segall, G .; Delbeke, D .; Stabin, M. G .; Even-Sapir, E .; Fair, J .; Sajdak, R .; Smith, G. T. (4. listopadu 2010). „Praktická směrnice SNM pro skenování kostních PET / CT sodíku 18F-fluor 1,0“. Journal of Nuclear Medicine. 51 (11): 1813–1820. doi:10,2967 / jnumed.110.082263. PMID 21051652.
- ^ Beheshti, M .; Mottaghy, F. M .; Payche, F .; Behrendt, F. F. F .; Van den Wyngaert, T .; Fogelman, I .; Strobel, K .; Celli, M .; Fanti, S .; Giammarile, F .; Krause, B .; Langsteger, W. (23. července 2015). „18F-NaF PET / CT: Pokyny k postupu EANM pro zobrazování kostí“. Evropský žurnál nukleární medicíny a molekulárního zobrazování. 42 (11): 1767–1777. doi:10.1007 / s00259-015-3138-r. PMID 26201825.
- ^ Langsteger, Werner; Rezaee, Alireza; Pirich, Christian; Beheshti, Mohsen (listopad 2016). „18F-NaF-PET / CT a 99mTc-MDP kostní scintigrafie při detekci kostních metastáz u rakoviny prostaty“. Semináře z nukleární medicíny. 46 (6): 491–501. doi:10.1053 / j.semnuclmed.2016.07.003. PMID 27825429.
- ^ Beheshti, Mohsen (říjen 2018). „18F-fluorid sodný PET / CT a PET / MR zobrazování poruch kostí a kloubů“. PET kliniky. 13 (4): 477–490. doi:10.1016 / j.cpet.2018.05.004. PMID 30219183.
externí odkazy
- „Kostní skeny“. WebMD. Citováno 9. července 2008.