Fakomatóza - Phakomatosis
| Phakomatózy | |
|---|---|
| Ostatní jména | Phakomatosis, PPV, Phacomatosis pigmentovascularis |
| Specialita | Medicína, dermatologie |
| Příznaky | Dermální, oční a nádorové projevy |
| Komplikace | Systémové zapojení |
| Obvyklý nástup | Genetická predispozice vyžadující další výzkum |
| Doba trvání | Celoživotní |
| Příčiny | Genetické příčiny |
| Léčba | Některé výrazy nevyžadují žádnou léčbu, zatímco jiné vyžadují celoživotní sledování nádorů, laserovou terapii nebo odstranění nádorů nebo výrůstků. |
Phakomatózy, nebo phacomatosis pigmentovascularis (PPV),[1] je termín používaný pro skupinu vzácných syndromů[2] zahrnující struktury vznikající z embrya ektoderm. Ty se vyznačují vaskulárními a pigmentovými mateřskými znaménky[1] nebo kožní léze a často postihují více orgánových systémů v těle.[2] Tento termín se používá k popisu „asociace vaskulární névus s rozsáhlým pigmentovým névem “.[3]
Tyto multisystémové poruchy zahrnují ektodermální struktury jako centrální nervový systém, kůže a oči.[4] Léze mají různou závažnost.[5][6] Následně však bylo zjištěno, že mezodermální a endodermální jsou zapojeny i tkáně.
Tato onemocnění často zahrnují poruchu nenádorových kožních buněk,[2] melanocyty, které produkují pigment, který se jeví jako krtci, mateřská znaménka[2] nebo výrůstky[3] na povrchu kůže nebo těsně pod ní,[2] které mohou být drsné, ploché nebo vyvýšené.[2] Tyto kožní výrůstky, včetně skvrny od portského vína, krtci, změna barvy, café au lait skvrny a hyperpigmentace, jsou často složeny z krevních cév[2] které mohou způsobit funkční nebo kosmetické problémy,[2] stejně jako benigní nádory umístěné na povrchu nebo těsně pod kůží.[2]
Tyto fyzické příznaky jsou způsobeny systémovými nádorovými výrůstky oka, mozku, kůže, vnitřních orgánů a kostí.[3] Tendence stavu zapojit více tělesných systémů znamená, že stavy jsou také známé jako oční neurokutánní syndromy,[3] s přibližně polovinou lidí s PPV[1] mají systémové příznaky, často trpí neurologickými, očními nebo svalovými abnormalitami.[1]
Tyto stavy jsou pravidelně přítomny při narození, i když existují případy syndromů, které se objevují později v životě.[3]
Dějiny
Pojem „phakomatosis“ vznikl v roce 1923, kdy nizozemský oftalmolog van der Hoeve,[3] používal výraz „phakoma“ k označení „mateřské skvrny nebo mateřského znaménka“,[3] fyzikální charakteristika společná mnoha potvrzeným případům.[3] Termín „phakomatózy“ byl odvozen od „phakos“,[7] řecký výraz pro mateřské znaménko.[7] Původně použil frázi k popisu dvou nemocí: neurofibromatóza a tuberózní skleróza.[7]
První zdokumentované případy phakomatóz se datují do roku 1910.[3]
Od té doby se stalo spektrem nemocí, přičemž další neurokutánní onemocnění jsou zahrnuta pod zastřešujícím termínem.[7]
V roce 1985 se phakomatózy staly termínem používaným k popisu čtyř typů stavů, odlišených pigmentovanými lézemi spojenými s každým z nich.[3]
Od té doby, co se tento pojem stal uznávaným v lékařském světě, pochází většina hlášení o PPV z Japonska, Mexika a Argentiny.[3] Nejčastěji se vyskytujícím stavem je neurofibromatóza typu IIb (45% případů),[1] následovaná neurofibromatózou typu IIa (30% případů).[1] U zbývajících typů phakomatóz byly hlášeny případy mnohem méně.[3]
Nyní se tento termín používá k označení několika primárních stavů, vše v rámci zastřešujícího „phakomatózy“, včetně:
- Von Recklinghausenův syndrom (neurofibromatóza ) – Typ I. a Typ II
- Bournevilleův syndrom (tuberózní skleróza )
- Sturge-Weberův syndrom (encefalofaciální hemangiomatóza)
- Von Hippel-Lindauův syndrom (hemangiomatóza)
Druhy phakomatóz: příznaky a vlastnosti
Neurofibromatóza typu I (von Recklinghausenova choroba)

Neurofibromatóza typu I je genetická porucha způsobená tím, že postižený jedinec zdědí jednu kopii mutantního genu a jeden normální gen na páru autozomální chromozomy.[8] Výsledkem je mnoho neurofibromů[8] (benigní nádory nervového obalu v periferním nervovém systému),[7] a občas neurilemmomas.[8]
Neurofibromy jsou často asymptomatické, pokud nevyvíjejí tlak na oblasti těla, jako jsou nervové kořeny míchy.[8] Tyto nádory mohou znetvořit vzhled postižených oblastí, stejně jako hyperpigmentace kůže, která je v tomto stavu běžná.[8]
Mezi nenádorové vlastnosti neurofibromatózy typu I patří skvrny kavárna-au-lait, pihový záhyb,[7] Iris Lisch uzliny a optický gliom v oku a kostní displasie.[7]
Méně časté komplikace zahrnují epilepsii a poruchy učení,[8] se studiemi, které zjistily, že alespoň polovina dětí s neurofibromatózou typu I trpí poruchami učení, mnoho z nich porucha pozornosti.[7] Ve vzácných případech byla neurofibromatóza typu I spojována se syndromem neuroendokrinního adenomu,[8] a přispěl k časné úmrtnosti v důsledku maligních nádorů a vaskulárních onemocnění.[7]
Neurofibromatóza typu II
Neurofibromatóza typu II je charakterizována bilaterálními vestibulárními schwannomy,[7] s postiženými jedinci také často zažívají schwannomy jiných hlavových nervů, kořenů míšních nervů a periferních nervů. Tyto schwannomy se mohou vyskytovat v kůži a vypadat jako zahušťující skvrna s růstem vlasů. Syndrom může také způsobit nádory v nervovém systému, jako je meningiomy, ependymomy, gliomy, a neurofibromy.[7] Na rozdíl od Neurofibromatózy typu I jsou skvrny café-au-lait[7] a kožní léze běžné pro typ I.[8] jsou zřídka vidět u typu II.
Nenádorové projevy mohou zahrnovat šedý zákal a hluchota.[8]
Tuberózní skleróza (Bournevilleův syndrom)
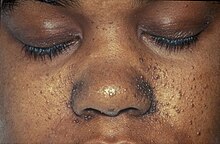
Další větev phakomatózy, tuberózní skleróza je také způsobena autozomálně dominantním znakem,[8] a je charakterizován depigmentovanými krtky ve tvaru listu na kůži, epilepsií, poruchami učení a angiofibromy nebo léze kopulovitého tvaru, které se běžně vyskytují na tvářích, nosu, čele a bradě.[8] Nádory obličeje pravidelně identifikují stav.[8]
Tento stav ovlivňuje více tělesných systémů, včetně mozku, kůže, srdce, očí, ledvin a dalších tkání.[7] Nejčastěji syndrom způsobuje zejména neurologické komplikace epilepsie a záchvaty[8],,[7] potíže s učením[8],,[7] diabetes mellitus a další srdeční a renální komplikace.[8] Příznaky tohoto stavu jsou také zubní vady včetně hyperplastické gingivitidy.[8]
Sturge-Weberův syndrom (encefalotrigeminální angiomatóza)
Sturge-Weberův syndrom je nejčastěji charakterizován červeným nebo růžovým mateřským znamením „portské víno“ a znakem angiom, často umístěné na horní straně obličeje nebo lebce.[8] Tento stav narušuje vývoj krevních cév v těle, což vede ke komplikacím v mozku, kůži a očích od narození. Jedinci se syndromem také často mají mozkovou abnormalitu,[1] leptomeningeální angióm nebo glaukom v oku.[3] Tyto tři fyzické příznaky se mohou vyskytovat v různé míře závažnosti a mnoho jedinců se syndromem nepředstavuje všechny tři komplikace.[3]
Dopad tohoto stavu na mozek závisí na umístění angiomu. Pokud je umístěn na spodní straně, je temenní a čelní laloky mozek může být ovlivněn,[8] navíc k okcipitální lalok mozku, který je běžně postižen.[8] Mezi další komplikace vyplývající z tohoto stavu patří křeče, částečné ochrnutí těla a potíže s učením.[8]
Von Hippel-Lindauův syndrom (hemangiomatóza)
Von Hippel-Lindauův syndrom je nejčastěji identifikován výskytem hemangioblastomy, nádory složené z cévních elementů,[7] zejména v mozeček, sítnice a mícha.[7] Časté jsou také nádory endolymfatického vaku[7] a může vést k hluchotě, jako jsou cysty ledvin, a cysty v pankreatu, játrech a nadvarlete.[7]
Genetické příčiny
O genetických příčinách phakomatóz se vedou určité debaty, přičemž u některých typů je zjištěno, že jsou způsobeny genetickými faktory, a jiné ne[9],.[10]
Studie zjistily, že některé případy phakomatózy jsou způsobeny somatickou mutací v GNA11 nebo Gen GNAQ, který je přítomen pouze v postižených tkáních v těle.[1] Protože tyto mutace se nenacházejí v krvi ani v nepostižených oblastech těla, naznačuje to, že syndromy mohou být způsobeny nezděděnými mutacemi náhodně získanými po početí.[1] U Sturge-Weberova syndromu nebyly objeveny žádné důkazy dědičné příčiny.[9]
Bylo však zjištěno, že některé typy phakomatóz jsou způsobeny genetickými faktory.[9] Klinické studie zjistily, že Von Hippel-Lindauův syndrom je způsoben dominantní zděděnou nebo de novo zárodečnou mutací,[9] se zděděným syndromem familiární rakoviny predisponujícím jednotlivce ke genetickým mutacím v Gen VHL.[9] Ve skutečnosti mělo v klinické studii 80% jedinců s Von Hippel-Lindauovým syndromem postiženého rodiče.[9]
Podobně, zatímco u jedinců s neurofibromatózou typu I byly případy, kdy oba rodiče nebyli ovlivněni, extrémně vzácné, což naznačuje určitou genetickou korelaci,[7] k určení genetických příčin je však zapotřebí dalšího výzkumu.[7] Na rozdíl od typu I výzkum naznačuje korelaci genotyp-fenotyp u jedinců s diagnostikovanou neurofibromatózou typu II,[7] u jedinců s delecemi celých genů, kteří často zaznamenali mírnější projevy stavu.[7]
Další výzkum se provádí ke stanovení genetických nebo jiných příčin zbývajících větví phakomatóz.[10]
Diagnóza
Jelikož phakomatózy jsou vzácné stavy s širokou škálou potenciálních příznaků a komplikací v jejich klinické expresi,[1] diagnóza může být složitá. Většina výzkumů a literatury hodnotí pouze ojedinělé případy[1] pro společné rysy. Diagnózu lze provést při urgentní prezentaci.[11]
Podle studie 15 případů phakomatóz byla diagnóza většinou klinická; Nejběžnější klinickou expresí byl nevus anemicus nebo bledší skvrny na pokožce, které byly přítomny v 50% případů, a bylo také zjištěno, že Café-au-laitské skvrny a depigmentace jsou běžnými rozlišovacími znaky v diagnostice.[1]
Klinická studie zjistila, že přibližně 50% pacientů s fakomatózami má systémové příznaky a že se neurologické stavy vyvinuly v prvních měsících života, pokud vůbec.[2] Různé abnormality přítomné u různých pacientů způsobené fakomatózami je u různých syndromů obtížné určit. Ukázalo se, že nejčastější oční abnormalita je oční melanóza,[2] vrozené oční onemocnění. Nové klinické nálezy se stále objevují v okolních potenciálních abnormalitách[12] v důsledku těchto podmínek.
Léčba
Zatímco většina případů phakomatóz, zejména těch, které nemají systematické komplikace, jsou benigní a nevyžadují žádnou léčbu,[3] v některých případech jednoduše vyžaduje odstranění výsledného krtka, dermální léze nebo vyvýšeného nádoru.[3]
Léčba Von Hippel-Lindauova syndromu je jednoduše chirurgické odstranění,[7] a jedinci s diagnostikovanou VHL vyžadují celoživotní pozorování[7] pro potenciální nádory.
Případy bez systémových komplikací, zejména Sturge-Weberův syndrom, vyžadují pouze léčbu, aby se zabránilo dopadům na tělesný obraz a sebeúctu postižených jedinců,[2] zvláště dané léze mohou růst s růstem těla[2],.[12]
Výzkum Fernández-Guarino et. al. zjistili, že ošetření skvrn portského vína pomocí a pulzní barvivový laser,[2] a ošetření kožních značek / krtků pomocí Lasery s Q-spínáním,[3] může zlepšit kvalitu života jednotlivce.
Klinické studie probíhají, s určitým úspěchem k dnešnímu dni, s cílem objevit spolehlivější přístup k léčbě.[3]
Reference
- ^ A b C d E F G h i j k l "Phacomatosis pigmentovascularis | Informační centrum o genetických a vzácných onemocněních (GARD) - program NCATS". rarediseases.info.nih.gov. Citováno 2020-05-25.
- ^ A b C d E F G h i j k l m n Shields, Carol L .; Shields, Jerry A. (2013), „Phakomatoses“, Sítnice, Elsevier, str. 2170–2183, doi:10.1016 / b978-1-4557-0737-9.00132-6, ISBN 978-1-4557-0737-9
- ^ A b C d E F G h i j k l m n Ó p q r Fernández-Guarino, Montse; Boixeda, Pablo; de las Heras, Elena; Aboin, Sonsoles; García-Millán, Cristina; Olasolo, Pedro Jaén (leden 2008). „Phakomatosis pigmentovascularis: Klinické nálezy u 15 pacientů a přehled literatury“. Journal of the American Academy of Dermatology. 58 (1): 88–93. doi:10.1016 / j.jaad.2007.08.012. PMID 18045734.
- ^ Neau, JP; Godeneche, G; Mathis, S; Guillet, G (2014). „Neurodermatologie“. Příručka klinické neurologie. 121: 1561–94. doi:10.1016 / B978-0-7020-4088-7.00104-8. ISBN 9780702040887. PMID 24365436.
- ^ Arthur Rook; Tony Burns (FRCP.) (2004). Rookova učebnice dermatologie. Wiley-Blackwell. str. 5–. ISBN 978-0-632-06429-8. Citováno 27. října 2010.
- ^ Barbagallo, JS; Kolodzieh, MS; Silverberg, NB; Weinberg, JM (červenec 2002). "Neurokutánní poruchy". Dermatologické kliniky. 20 (3): 547–60, viii. doi:10.1016 / s0733-8635 (02) 00005-0. PMID 12170887.
- ^ A b C d E F G h i j k l m n Ó p q r s t u proti w X y Huson, Susan M .; Korf, Bruce R. (2013), „The Phakomatoses“, Emeryho a Rimoinovy principy a praxe lékařské genetiky, Elsevier, s. 1–45, doi:10.1016 / b978-0-12-383834-6.00128-2, ISBN 978-0-12-383834-6
- ^ A b C d E F G h i j k l m n Ó p q r s t Scully, Crispian (2014), Scullyovy lékařské problémy v zubním lékařství, Elsevier, s. 3–23, doi:10.1016 / b978-0-7020-5401-3.00001-1, ISBN 978-0-7020-5401-3 Chybějící nebo prázdný
| název =(Pomoc);| kapitola =ignorováno (Pomoc) - ^ A b C d E F Perlman, Susan (2018), Neurogenetika, část IIPříručka klinické neurologie, Elsevier, 148, str. 823–826, doi:10.1016 / b978-0-444-64076-5.00053-3, ISBN 978-0-444-64076-5, PMID 29478617 Chybějící nebo prázdný
| název =(Pomoc);| kapitola =ignorováno (Pomoc) - ^ A b Ruiz-Maldonado, Ramón; Tamayo, Lourdes; Laterza, Amelia M .; Brawn, Gabriela; Lopez, Arturo (listopad 1987). „Phacomatosis Pigmentovascularis: Nový syndrom? Zpráva o čtyřech případech“. Dětská dermatologie. 4 (3): 189–196. doi:10.1111 / j.1525-1470.1987.tb00777.x. ISSN 0736-8046. PMID 3422849. S2CID 898239.
- ^ Özpolat, Hasan Tahsin; Baran, Bulent; Akyuz, Filiz (září 2020). „Kožní léze naznačují příčinu akutního gastrointestinálního krvácení: neurofibromatóza typu 1“. Lancet. 396 (10255): e52. doi:10.1016 / s0140-6736 (20) 31909-7. ISSN 0140-6736. PMID 32979981. S2CID 221883681.
- ^ A b Iyer, Ramesh S. (29. září 2015). Pediatrické zobrazování: základy. Chapman, Teresa, 1972-. Philadelphie. ISBN 978-1-4963-2956-1. OCLC 938870724.
externí odkazy
| Klasifikace |
|---|
- OMIM je online katalog lidských genů a genetických poruch
