Parodontální vlákno - Periodontal fiber
| Parodontální vaz | |
|---|---|
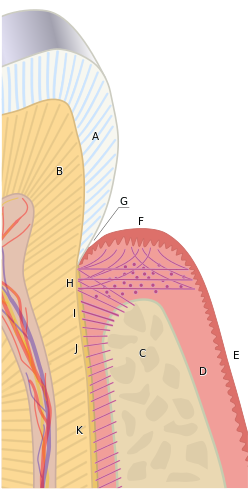 Tkáně parodontu se spojují a tvoří aktivní, dynamickou skupinu tkání. The alveolární kost (C) je z velké části obklopen subepitelem pojivová tkáň gingivy, která je zase pokryta různými charakteristickými gingiválními epitely. The cement překrytí kořene zubu je připevněno k sousednímu kortikálnímu povrchu alveolární kosti alveolárním hřebenem (Já), horizontální (J) a šikmé (K) vlákna parodontálního vazu. | |
| Detaily | |
| Předchůdce | zubní folikul |
| Identifikátory | |
| latinský | fibra periodontalis |
| Zkratka (y) | PDL |
| Pletivo | D010513 |
| FMA | 56665 |
| Anatomická terminologie | |
The periodontální vaz, běžně zkráceně jako PDL, je skupina specializovaných pojivová tkáň vlákna, která v podstatě připojují a zub do alveolární kost ve kterém to sedí.[1] Vloží se do kořenového cementu na jedné straně a na alveolární kosti na druhé straně.
Struktura
PDL se skládá z hlavních vláken, volné pojivové tkáně, blastových a klastových buněk, oxytalanových vláken a Cell Rest of Malassez.[2]
Alveolodentální vaz
Hlavní hlavní skupinou vláken je alveolodentální vaz, který se skládá z pěti podskupin vláken: alveolární hřeben, horizontální, šikmý, apikální a interradikulární na vícečetných zubech. Hlavní vlákna jiná než alveolodentální vaz jsoutransseptální vlákna.
Všechna tato vlákna pomáhají zubu odolat přirozeně podstatnému kompresní síly, ke kterým dochází během žvýkání a zůstanou zanořeni v kosti. Konce hlavních vláken, které jsou uvnitř buď cementu nebo alveolární kosti, jsou považovány za Sharpeyova vlákna.
- Alveolární hřebenová vlákna (Já) probíhají od cervikální části kořene k hřebenu alveolární kosti
- Horizontální vlákna (J) připojte se k cementu apikálnímu k vláknům alveolárního hřebenu a probíhejte kolmo od kořene zubu k alveolární kosti.
- Šikmá vlákna (K.) jsou nejpočetnější vlákna v parodontálním vazu, probíhající od cementu v šikmém směru k zavedení do kosti koronálně. Tato vlákna odolávají vertikálním a rušivým silám
- Nacházejí se apikální vlákna vyzařující z cementu kolem vrcholu kořene ke kosti, tvořící základnu hrdla nebo alveolu.
- Interradikulární vlákna se nacházejí pouze mezi kořeny vícečetných zubů, jako jsou premoláry a stoličky. Rozkládají se od radikulárního cementu po interradikulární alveolární kost.
Transseptální vlákna
Transseptální vlákna (H) se rozprostírají interproximálně přes hřeben alveolární kosti a jsou zalité v cementu sousedních zubů; tvoří mezizubní vaz. Tato vlákna udržují všechny zuby zarovnané. Tato vlákna lze považovat za patřící do gingivální tkáně, protože nemají kostní připevnění.[3]
Uvolněná pojivová tkáň
Volná pojivová tkáň obsahuje vlákna, extracelulární matrix, buňky, nervy a krevní cévy. Extracelulární oddíl se skládá ze svazků kolagenových vláken typu 1, 3 a 5 uložených v mezibuněčné látce. Kolagenová vlákna PDL jsou kategorizována podle jejich orientace a umístění podél zubu. Buňky zahrnují fibroblasty, obranné buňky a nediferencované mezenchymální buňky.
Cell Rest of Malassez
Tyto skupiny epiteliálních buněk se nacházejí ve zralém PDL po rozpadu obalu Hertwigova epiteliálního kořene během tvorby kořene. [2] Tvoří plexus, který obklopuje zub. Zbytky buněk Malassezu se mohou během zánětu množit, což může v pozdějším životě vést k tvorbě radikulární cysty.
Oxytalanová vlákna
Oxytalanová vlákna jsou pro PDL jedinečná a mají pružnou povahu. Vloží se do cementu a běží ve 2 směrech; rovnoběžně s povrchem kořene a šikmo k povrchu kořene. Předpokládá se, že tato funkce udržuje průchodnost krevních cév během okluzního zatížení. K určení funkce oxytalanových vláken je zapotřebí dalšího výzkumu.[4]
Složení
Odhaduje se, že látka PDL je 70% vody, což se předpokládá, že má významný vliv na schopnost zubu odolat namáhání zátěží. Úplnost a vitalita PDL jsou nezbytné pro fungování zubu.
PDL se pohybuje v šířce od 0,15 do 0,38 mm, přičemž jeho nejtenčí část je umístěna ve střední třetině kořene. [5] Šířka se s věkem postupně zmenšuje.
PDL je součástí parodontu, který zajišťuje připojení zubů k okolní alveolární kosti pomocí cementu.
PDL se na rentgenových snímcích jeví jako periodontální prostor 0,4 až 1,5 mm, radiolucentní oblast mezi rentgenkontrastní lamina dura vlastní alveolární kosti a rentgenkontrastním cementem.
Rozvoj
Buňky PDL jsou jednou z mnoha buněk pocházejících ze zubního folikulu, k čemuž dochází po dokončení tvorby korunky a zahájení vývoje kořenů. Tyto buňky remodelují zubní folikul a vytvoří PDL.[5] Tvorba PDL začne na křižovatce cementoenamelem a bude pokračovat v apikálním směru. .[6]
Funkce
Funkce PDL jsou podpůrné, smyslové, výživné a předělávací.[7]
Podpěra, podpora
PDL je součástí parodontu, který zajišťuje připojení zubů k okolní alveolární kosti pomocí cementu. PDL vlákna také poskytují roli při přenosu zátěže mezi zuby a alveolární kostí. (Vlákna PDL absorbují a přenášejí síly mezi zuby a alveolární kostí. Působí jako účinná podpora během žvýkací funkce.)[8]
Smyslové
PDL je silně inervován; zahrnuje mechanorecepci, nocicepci a reflexy. V pdl jsou přítomny parodontální mechanoreceptory. Budou přenášet informace o stimulovaném zubu, směru a amplitudě sil.[9]
Výživný
Udržuje vitalitu okolních buněk. (PDL je silně anastomován). Existují 3 hlavní zdroje krevních cév, kterými jsou apikální cévy, perforující cévy a gingivální cévy. Apikální cévy pocházejí z cév, které zásobují buničinu. Děrovací cévy pocházejí z lamina dura a cévy perforují stěnu hrdla (cribriformová deska). Gingivální cévy jsou odvozeny z gingivální tkáně. Vnější vrstvy přívodu krve v PDL mohou pomoci při mechanickém zavěšení a podpoře zubu, zatímco vnitřní vrstvy krevních cév dodávají okolní tkáně PDL.[10]
Přestavování
V periodontálním vazu jsou progenitorové buňky, které se mohou diferencovat na osteoblasty pro fyziologické udržování alveolární kosti a nejpravděpodobněji také pro její opravu.
Klinický význam
Zranění
- Když jsou na zub umístěny traumatické síly okluze, PDL se rozšíří a vezme další síly. Tak brzy okluzní trauma lze na rentgenových snímcích prohlížet jako rozšíření prostoru parodontálního vazu. Je také možné zesílení lamina dura v reakci. Klinicky je okluzní trauma zaznamenána pozdním projevem zvýšené pohyblivosti zubu a případně přítomností patologické migrace zubu.[5]
- Může dojít k poškození PDL zubní ankylóza do čelist, což způsobí, že zub ztratí schopnost nepřetržité erupce. Zubní trauma, jako subluxace, může způsobit roztržení PDL a bolest během funkce (stravování).[11]
- Buňky PDL plného zubu jsou vystaveny riziku vysušení a vysušení, pokud jsou ponechány v suchu. Mokré skladování v izotonické kapalině, i když je lepším způsobem než suché skladování, může zachovat vitalitu PDL v závislosti na médiu, ale ne na dobu neurčitou. To vše může vést ke ztrátě vitality PDL a v závislosti na délce skladování to může ovlivnit úspěch následné opětovné výsadby.[12]
Choroba
- Zbytky epitelu Malassezu mohou být cystické, obvykle tvoří nediagnostické, radiolucentní apikální léze, které lze vidět na rentgenových snímcích. K tomu dochází v důsledku chronického periapikálního zánětu po výskytu pulpitidy a musí být chirurgicky odstraněn.[5]
- PDL také podléhá drastickým změnám s chronickým parodontálním onemocněním, které zahrnuje hlubší struktury parodontu s parodontitidou. Vlákna PDL se dezorganizují a jejich připevnění buď k vlastní alveolární kosti nebo k cementu prostřednictvím Sharpeyových vláken se ztratí kvůli resorpci těchto dvou tvrdých zubních tkání.[5]
- Patologicky poškozený nebo nemocný PDL může mít za následek opožděné hojení alveolární objímky v případech, kdy je nakonec odstraněn nemocný zub.[13]
Viz také
Reference
- ^ Herbert F. Wolf; Klaus H. Rateitschak (2005). Parodontologie. Thieme. str. 12–. ISBN 978-0-86577-902-0. Citováno 21. června 2011.
- ^ Max A. Listgarten, University of Pennsylvania a Temple University, Jedná se o odlišné složení kolagenů, které dávají různé funkce a schopnosti ECM. V PDL je směs silných a tenkých vláken. Je důležité si uvědomit, že ve skutečnosti vlákna nejsou tak definována jako tato klasifikace.http://www.dental.pitt.edu/informatics/periohistology/en/gu0404.htm
- ^ Ten Cate's Oral Histolog, Nanci, Elsevier, 2013, strana 274
- ^ Síť vláken oxytalan v parodontu a její možné mechanické funkce Archivy orální biologie, svazek 57, číslo 8, strany 1003-1011 Hardus Strydom, Jaap C. Maltha, Anne M. Kuijpers-Jagtman, Johannes W. Von den Hoff Nápověda
- ^ A b C d Yao S, Pan F, Prpic V, Wise GE. Diferenciace kmenových buněk v zubním folikulu. J Dent Res. 2008; 87: 767-771.
- ^ De Jong T, Bakker AD, Everts V, Smit TH. Složitá anatomie parodontálního vazu a jeho vývoj: Lekce pro regeneraci parodontu. J Periodont Res. 2017; 00: 1–10
- ^ Max A. Listgarten, University of Pennsylvania a Temple University v http://www.dental.pitt.edu/informatics/periohistology/en/gu0401.htm
- ^ McCormack SW, Witzel U, Watson PJ, Fagan MJ, Gröning F. Biomechanická funkce parodontálních vazivových vláken v ortodontickém pohybu zubů. Agarwal S, ed. PLOS ONE. 2014; 9 (7): e102387. doi: 10,1371 / journal.pone.0102387.
- ^ Trulsson, M. (2006). Senzoricko-motorická funkce lidských parodontálních mechanoreceptorů *. Journal of Oral Rehabilitation, 33 (4), 262-273. doi: 10.1111 / j.1365-2842.2006.01629.x
- ^ Anatomický institut, Univerzita veterinárního lékařství Hannover, Bischofsholer Damm 15, D-30173 Hannover, Německo
- ^ Zadik Y (prosinec 2008). „Algoritmus řízení první pomoci při zubním traumatu pro zdravotníky a mrtvoly“. Dent Traumatol. 24 (6): 698–701. doi:10.1111 / j.1600-9657.2008.00649.x. PMID 19021668.
- ^ Layug, M. L .; Barrett, E. J .; Kenny, D. J. (květen 1998). "Prozatímní uložení vytrvalých stálých zubů". Journal (Canadian Dental Association). 64 (5): 357–363, 365–369. ISSN 0709-8936. PMID 9648418.
- ^ Kim, Jung-Hoon; Koo, Ki-Tae; Capetillo, Joseph; Kim, Jung-Ju; Yoo, Jung-Min; Ben Amara, Heithem; Park, Jung-Chul; Schwarz, Frank; Wikesjö, Ulf ME (červen 2017). „Periodontální a endodontická patologie zpomaluje hojení extrakčních jamek u psího modelu“. Journal of Periodontal & Implant Science. 47 (3): 143–153. doi:10.5051 / jpis.2017.47.3.143. ISSN 2093-2278. PMC 5494309. PMID 28680710.
externí odkazy
- Max A. Listgarten, University of Pennsylvania a Temple University v http://www.dental.pitt.edu/informatics/periohistology/en/gu0401.htm
- Struktura periodontálních tkání ve zdraví a nemoci, Nanci a Bosshardt, Parodontologie 2000, Sv. 40, 2006, 11–28 v https://web.archive.org/web/20131109221718/http://www.nancicalcifiedtissuegroup.com/documents/Nanci%202006.pdf
