Porovnání metod kontroly porodnosti - Comparison of birth control methods
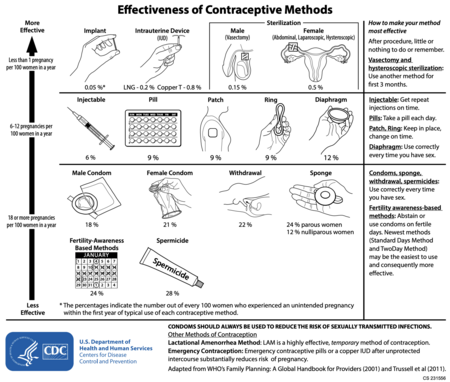
Existuje mnoho různých metod antikoncepce, které se liší v požadavcích na uživatele, vedlejších účincích a účinnosti. Je také důležité si uvědomit, že ne každý typ antikoncepce je pro každého uživatele ideální. Zde jsou uvedeny různé typy bariérových metod, spermicidy nebo koitus interruptus který musí být použit při každém pohlavním styku nebo před ním. Okamžitá antikoncepce, stejně jako fyzické bariéry, zahrnuje membrány, čepice, antikoncepční houba, a ženské kondomy může být umístěno několik hodin před zahájením pohlavního styku (všimněte si, že při použití ženského kondomu musí být penis při zahájení pohlavního styku veden na místo). Ženský kondom by měl být odstraněn ihned po pohlavním styku a před vstáváním.[1] Některé další metody ženské bariéry musí zůstat na místě několik hodin po sexu. V závislosti na použité formě spermicidu mohou být aplikovány několik minut až hodinu před zahájením pohlavního styku. Navíc by měl být mužský kondom aplikován, když je penis vztyčený, aby byl správně aplikován před pohlavním stykem.
Po zavedení nitroděložního tělíska (nitroděložního tělíska), ženské nebo mužské sterilizace nebo hormonálního implantátu je po počátečním zákroku uživatele vyžadováno velmi málo; před pohlavním stykem není třeba nic zavádět, aby se zabránilo těhotenství.[2] Intrauterinní metody vyžadují návštěvu kliniky kvůli instalaci a odstranění nebo výměně (je-li to požadováno) pouze jednou za několik let (5-12), v závislosti na zařízení. To umožňuje uživateli, aby se po odstranění nitroděložního tělíska mohla pokusit otěhotnět, pokud si to přejí. Naopak, sterilizace je jednorázová, trvalá procedura. Po ověření úspěchu operace (u vasektomie) se od uživatelů obvykle nevyžaduje žádná další akce.
Implantáty poskytují účinnou kontrolu porodnosti po dobu tří let bez jakéhokoli zásahu uživatele mezi vložením a vyjmutím implantátu. Zavedení a vyjmutí implantátu vyžaduje menší chirurgický zákrok. Perorální antikoncepce vyžaduje každý den nějakou akci. Jiné hormonální metody vyžadují méně časté působení - týdně u náplasti, dvakrát měsíčně u vaginálního kroužku, měsíčně u kombinované injekční antikoncepce a každých dvanáct týdnů po MPA výstřely. Metody založené na povědomí o plodnosti vyžadují každý den určité kroky ke sledování a zaznamenávání známek plodnosti. The laktační metoda amenorey (LAM) vyžaduje kojení nejméně každé čtyři až šest hodin.
Závislost uživatele
Různé metody vyžadují různé úrovně pečlivosti ze strany uživatelů. Říká se, že jsou metody, které nemají co dělat nebo si pamatují, nebo které vyžadují návštěvu kliniky méně než jednou za rok nezávislý na uživateli, zapomenutelný nebo nejvyšší úroveň metody.[1] Do této kategorie spadají nitroděložní metody, implantáty a sterilizace.[1] U metod, které nejsou závislé na uživateli, je skutečná a dokonalá míra selhání velmi podobná.
Mnoho hormonálních metod kontroly porodnosti a LAM vyžaduje střední úroveň ohleduplnosti. U mnoha hormonálních metod musí být návštěvy kliniky prováděny každé tři měsíce až rok, aby se obnovil předpis. Pilulka musí být užívána každý den, náplast musí být znovu aplikována každý týden nebo musí být prsten vyměňován měsíčně. Injekce jsou nutné každých 12 týdnů. Pravidla pro LAM musí být dodržována každý den. LAM i hormonální metody poskytují sníženou úroveň ochrany před otěhotněním, pokud jsou občas nesprávně použity (zřídka trvá mezi kojením, pozdní pilulkou nebo injekcí déle než 4–6 hodin nebo zapomene včas vyměnit náplast nebo kroužek). Skutečné míry selhání u LAM a hormonálních metod jsou o něco vyšší než míry selhání při dokonalém použití.
U jiných metod je vyžadována vyšší úroveň zapojení uživatelů.[2] Při každém pohlavním styku je nutné použít bariérovou metodu, přerušení pohlavního styku a spermicidy. Metody založené na povědomí o plodnosti mohou vyžadovat každodenní sledování menstruačního cyklu. Skutečná míra selhání u těchto metod může být mnohem vyšší než míra selhání při dokonalém použití.[3]
Vedlejší efekty
Různé formy antikoncepce mají různé potenciální vedlejší účinky. Ne všichni, nebo dokonce většina uživatelů, zaznamenají vedlejší účinky metody.
Čím méně účinná je metoda, tím větší je riziko nežádoucích účinků spojených s těhotenstvím.
Minimální nebo žádné další vedlejší účinky jsou možné u přerušení koitů, na základě povědomí o plodnosti a LAM. Některé formy pravidelné abstinence podporují vyšetření děložního čípku; vložení prstů do pochvy k provedení tohoto vyšetření může způsobit změny ve vaginálním prostředí. Dodržování pravidel pro LAM může oddálit první poporodní menstruaci ženy nad rámec toho, co by se dalo očekávat od různých postupů kojení.
Bariérové metody mají riziko alergické reakce. Uživatelé citliví na latex mohou používat bariéry vyrobené z méně alergenních materiálů - například polyurethanové kondomy nebo silikonové membrány. Bariérové metody se také často kombinují se spermicidy, které mají možné vedlejší účinky podráždění pohlavních orgánů, vaginální infekce a infekce močových cest.
Obecně se má za to, že sterilizační postupy mají nízké riziko nežádoucích účinků, i když některé osoby a organizace nesouhlasí.[4][5] Sterilizace žen je významnější operací než vasektomie a má větší rizika; v průmyslových zemích je úmrtnost 4 na 100 000 tubálních ligací oproti 0,1 na 100 000 vasektomií.[6]
Po zavedení nitroděložního tělíska mohou uživatelé v prvních 3–6 měsících u Mireny pociťovat nepravidelná období, u ParaGard někdy silnější období a horší menstruační křeče. Míra pokračování je však u nitroděložních tělísek mnohem vyšší ve srovnání s metodami bez dlouhodobého působení.[7] Pozitivní charakteristikou nitroděložních tělísek je, že plodnost a schopnost otěhotnět se rychle vrátí, jakmile je nitroděložní tělísko odstraněno.[8]
Vzhledem ke své systémové povaze mají hormonální metody největší počet možných vedlejších účinků.[9]
Prevence pohlavně přenosných chorob
mužský a ženské kondomy poskytují významnou ochranu proti pohlavně přenosné nemoci (STD), pokud se používají důsledně a správně. Poskytují také určitou ochranu proti rakovina děložního hrdla.[10][11] Kondomy se často doporučují jako doplněk k účinnějším metodám kontroly porodnosti (např IUD ) v situacích, kdy je také požadována ochrana STD.[12]
Jiné bariérové metody, jako např membrána může poskytovat omezenou ochranu před infekcemi v horních pohlavních cestách. Jiné metody poskytují malou nebo žádnou ochranu před pohlavně přenosnými chorobami.
Výpočet efektivity
Míry poruch lze vypočítat buď Pearl index nebo a metoda života tabulky. Míra „dokonalého použití“ je situace, kdy jsou důsledně dodržována jakákoli pravidla metody a (je-li to relevantní) je metoda použita při každém pohlavním styku.
Skutečná míra selhání je vyšší než míra dokonalého použití z různých důvodů:
- chyby na straně těch, kteří poskytují pokyny, jak tuto metodu používat
- chyby na straně uživatelů metody
- vědomé nedodržování metody uživatelem.
- poskytovatelé pojištění někdy znemožňují přístup k lékům (např. vyžadují měsíční náplň na předpis)[13]
Například někomu, kdo užívá orální formy hormonální antikoncepce, může poskytovatel zdravotní péče poskytnout nesprávné informace o frekvenci příjmu nebo z nějakého důvodu pilulku jeden nebo několik dní neužít nebo nechodit včas do lékárny obnovte předpis, nebo by lékárna nebyla ochotná poskytnout dostatek pilulek na pokrytí delší nepřítomnosti.
Účinnost
Následující tabulka barevně kóduje typické použití a perfektní použití poruchovost, kde se míra selhání měří jako očekávaný počet těhotenství za rok na ženu pomocí metody:
Modrý pod 1% nižší riziko Zelená až do 5% Žlutá nad 10% oranžový až 20% Červené přes 20% vyšší riziko Šedá žádná data údaje nejsou k dispozici
Například míra selhání 20% znamená, že 20 ze 100 žen otěhotní během prvního roku užívání. Mějte na paměti, že míra může jít nad 100%, pokud všechny ženy v průměru otěhotní do méně než jednoho roku. V degenerovaném případě okamžitého otěhotnění všech žen by byla míra nekonečná.
V je vyžadována akce uživatele sloupec, položky, které jsou nezávislý na uživateli (vyžadují akci jednou za rok nebo méně) mají také modré pozadí.
Některé metody mohou být použity současně pro vyšší míru účinnosti. Například při použití kondomů se spermicidy by odhadovaná míra selhání dokonalého použití byla srovnatelná s mírou selhání dokonalého použití implantátu.[1] Matematické kombinování sazeb k odhadu účinnosti kombinovaných metod však může být nepřesné, protože účinnost každé metody není nutně nezávislá, s výjimkou dokonalého případu.[14]
Pokud je známá metoda nebo existuje podezření, že byla neúčinná, například zlomení kondomu, nouzová antikoncepce (ECP) lze užívat až 72 až 120 hodin po pohlavní styk. Nouzová antikoncepce by měla být užívána krátce před pohlavním stykem nebo co nejdříve po něm, protože její účinnost klesá s rostoucím zpožděním. Ačkoli je ECP považováno za nouzové opatření, může být levonorgestrel ECP užívaný krátce před sexem použit jako primární metoda pro ženy, které mají sex jen několikrát ročně a chtějí hormonální metodu, ale nechtějí užívat hormony pořád.[15] Míra selhání opakovaného nebo pravidelného používání LNG ECP je podobná jako u těch, kteří používají bariérovou metodu.[16]
Tato tabulka uvádí seznam míra těhotenství během prvního roku používání.
| Metoda kontroly porodnosti | Značka / běžný název | Míra selhání typického použití (%) | Perfektní míra selhání (%) | Typ | Implementace | Je nutná akce uživatele | Počáteční náklady | Náklady (za rok) |
|---|---|---|---|---|---|---|---|---|
| Antikoncepční implantát | Implanon / Nexplanon,[17] Jadelle,[18] implantát | 0.05 (1 z 2000) | 0.05 | Progestogen | Subdermální implantát | 3-5 let | $0 - $ | $0 - $ |
| Vazektomie[17] | mužská sterilizace | 0.15 (1 z 666) | 0.1 | Sterilizace | Chirurgický zásah | Jednou | $0 - $ | $0 - $ |
| Kombinovaná injekce[19] | Lunelle, Cyclofem | 0.2 (1 z 500) | 0.2 | Estrogen + progestogen | Injekce | Měsíční | $0 - $ | $0 - $ |
| IUD s progestogenem[17] | Mirena, Skyla, Liletta | 0.2 (1 z 500) | 0.2 | Intrauterin a progestogen | Nitroděložní | 3-7 let | $0 - $ | $0 - $ |
| Essure[20] | ženská sterilizace | 0.26 (1 z 384) | 0.26 | Sterilizace | Chirurgický zásah | Jednou | $0 - $ | $0 - $ |
| Tubální ligace[17] | ženská sterilizace | 0.5 (1 z 200) | 0.5 | Sterilizace | Chirurgický zásah | Jednou | $0 - $ | $0 - $ |
| IUD s mědí[17] | Paragard „Měď T, cívka | 0.8 (1 ze 125) | 0.6 | Intrauterinní a měď | Nitroděložní | 3 až 12 let | $0 - $ | $0 - $ |
| Forschungsgruppe NFP symptomotermální metoda, výukové lekce + aplikace[17][21] | Sensiplan od Arbeitsgruppe NFP (Malteser Německo gGmbh) | 1.8 (1 z 55) | 0.4 | Behaviorální | Výukové lekce, pozorování, mapování a hodnocení kombinace symptomů plodnosti | Tři výukové lekce + denní aplikace | $0 - $ | $0 - $ |
| LAM pouze na 6 měsíců; nelze použít, pokud se menstruace obnoví[22][poznámka 1] | ekologické kojení | 2 (1 z 50) | 0.5 | Behaviorální | Kojení | Každých pár hodin | $0 - $ | $0 - $ |
| 2002[23] krční čepice a spermicid (ukončeno v roce 2008) používá nulliparous[24][poznámka 2][Poznámka 3] | Lea's Shield | 5 (1 z 20) | žádná data | Bariéra + spermicid | Vaginální zavedení | Každý pohlavní styk | $0 - $ | $0 - $ |
| MPA výstřel[17] | Depo Provera, výstřel | 6 (1 ze 17) | 0.2 | Progestogen | Injekce | 12 týdnů | $0 - $ | $0 - $ |
| Testosteron injekce pro muže (neschváleno, experimentální metoda)[25] | Testosteron Undecanoate | 6.1 (1 z 16) | 1.1 | Testosteron | Intramuskulární injekce | Každé 4 týdny | $0 - $ | $0 - $ |
| 1999 krční čepice a spermicid (nahrazeno druhou generací v roce 2003)[26] | FemCap | 7.6[ověření se nezdařilo ] (odhad) (1 ze 13) | žádná data | Bariéra a spermicid | Vaginální zavedení | Každý pohlavní styk | $0 - $ | $0 - $ |
| Antikoncepční náplast[17] | Ortho Evra, nášivka | 9 (1 z 12) | 0.3 | Estrogen a progestogen | Transdermální náplast | Týdně | $0 - $ | $0 - $ |
| Kombinovaná perorální antikoncepční pilulka[17] | pilulka | 9 (1 z 11)[27] | 0.3 | Estrogen a progestogen + placebo[28] | Perorální léky | Denně | $0 - $ | $0 - $ |
| Ethinylestradiol / etonogestrel vaginální kroužek[17] | NuvaRing, prsten | 9 (1 z 11) | 0.3 | Estrogen a progestogen | Vaginální zavedení | Na místě 3 týdny / 1 týden přestávka | $0 - $ | $0 - $ |
| Progestogen pouze pilulka[17] | POP, minipilulka | 9[27] | 0.3 | Progestogen[28] | Perorální léky | Denně | $0 - $ | $0 - $ |
| Ormeloxifen[29] | Saheli, Centron | 9 | 2 | SERM | Perorální léky | Týdně | $0 - $ | $0 - $ |
| Nouzová antikoncepční pilulka | Plán B One-Step® | žádná data | žádná data | Levonorgestrel | Perorální léky | Každý pohlavní styk | $0 - $ | $0 - $ |
| Metoda standardních dnů[17] | CycleBeads, iCycleBeads | 12 (1 z 8,3) | 5 | Behaviorální | Počítám dny od menstruace | Denně | $0 - $ | $0 - $ |
| Membrána a spermicid[17] | 12 (1 ze 6) | 6 | Bariéra a spermicid | Vaginální zavedení | Každý pohlavní styk | $0 - $ | $0 - $ | |
| Plastický antikoncepční houba se spermicidem používaným u nuliparů[17][Poznámka 3] | Dnes houba houba | 12 | 9 | Bariéra a spermicid | Vaginální zavedení | Každý pohlavní styk | $0 - $ | $0 - $ |
| 2002[23] krční čepice a spermicid (ukončeno v roce 2008) použitý parous[24][poznámka 2][poznámka 4] | Lea's Shield | 15 (1 ze 6) | žádná data | Bariéra + spermicid | Vaginální zavedení | Každý pohlavní styk | $0 - $ | $0 - $ |
| 1988 krční čepice a spermicid (ukončeno v roce 2005) používáno společností Nulliparous[Poznámka 3] | Prentif | 16 | 9 | Bariéra + spermicid | Vaginální zavedení | Každý pohlavní styk | $0 - $ | $0 - $ |
| mužský latex kondom[17][27] | Kondom | 18 (1 z 5) | 2 | Bariéra | Umístěný na vztyčený penis | Každý pohlavní styk | $0 - $ | $0 - $ |
| Ženský kondom[17] | 21 (1 ze 4,7) | 5 | Bariéra | Vaginální zavedení | Každý pohlavní styk | $0 - $ | $0 - $ | |
| Coitus interruptus[17] | metoda stažení, vytažení | 22 (1 z 5)[30] | 4 | Behaviorální | Vybrání | Každý pohlavní styk | $0 - $ | $0 - $ |
| Na základě příznaků povědomí o plodnosti např. symptomotermální a kalendářní metody[17][poznámka 5][poznámka 6] | Metoda TwoDay, Billingsova ovulační metoda, Creightonův model | 24 (1 ze 4) | 3–4 | Behaviorální | Pozorování a mapování bazální tělesná teplota, cervikální hlen nebo krční pozice | Po celý den nebo denně[poznámka 7] | ||
| Metody založené na kalendáři[17] | rytmická metoda, metoda Knaus-Ogino, metoda Standard Days | žádná data | 5 | Behaviorální | Kalendář | Denně | $0 - $ | $0 - $ |
| Plastický antikoncepční houba se spermicidem použitým parous[17][poznámka 4] | Dnes houba, houba | 24 (1 ze 4) | 20 | Bariéra a spermicid | Vaginální zavedení | Každý pohlavní styk | $0 - $ | $0 - $ |
| Spermicidní gel, pěna, čípky nebo film[17] | 28 (1 ze 4) | 18 | Spermicid | Vaginální zavedení | Každý pohlavní styk | $0 - $ | $0 - $ | |
| 1988 krční čepice a spermicid (ukončeno v roce 2005) použitý parous[poznámka 4] | Prentif | 32 | 26 | Bariéra + spermicid | Vaginální zavedení | Každý pohlavní styk | $0 - $ | $0 - $ |
| Abstinenční slib[poznámka 8][31][je zapotřebí lepší zdroj ] | 50–57.5 (odhad) (1 ze 2) | žádná data | Behaviorální | Závazek | Jednou | $0 - $ | $0 - $ | |
| Žádný (nechráněný styk)[17] | 85 (6 ze 7) | 85 | Behaviorální | Ukončení antikoncepce | N / A | $0 - $ | $0 | |
| Placebo[32] | 100[poznámka 9] (vše, asi po půl roce) | 100 | Placebo | Perorální léky | Denně | $0 - $ | $0 - $ | |
| Metoda kontroly porodnosti | Značka / běžný název | Míra selhání typického použití (%) | Perfektní míra selhání (%) | Typ | Implementace | Je nutná akce uživatele | Počáteční náklady | Náklady (za rok) |
Poznámky k tabulce
- ^ Míra těhotenství platí, dokud uživatelka nedosáhne šesti měsíců po porodu, nebo dokud se neobnoví menstruace, podle toho, co nastane dříve. Pokud menstruace nastane dříve než šest měsíců po porodu, metoda již není účinná. U uživatelek, u kterých k menstruaci nedojde do šesti měsíců: po šesti měsících po porodu je metoda méně účinná.
- ^ A b Ve studii účinnosti Lea's Shield bylo 84% účastníků rovnoprávných. Míra neupraveného těhotenství v šestiměsíční studii byla 8,7% u uživatelů spermicidů a 12,9% u uživatelů bez spermicidů. Mezi nuliparistkami uživatele Lea's Shield nedošlo k žádnému těhotenství. Za předpokladu, že poměr účinnosti nuliparií k parodujícím uživatelům je stejný pro Lea's Shield jako pro cervikální čepičku Prentif a antikoncepční houbičku Today, byla by neupravená šestiměsíční míra těhotenství 2,2% pro uživatele spermicidů a 2,9% pro ty, kteří užívali zařízení bez spermicidu.
- ^ A b C Nulliparous odkazuje na ty, kteří mají ne po porodu.
- ^ A b C Parous odkazuje na ty, kteří mít po porodu.
- ^ Žádné formální studie nesplňují standardy Antikoncepční technologie pro stanovení typické účinnosti. Typická účinnost zde uvedená je z CDC Národní průzkum růstu rodiny, který seskupil metody založené na symptomech a metody založené na kalendáři. Vidět Plodnost povědomí # Efektivita.
- ^ Termín povědomí o plodnosti je někdy používán zaměnitelně s termínem přirozené plánování rodiny (NFP), ačkoli NFP obvykle odkazuje na používání periodické abstinence v souladu s katolík víry.
- ^ Uživatelé mohou pozorovat jeden ze tří primárních znaků plodnosti. Bazální tělesná teplota (BBT) a krční pozice se kontrolují jednou denně. Cervikální hlen se kontroluje před každým močením a vaginální pocity se pozorují po celý den. Pozorovaný znak nebo znaky se zaznamenávají jednou denně.
- ^ Přísně řečeno, sliby o abstinenci nejsou metodou kontroly porodnosti, protože jejich účelem je zachování panenství nesezdaných dívek, přičemž prevence těhotenství je pouze vedlejším účinkem. To také znamená, že jsou omezeni na dobu před svatbou.
- ^ K tomu, že bylo pozorováno, že placebo bylo významně méně účinné než nechráněný pohlavní styk, může přispět několik faktorů: 1. Studie nebyla reprezentativní, protože zohledňovala pouze ženy s nízkou socioekonomickou úrovní, které spontánně potratily a chtěly těhotenství, 2. placebo může způsobit rozdíly v chování ve srovnání s nechráněným pohlavním stykem: páry by mohly předpokládat, že jsou chráněny, a proto by se méně zdráhaly mít sex a / nebo by měly jinou psychologickou náladu, která zvyšuje plodnost pomocí psychosomatického působení
Odkazy na tabulky
- ^ A b C Hatcher RA, Trussell J, Nelson AL, eds. (2011). Antikoncepční technologie (20. vydání). New York: Žhavé média. ISBN 978-1-59708-004-0.[stránka potřebná ]
- ^ Nůžky KH, Aradhya KW (červenec 2008). Pomáháme ženám porozumět antikoncepční účinnosti (PDF) (Zpráva). Family Health International.
- ^ Trussell J (2007). „Antikoncepční účinnost“. In Hatcher RA, Trussell J, Nelson AL (eds.). Antikoncepční technologie (19. vydání). New York: Žhavé média. ISBN 978-0-9664902-0-6.[stránka potřebná ]
- ^ Bloomquist M (květen 2000). „Přivázání trubiček: Způsobuje tento běžný postup neobvyklé problémy?“. MedicineNet.com. WebMD. Citováno 2006-09-25.
- ^ Hauber KC. „Pokud to funguje, neopravujte to!“. Citováno 2006-09-25.[nespolehlivý lékařský zdroj? ]
- ^ Awsare NS, Krishnan J, Boustead GB, Hanbury DC, McNicholas TA (listopad 2005). "Komplikace vasektomie". Annals of the Royal College of Surgeons of England. 87 (6): 406–10. doi:10.1308 / 003588405X71054. PMC 1964127. PMID 16263006.
- ^ Výbor pro praktické bulletiny - gynekologie, pracovní skupina pro dlouhodobě působící reverzibilní antikoncepci (listopad 2017). „Praktický bulletin č. 186: Dlouhodobě působící reverzibilní antikoncepce: implantáty a nitroděložní tělíska“. porodnictví a gynekologie. 130 (5): e251 – e269. doi:10.1097 / AOG.0000000000002400. ISSN 1873-233X. PMID 29064972.
- ^ "IUD plánovaného rodičovství IUD - Mirena IUD - ParaGard IUD". Citováno 2012-02-26.
- ^ Zaměstnanci, Healthwise. „Výhody a nevýhody hormonální antikoncepce“. Citováno 2010-07-06.
- ^ Vítěz RL, Hughes JP, Feng Q, O'Reilly S, Kiviat NB, Holmes KK, Koutsky LA (červen 2006). „Používání kondomů a riziko infekce genitálním lidským papilomavirem u mladých žen“. The New England Journal of Medicine. 354 (25): 2645–54. doi:10.1056 / NEJMoa053284. PMID 16790697.
- ^ Hogewoning CJ, Bleeker MC, van den Brule AJ, Voorhorst FJ, Snijders PJ, Berkhof J, Westenend PJ, Meijer CJ (prosinec 2003). „Používání kondomů podporuje regresi cervikální intraepiteliální neoplazie a clearance lidského papilomaviru: randomizovaná klinická studie“. International Journal of Cancer. 107 (5): 811–6. doi:10.1002 / ijc.11474. PMID 14566832.
- ^ Cates W, Steiner MJ (březen 2002). „Dvojitá ochrana proti neúmyslnému těhotenství a pohlavně přenosným infekcím: jaký je nejlepší antikoncepční přístup?“. Pohlavně přenosné nemoci. 29 (3): 168–74. doi:10.1097/00007435-200203000-00007. PMID 11875378.
- ^ Trussell J, Wynn LL (leden 2008). „Omezení neúmyslného těhotenství ve Spojených státech“. Antikoncepce. 77 (1): 1–5. doi:10.1016 / j. Antikoncepce.2007.09.001. PMID 18082659.
- ^ Kestelman P, Trussell J (1991). "Účinnost současného používání kondomů a spermicidů". Perspektivy plánování rodiny. 23 (5): 226–7, 232. doi:10.2307/2135759. JSTOR 2135759. PMID 1743276.
- ^ Shelton JD (červenec 2002). „Opakujte nouzovou antikoncepci: čelíme našim obavám“. Antikoncepce. 66 (1): 15–7. doi:10.1016 / S0010-7824 (02) 00313-X. PMID 12169375.
- ^ „Účinnost a vedlejší účinky okamžitého postkoitálního levonorgestrelu opakovaně používaného pro antikoncepci. Rozvojový program OSN / Populační fond OSN / Světová zdravotnická organizace / Zvláštní program Světové banky pro výzkum, vývoj a výzkum v oblasti lidské reprodukce, Pracovní skupina pro postovulační metody nařízení o plodnosti. [email protected] ". Antikoncepce. 61 (5): 303–8. Květen 2000. doi:10.1016 / S0010-7824 (00) 00116-5. PMID 10906500.
- ^ A b C d E F G h i j k l m n Ó str q r s t u proti Trussell J (květen 2011). „Antikoncepční selhání ve Spojených státech“. Antikoncepce. 83 (5): 397–404. doi:10.1016 / j. Antikoncepce.2011.01.021. PMC 3638209. PMID 21477680.
- ^ Sivin I, Campodonico I, Kiriwat O, Holma P, Diaz S, Wan L, Biswas A, Viegas O a kol. (Prosinec 1998). „Výkonnost tyčinky levonorgestrelu a antikoncepčních implantátů Norplant: pětiletá randomizovaná studie“. Lidská reprodukce. 13 (12): 3371–8. doi:10.1093 / humrep / 13.12.3371. PMID 9886517.
- ^ „FDA schvaluje kombinovanou měsíční injekční antikoncepci“. Zpráva o antikoncepci. Antikoncepce online. Červen 2001. Archivovány od originál dne 18. října 2007. Citováno 2008-04-13.
- ^ „Systém Essure - P020014“. United States Food and Drug Administration Centrum pro přístroje a radiologické zdraví. Archivovány od originál dne 04.12.2008.
- ^ Frank-Herrmann P, Heil J, Gnoth C, Toledo E, Baur S, Pyper C, Jenetzky E, Strowitzki T a kol. (Květen 2007). „Účinnost metody založené na povědomí o plodnosti, aby se zabránilo těhotenství ve vztahu k sexuálnímu chování páru během plodného času: prospektivní longitudinální studie“. Lidská reprodukce. 22 (5): 1310–9. doi:10.1093 / humrep / dem003. PMID 17314078.
- ^ Trussell J (2007). „Antikoncepční účinnost“. In Hatcher RA, Trussell J, Nelson AL (eds.). Antikoncepční technologie (19. vydání). New York: Žhavé média. str.773–845. ISBN 978-0-9664902-0-6.
- ^ A b „FDA schvaluje štít Leas“. Zpráva o antikoncepci. 13 (2). 1. června 2002. Archivovány od originál dne 11. prosince 2017. Citováno 10. prosince 2017.
- ^ A b Mauck C, Glover LH, Miller E, Allen S, Archer DF, Blumenthal P, Rosenzweig A, Dominik R a kol. (Červen 1996). „Lea's Shield: studie bezpečnosti a účinnosti nového antikoncepčního prostředku pro vaginální bariéru používaného se spermicidem i bez něj“. Antikoncepce. 53 (6): 329–35. doi:10.1016/0010-7824(96)00081-9. PMID 8773419.
- ^ Gu Y, Liang X, Wu W, Liu M, Song S, Cheng L, Bo L, Xiong C, Wang X, Liu X, Peng L, Yao K (červen 2009). „Multicentrická studie antikoncepční účinnosti injekčního undekanoátu testosteronu u čínských mužů“. The Journal of Clinical Endocrinology and Metabolism. 94 (6): 1910–5. doi:10.1210 / jc.2008-1846. PMID 19293262.
- ^ „Protokol klinického lékaře“. Výrobce FemCap. Archivovány od originál dne 22.01.2009.
- ^ A b C Trussell J (2011). „Antikoncepční účinnost.“ (PDF). In Hatcher RA, Trussell J, Nelson AL, Cates W, Kowal D, Policar M (eds.). Antikoncepční technologie (Twentieth Revised ed.). New York NY: Žhavé média.
- ^ A b vidět Kombinovaná perorální antikoncepční pilulka § Úloha placeba
- ^ Puri V (1988). "Výsledky multicentrické studie Centchromanu". V publikaci Dhwan B. N. a kol. (eds.). Farmakologie pro zdraví v Asii: Sborník asijského kongresu farmakologie, 15. – 19. Ledna 1985, Nové Dillí, Indie. Ahmedabad: Allied Publishers.
Nityanand S (1990). „Klinické hodnocení Centchromanu: nová perorální antikoncepce“. V Puri CP, Van Look PF (eds.). Hormonální antagonisté pro regulaci plodnosti. Bombay: Indická společnost pro studium reprodukce a plodnosti. - ^ Jones RK, Fennell J, Higgins JA, Blanchard K (2009). „Lepší než nic nebo důvtipný postup snižování rizik? Důležitost stažení z trhu“ (PDF). Antikoncepce. 79 (6): 407–10. doi:10.1016 / j. Antikoncepce.2008.12.008. PMID 19442773.
- ^ Corinna H. „Jaká je obvyklá míra účinnosti abstinence?“. Scarleteen.
- ^ Aznar-Ramos R, Ginger-Velázquez J, Lara-Ricalde R, Martinez-Manautou J (prosinec 1969). „Výskyt nežádoucích účinků u antikoncepčního placeba“. American Journal of Obstetrics and Gynecology. 105 (7): 1144–9. doi:10.1016/0002-9378(69)90142-2. PMID 5352596.
Náklady a efektivita nákladů
Plánování rodiny patří mezi nákladově nejefektivnější ze všech zdravotních intervencí.[1] Náklady na antikoncepci zahrnují náklady na metodu (včetně spotřebního materiálu, návštěv kanceláře, školení), náklady na selhání metody (mimoděložní těhotenství, Spontánní potrat, umělé potraty, porody, výdaje na péči o děti) a náklady na vedlejší účinky.[2] Antikoncepce šetří peníze snížením nezamýšlená těhotenství a snížení přenosu sexuálně přenosné infekce. Pro srovnání, v USA se náklady související s metodami liší od nuly po přibližně 1 000 USD za rok nebo více reverzibilní antikoncepce.
Během prvních pěti let je vasektomie srovnatelná z hlediska nákladů s nitroděložním tělem. Vasektomie je mnohem levnější a bezpečnější než tubální ligace.
Vzhledem k tomu, že ekologické kojení a povědomí o plodnosti jsou behaviorální, nestojí nic nebo jen malou částku za teploměr a / nebo trénink. Metody založené na povědomí o plodnosti lze použít po celou dobu reprodukčního života ženy.
Nejdražší možností je nepoužívat antikoncepci. I když v takovém případě neexistují žádné náklady související s metodou, má nejvyšší míru selhání, a tedy nejvyšší náklady související s poruchou. I když vezmeme v úvahu pouze náklady na lékařskou péči týkající se předkoncepční péče a porodu, jakákoli metoda antikoncepce ušetří peníze ve srovnání s použitím žádné metody.
Nejúčinnější a nákladově nejefektivnější metody jsou metody s dlouhodobým účinkem. Tyto metody bohužel často mají značné počáteční náklady, což vyžaduje, aby uživatel zaplatil část těchto nákladů, brání některým v použití efektivnějších metod.[3] Antikoncepce šetří peníze pro systém veřejného zdraví a pojišťovny.[4]
Reference
- ^ Tsui AO, McDonald-Mosley R, Burke AE (2010). „Plánování rodiny a břemeno nechtěných těhotenství“. Epidemiologické recenze. 32 (1): 152–74. doi:10.1093 / epirev / mxq012. PMC 3115338. PMID 20570955.
- ^ Trussell J, Lalla AM, Doan QV, Reyes E, Pinto L, Gricar J (leden 2009). „Nákladová efektivita antikoncepce ve Spojených státech“. Antikoncepce. 79 (1): 5–14. doi:10.1016 / j. Antikoncepce.2008.08.003. PMC 3638200. PMID 19041435.
- ^ Cleland K, Peipert JF, Westhoff C, Spear S, Trussell J (květen 2011). „Plánování rodiny jako preventivní zdravotní služba šetřící náklady“. The New England Journal of Medicine. 364 (18): e37. doi:10.1056 / NEJMp1104373. PMID 21506736.
- ^ Jennifer J. Frost; Lawrence B. Finer; Athena Tapales (2008). „Dopad veřejně financovaných služeb kliniky plánování rodiny na neúmyslné těhotenství a úsporu státních nákladů“. Journal of Health Care pro chudé a nedostatečně. 19 (3): 778–796. doi:10,1353 / hpu.0.0060. ISSN 1548-6869.
