Mukopolysacharidóza typu I - Mucopolysaccharidosis type I
| Mukopolysacharidóza typu I | |
|---|---|
| Ostatní jména | MPS! |
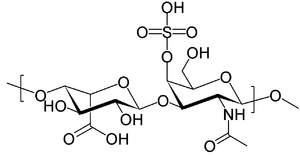 | |
| Struktura dermatansulfátu, jedné z molekul, které se hromadí v lysosomech pacientů s MPS I. | |
| Příčiny | Nedostatek enzymu alfa-L iduronidázy |
| Diferenciální diagnostika | Hunterův syndrom; jiný mukopolysacharidózy |
| Léčba | Enzymová substituční terapie s iduronidáza; chirurgická operace |
| Prognóza | Smrt obvykle nastává před 12 lety (Hurlerův syndrom / těžká forma); životnost může být normální (Scheie syndrom / oslabená forma) |
| Frekvence | 1: 100 000 (Hurlerův syndrom / těžký); 1: 115 000 (syndrom Hurler-Scheie / střední); 1: 500 000 (Scheieho syndrom / oslabený)[1] |
Mukopolysacharidóza typu I je spektrum nemocí v mukopolysacharidóza rodina. Výsledkem je nahromadění glykosaminoglykany (nebo GAG nebo mukopolysacharidy) kvůli nedostatku alfa-L iduronidáza, enzym odpovědný za degradaci GAG v lysozomech. Bez tohoto enzymu se hromadí dermatan sulfát a heparan sulfát se vyskytuje v těle.
MPS I se může projevit širokým spektrem příznaků, v závislosti na tom, kolik funkčního enzymu je produkováno. V těžkých formách se příznaky objevují v dětství a může dojít k předčasné smrti v důsledku poškození orgánů. V mírných případech může pacient dožít dospělosti.
Příznaky a symptomy
MPS I ovlivňuje více orgánových systémů. Děti s Hurlerovým syndromem (těžká MPS I) se mohou po narození jevit jako normální a během prvních let života se u nich mohou objevit příznaky. Zpoždění vývoje se může projevit ve věku 1–2 let, s maximálním funkčním věkem 2–4 roky. Následuje postupné zhoršování.
Jednou z prvních abnormalit, které lze detekovat, je zhrubnutí obličejových rysů; tyto příznaky mohou začít ve věku 3-6 měsíců. Abnormality skeletu se vyskytují přibližně ve věku 6 měsíců, ale nemusí být klinicky zjevné až do 10–14 měsíců. U pacientů se mohou objevit oslabující deformity páteře a kyčle, syndrom karpálního tunelu a ztuhlost kloubů. Pacienti mohou být v kojeneckém věku normální výšky, ale do věku 2 let přestanou růst. Nesmí dosáhnout výšky větší než 4 stopy. Jiné časné příznaky mohou zahrnovat tříslovný a pupeční kýly. Zataženo rohovka a degenerace sítnice může vést k oslepnutí. The játra a slezina mohou být zvětšeny v důsledku ukládání GAG. Aortální chlopně může dojít k onemocnění. Infekce horních a dolních dýchacích cest mohou být časté. Většina dětí má omezené jazykové schopnosti. Smrt obvykle nastává do 10 let.[2][3]
V méně závažných případech (Scheieho syndrom nebo oslabená MPS I) se může prezentace značně lišit. Ačkoli se příznaky obvykle začínají objevovat po dosažení věku 5 let, diagnóza se obvykle stanoví po dosažení věku 10 let. Inteligence může být normální nebo mohou být přítomny mírné poruchy učení. Stejně jako u těžkých forem mohou vizuální problémy vést k oslepnutí. Mohou se objevit deformity skeletu a onemocnění aortální chlopně. Tito pacienti se mohou dožít dospělosti.[1]
Genetika

MPS I se dědí autozomálně recesivně. To znamená, že pacienti s MPS nosím dvě vadné kopie IDUA gen zapnutý chromozom 4, přičemž jedna vadná kopie je zděděna od každého rodiče.
Osoby narozené s jednou normální kopií a jednou vadnou kopií IDUA jsou nazývány dopravci. Produkují méně α-L-iduronidázy než jedinec se dvěma normálními kopiemi genu. Snížená produkce enzymu v nosičích však zůstává dostatečná pro normální funkci; osoba by neměla vykazovat žádné příznaky nemoci.
Diagnóza
Klasifikace
MPS I je rozdělena do tří podtypů na základě závažnosti příznaků. Všechny tři typy jsou výsledkem nepřítomnosti nebo nedostatečných hladin enzymu α-L-iduronidázy. MPS I H, nebo Hurlerův syndrom, je nejzávažnějším z podtypů MPS I. Další dva typy jsou MPS I S (Scheieho syndrom ) a MPS I H-S (Hurler-Scheie syndrom ).[Citace je zapotřebí ]
Vzhledem k podstatnému překrývání mezi Hurlerovým syndromem, Hurler-Scheieho syndromem a Scheieho syndromem považují některé zdroje tyto termíny za zastaralé. Místo toho lze MPS I rozdělit na „těžké“, „střední“ a „oslabené“ formy.[4][1]
Řízení
Tato část je prázdná. Můžete pomoci přidávat k tomu. (Července 2018) |
Reference
- ^ A b C „Informační list o mukopolysacharidózách“. Národní institut neurologických poruch a mozkové mrtvice. 15. listopadu 2017. Citováno 11. května 2018.
- ^ Banikazemi, Maryam (12. října 2014). „Hurlerův syndrom, Hurler-Scheieho syndrom a Scheieho syndrom (mukopolysacharidóza typu I)“. Medscape. Citováno 10. května 2018.
- ^ Moore, David; Connock, Martin J .; Wraith, Ed; Lavery, Christine (01.01.2008). „Prevalence a přežití u mukopolysacharidózy I: syndromy Hurler, Hurler-Scheie a Scheie ve Velké Británii“. Orphanet Journal of Rare Diseases. 3: 24. doi:10.1186/1750-1172-3-24. ISSN 1750-1172. PMC 2553763. PMID 18796143.
- ^ „Mukopolysacharidóza typu I“. Genetická domácí reference. Citováno 10. května 2018.
