Monitorování glukózy v krvi - Blood glucose monitoring
| Monitorování glukózy v krvi | |
|---|---|
 Testování glukózy v krvi, ukazující velikost kapky krve požadovanou většinou moderních měřičů. | |
| Pletivo | D015190 |
Monitorování glukózy v krvi je použití a glukometr pro testování koncentrace glukóza v krvi (glykémie ). Obzvláště důležité v léčba diabetu, test glukózy v krvi se obvykle provádí propíchnutím kůže (obvykle na prst) k odběru krve a poté nanesením krve na chemicky aktivní jednorázový „testovací proužek“. Různí výrobci používají různé technologie, ale většina systémů měří elektrickou charakteristiku a pomocí ní určuje hladinu glukózy v krvi. Test se obvykle označuje jako glukóza v kapilární krvi.
Zdravotničtí pracovníci radí pacientům s diabetes mellitus o vhodném monitorovacím režimu pro jejich stav. Většina lidí s cukrovka typu 2 testujte alespoň jednou denně. The Klinika Mayo obecně doporučuje, aby diabetici, kteří užívají inzulín (vše diabetici 1. typu a mnoho diabetici typu 2 ) testovat hladinu cukru v krvi častěji (4–8krát denně u diabetiků 1. typu, 2krát nebo vícekrát denně u diabetiků 2. typu),[1] jak k posouzení účinnosti jejich předchozí dávky inzulínu, tak k určení jejich další dávky inzulínu.
Účel
Monitorování hladiny glukózy v krvi odhaluje jednotlivé vzorce změn hladiny glukózy v krvi a pomáhá při plánování jídla, aktivit a v jakou denní dobu užívat léky.[2]
Testování také umožňuje rychlou reakci na vysokou hladinu cukru v krvi (hyperglykémie ) nebo nízká hladina cukru v krvi (hypoglykémie ). To může zahrnovat úpravy stravy, cvičení a inzulin (podle pokynů poskytovatele zdravotní péče).[2]
Měřiče glukózy v krvi
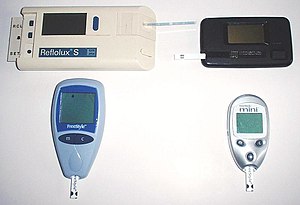
A měřič glukózy v krvi je elektronické zařízení pro měření hladiny glukózy v krvi. Poměrně malá kapka krve je umístěna na jednorázový testovací proužek, který je propojen s digitálním měřičem. Během několika sekund se na digitálním displeji zobrazí hladina glukózy v krvi. Vyžadování pouze malé kapky krve pro glukometr znamená, že se sníží čas a úsilí potřebné k testování a významně se zlepší dodržování diabetických lidí v jejich testovacích režimech. Přestože se náklady na používání měřičů glukózy v krvi zdají být vysoké, předpokládá se, že jde o nákladovou výhodu ve srovnání s uhrazenými náklady na lékařskou péči komplikace cukrovky.[Citace je zapotřebí ]
Mezi nejnovější pokroky patří:[Citace je zapotřebí ]
- alternativní testování místa, použití kapek krve z jiných míst než prstu, obvykle dlaně nebo předloktí. Toto alternativní testování místa používá stejné testovací proužky a měřič, je prakticky bezbolestné a poskytuje špičkám prstů potřebnou pauzu, pokud jsou bolestivé. Nevýhodou této techniky je, že obvykle dochází k menšímu průtoku krve do alternativních míst, což znemožňuje přesnost odečtu při změně hladiny cukru v krvi.
- žádné kódovací systémy. Starší systémy vyžadovaly „kódování“ proužků do měřiče. To s sebou neslo riziko „chybného kódování“, což by mohlo vést k nepřesným výsledkům. Dva přístupy vedly k systémům, které již nevyžadují kódování. Některé systémy jsou „autokódovány“, kde se technologie používá ke kódování každého proužku do měřiče. A některé jsou vyráběny do „jediného kódu“, čímž se předchází riziku chybného kódování.
- multi-testovací systémy. Některé systémy používají kazetu nebo disk obsahující více testovacích proužků. To má tu výhodu, že uživatel nemusí pokaždé načítat jednotlivé proužky, což je pohodlné a umožňuje rychlejší testování.
- měřiče ke stažení. Většina novějších systémů se dodává se softwarem, který umožňuje uživateli stahovat výsledky měřičů do počítače. Tyto informace lze poté společně s vedením zdravotnického pracovníka použít ke zlepšení a zlepšení léčby diabetu. Měřicí přístroje obvykle vyžadují propojovací kabel, pokud nejsou konstruovány pro bezdrátovou práci s inzulínovou pumpou, nejsou určeny k přímému připojení k počítači nebo k použití infračerveného připojení.
Kontinuální monitorování glukózy
A kontinuální monitor glukózy určuje hladinu glukózy průběžně (každých několik minut). Typický systém se skládá z:[Citace je zapotřebí ]
- jednorázový senzor glukózy umístěný těsně pod kůží, který se nosí několik dní až do výměny
- spojení ze snímače do neimplantovaného vysílače, který komunikuje s rádiovým přijímačem
- elektronický přijímač, který se nosí jako pager (nebo inzulínová pumpa) a který zobrazuje hladiny glukózy s téměř nepřetržitou aktualizací a také sleduje rostoucí a klesající trendy.
Kontinuální monitory glukózy měří koncentraci glukózy ve vzorku intersticiální tekutina. Nedostatky systémů CGM v důsledku této skutečnosti jsou:
- kontinuální systémy musí být kalibrovány tradičním měřením glukózy v krvi (za použití současné technologie), a proto vyžadují jak systém CGM, tak občasný „prst“
- hladiny glukózy v intersticiální tekutině zaostávají za hodnotami glukózy v krvi
Pacienti proto pro kalibraci vyžadují tradiční měření pomocí prstu (obvykle dvakrát denně) a často se jim doporučuje provést měření pomocí prstu k potvrzení hypo- nebo hyperglykémie před přijetím nápravných opatření.
Bylo popsáno, že doba prodlevy uvedená výše je asi 5 minut.[3][4][5] Někteří uživatelé různých systémů uvádějí anekdoticky zpoždění až 10–15 minut. Tato doba zpoždění je zanedbatelná, pokud jsou hladiny cukru v krvi relativně konzistentní. Pokud se však hladina cukru v krvi rychle mění, může se v systému CGM zobrazit v normálním rozmezí, zatímco ve skutečnosti již pacient pociťuje příznaky hodnoty glykémie mimo rozsah a může vyžadovat léčbu. Pacientům používajícím CGM se proto doporučuje, aby zvážili jak absolutní hodnotu hladiny glukózy v krvi danou systémem, tak jakýkoli trend v hladinách glukózy v krvi. Například pacient používající CGM s hladinou glukózy v krvi 100 mg / dl ve svém systému CGM nemusí podniknout žádné kroky, pokud jeho glykémie byla konzistentní pro několik měření, zatímco pacient se stejnou hladinou glukózy v krvi, ale jehož glykémie byla změněna může vám být doporučeno provést test prstem ke kontrole hypoglykémie.
Kontinuální monitorování umožňuje zkoumat, jak hladina glukózy v krvi reaguje na inzulín, cvičení, jídlo a další faktory. Dodatečné údaje mohou být užitečné pro správné nastavení inzulín poměry dávkování pro příjem potravy a korekce hyperglykémie. Monitorování v obdobích, kdy hladiny glukózy v krvi nejsou obvykle kontrolovány (např. Přes noc), může pomoci identifikovat problémy s dávkováním inzulínu (například bazální hladiny pro uživatele inzulínové pumpy nebo dlouhodobě působící hladiny inzulínu u pacientů užívajících injekce). Monitory mohou být také vybaveny alarmy, které upozorňují pacienty na hyperglykémii nebo hypoglykémii, aby pacient mohl provést nápravná opatření (pokud je to nutné po provedení testu prstem), a to i v případě, že nepociťuje příznaky žádného z těchto stavů. I když má tato technologie svá omezení, studie prokázaly, že u pacientů s kontinuálními senzory dochází k menší hyperglykémii a také k jejímu snížení glykosylovaný hemoglobin úrovně.[6][7][8][9]
V současné době není průběžné monitorování glykémie automaticky pokryto zdravotní pojištění ve Spojených státech stejným způsobem jako většina ostatních diabetických zásob (např. standardní zásoby pro testování glukózy, inzulín, a dokonce inzulínové pumpy ). Stále větší počet pojišťoven však pokrývá dodávky pro nepřetržité monitorování glukózy (přijímač i jednorázové senzory) případ od případu, pokud pacient a lékař prokáží konkrétní potřebu. Nedostatek pojistného krytí je umocněn skutečností, že jednorázové senzory musí být často vyměňovány. Některé senzory byly v USA Úřad pro kontrolu potravin a léčiv (FDA) schválený pro 7- a 3denní použití (i když někteří pacienti nosí senzory déle, než je doporučená doba) a přijímací měřiče mají rovněž konečnou životnost (méně než 2 roky a pouhých 6 měsíců). To je jeden z faktorů pomalého využívání senzorů, které byly uvedeny na trh ve Spojených státech.
Principy, historie a nedávný vývoj fungování elektrochemických biosenzorů glukózy jsou diskutovány v chemickém přehledu od Joseph Wang.[10]
Bioimplantáty snímající glukózu
Vyšetřování použití testovacích proužků ukázalo, že požadované sebepoškozování působí jako psychologická bariéra, která pacientům brání v dostatečné kontrole glukózy.[Citace je zapotřebí ] Jako výsledek, sekundární nemoci jsou způsobeny nadměrnou hladinou glukózy. Významného zlepšení léčby diabetu lze dosáhnout pomocí implantovatelného senzoru, který by nepřetržitě monitoroval hladinu cukru v krvi v těle a přenášel naměřená data ven. Břemeno pravidelných krevních testů by převzal pacient, který by místo toho sledoval průběh svých hladin glukózy na inteligentním zařízení, jako je notebook nebo chytrý telefon.
Koncentrace glukózy nemusí být nutně měřeny v cévách, ale mohou být také stanoveny v intersticiální tekutina, kde převládají stejné úrovně - s časovým zpožděním několika minut - kvůli jeho spojení s kapilární systém. Schéma detekce enzymatické glukózy použité v testovacích proužcích na jedno použití však není přímo vhodné pro implantáty. Jeden hlavní problém je způsoben proměnlivým přísunem kyslíku, kterým se přeměňuje glukóza glukonolakton a H2Ó2 podle glukózooxidáza. Protože implantace senzoru do těla je doprovázena růstem zapouzdřovací tkáně,[11] difúze kyslíku do reakční zóny se kontinuálně snižuje. Tato klesající dostupnost kyslíku způsobí posunutí snímání senzoru, což vyžaduje častou rekalibraci pomocí prstů a testovacích proužků.
Jedním z přístupů k dosažení dlouhodobého snímání glukózy je měření a kompenzace měnící se místní koncentrace kyslíku.[12] Jiné přístupy nahrazují obtížnou reakci glukózooxidázy reverzibilní snímací reakcí známou jako afinitní test. Tento systém původně navrhli Schultz & Sims v roce 1978.[13] [14]Bylo zkoumáno mnoho různých testů afinity,[15][16][17] s fluorescenční testy nejběžnější.[18][19][20] MEMS Tato technologie nedávno umožnila menší a pohodlnější alternativy k fluorescenční detekci prostřednictvím měření viskozita.[21] Vyšetřování afinitních senzorů ukázalo, že zapouzdření tělesnou tkání nezpůsobuje posun signálu senzoru, ale pouze časové zpoždění signálu ve srovnání s přímým měřením v krvi.[22] Novým implantovatelným kontinuálním monitorem glukózy založeným na principech afinity a detekci fluorescence je zařízení Eversense vyráběné společností Senseonics Inc. Toto zařízení bylo schváleno FDA pro 90denní implantaci.[23][24]
Neinvazivní technologie
Některé nové technologie pro sledování hladin glukózy v krvi nebudou vyžadovat přístup ke krvi, aby bylo možné odečíst hladinu glukózy. Neinvazivní technologie zahrnují mikrovlnné / RF snímání,[25][26] blízko IR detekce,[27] ultrazvuk[28] a dielektrická spektroskopie.[29] Ty mohou osobu s cukrovkou osvobodit od prstů, které dodávají kapku krve pro analýzu glukózy v krvi.
Většina[Citace je zapotřebí ] z vyvíjených neinvazivních metod jsou metody kontinuálního monitorování glukózy a nabízejí tu výhodu, že poskytují subjektu další informace mezi konvenčními prsty, měřením hladiny glukózy v krvi a v časových obdobích, kdy nejsou k dispozici žádná měření pomocí prstů (tj. Spící).
Účinnost
Pro pacienty s diabetes mellitus typu 2, není jasný význam monitorování a optimální frekvence monitorování. Studie z roku 2011 nenalezla žádné důkazy o tom, že monitorování glukózy v krvi vede ve skutečné praxi k lepším výsledkům u pacientů.[30] Randomizované kontrolované studie zjistily, že vlastní sledování hladiny glukózy v krvi se nezlepšilo glykosylovaný hemoglobin (HbA1c) mezi „přiměřeně dobře kontrolovanými pacienty bez diabetu 2. typu neléčenými inzulinem“[31] nebo vést k významným změnám v kvalitě života.[32] Nedávná metaanalýza 47 randomizovaných kontrolovaných studií zahrnujících 7677 pacientů však ukázala, že intervence při péči o sebe sama zlepšuje kontrolu glykemie u diabetiků, s odhadovaným snížením hodnot glykosylovaného hemoglobinu o 0,36% (95% CI, 0,21–0,51).[33] Nedávná studie dále ukázala, že pacienti popsaní jako „nekontrolovaní diabetici“ (definovaní v této studii hladinami HbA1C> 8%) vykázali statisticky významný pokles hladin HbA1C po 90denním období sedmibodového vlastního sledování krevní glukózy (SMBG) s relativním snížením rizika (RRR) o 0,18% (95% CI, 0,86–2,64%, p <0,001).[34] Bez ohledu na laboratorní hodnoty nebo jiné numerické parametry je účelem kliniky zlepšit kvalitu života a výsledky pacientů u pacientů s diabetem. Nedávná studie zahrnovala 12 randomizovaných kontrolovaných studií a hodnotila výsledky u 3259 pacientů. Autoři dospěli prostřednictvím kvalitativní analýzy k závěru, že SMBG na kvalitu života nevykázal žádný vliv na spokojenost pacientů nebo na kvalitu života pacientů související se zdravím. Stejná studie dále zjistila, že u pacientů s diabetes mellitus typu 2 diagnostikovaných více než jeden rok před zahájením SMBG, kteří nebyli na inzulínu, došlo ke statisticky významnému snížení jejich HbA1C o 0,3% (95% CI, -0,4 - - 0,1) při sledování šesti měsíců, ale statisticky nevýznamné snížení o 0,1% (95% CI, -0,3 - 0,04) při sledování dvanácti měsíců. Naopak u nově diagnostikovaných pacientů došlo po 12 měsících ke statisticky významnému snížení o 0,5% (95% CI, -0,9 - -0,1).[35] Nedávná studie zjistila, že léčebná strategie intenzivního snižování hladiny cukru v krvi (pod 6%) u pacientů s dalšími kardiovaskulární onemocnění rizikové faktory představují více škody než užitku.[36] Pro diabetiky typu 2, kteří nepoužívají inzulín, jsou nejlepším nástrojem cvičení a strava.[Citace je zapotřebí ] Monitorování glukózy v krvi je v takovém případě jednoduše nástrojem k vyhodnocení úspěšnosti stravy a cvičení. Diabetici závislí na inzulínu typu 2 nemusí sledovat hladinu cukru v krvi tak často jako diabetici typu 1.[Citace je zapotřebí ]
Doporučení
The Národní institut pro zdraví a klinickou dokonalost (NICE), Spojené království vydalo 30. května 2008 aktualizovaná doporučení týkající se cukrovky, která doporučují, aby do strukturovaného vzdělávacího procesu samosprávy mělo být integrováno vlastní monitorování hladiny glukózy v plazmě u lidí s nově diagnostikovaným diabetem 2. typu.[37]Doporučení byla aktualizována v srpnu 2015 pro děti a mladé dospělé s diabetem 1. typu.[38]
The Americká diabetická asociace (ADA), která vytváří pokyny pro péči o cukrovku a doporučení klinické praxe, nedávno v lednu 2019 aktualizovala své „Standardy lékařské péče“, aby uznala, že rutinní vlastní monitorování hladiny glukózy v krvi u lidí, kteří nepoužívají inzulín, má další omezený klinický přínos.[39] Randomizovaná kontrolovaná studie hodnotila sebe-monitorování jednou denně, které zahrnovalo přizpůsobené zasílání zpráv pacientům a neprokázalo, že tato strategie vedla po roce k významným změnám v A1C.[32]
Reference
- ^ „Testování krevního cukru: Proč, kdy a jak“. mayoclinic.org. Mayo Foundation for Medical Education and Research. Citováno 27. dubna 2017.
- ^ A b MedlinePlus> Monitorování glykémie Archivováno 22. ledna 2010 v Wayback Machine Datum aktualizace: 6/17/2008. Aktualizovala: MUDr. Elizabeth H. Holt, PhD. Na druhé straně citujeme: American Diabetes Association. Standardy lékařské péče při cukrovce " Péče o cukrovku 2008; 31: S12–54.
- ^ Wentholt IM, Vollebregt MA, Hart AA, Hoekstra JB, DeVries JH (prosinec 2005). „Srovnání jehlového a mikrodialyzačního kontinuálního monitoru glukózy u pacientů s diabetem 1. typu“. Péče o cukrovku. 28 (12): 2871–6. doi:10.2337 / diacare.28.12.2871. PMID 16306547.
- ^ Steil GM, Rebrin K, Mastrototaro J, Bernaba B, Saad MF (2003). "Stanovení glukózy v plazmě během rychlých odchylek glukózy pomocí subkutánního senzoru glukózy". Diabetes Technology & Therapeutics. 5 (1): 27–31. doi:10.1089/152091503763816436. PMID 12725704.
- ^ Wilhelm B, Forst S, Weber MM, Larbig M, Pfützner A, Forst T (duben 2006). "Hodnocení CGMS během rychlých změn glukózy v krvi u pacientů s diabetem 1. typu". Diabetes Technology & Therapeutics. 8 (2): 146–55. doi:10.1089 / dia.2006.8.146. PMID 16734545.
- ^ Garg S, Zisser H, Schwartz S, Bailey T, Kaplan R, Ellis S, Jovanovic L (leden 2006). „Zlepšení glykemických odchylek pomocí transkutánního kontinuálního senzoru glukózy v reálném čase: randomizovaná kontrolovaná studie“. Péče o cukrovku. 29 (1): 44–50. doi:10.2337 / diacare.29.1.44. PMID 16373894.
- ^ Deiss D, Bolinder J, Riveline JP, Battelino T, Bosi E, Tubiana-Rufi N, Kerr D, Phillip M (prosinec 2006). „Vylepšená kontrola glykemie u špatně kontrolovaných pacientů s diabetem 1. typu pomocí nepřetržitého monitorování glukózy v reálném čase“. Péče o cukrovku. 29 (12): 2730–2. doi:10.2337 / dc06-1134. PMID 17130215. S2CID 27141532.
- ^ Mastrototaro JJ, Cooper KW, Soundararajan G, Sanders JB, Shah RV (září – říjen 2006). „Klinické zkušenosti s integrovanou kontinuální platformou senzoru glukózy / inzulínové pumpy: studie proveditelnosti“. Pokroky v terapii. 23 (5): 725–732. doi:10.1007 / BF02850312. PMID 17142207.
- ^ Garg S, Jovanovic L (prosinec 2006). „Vztah hladin glukózy v krvi nalačno a hodinových hodnot k hodnotám HbA1c: bezpečnost, přesnost a zlepšení glukózových profilů získaných pomocí 7denního kontinuálního senzoru glukózy“. Péče o cukrovku. 29 (12): 2644–9. doi:10.2337 / dc06-1361. PMID 17130198.
- ^ Wang J (únor 2008). "Elektrochemické biosenzory glukózy". Chemické recenze. 108 (2): 814–25. doi:10.1021 / cr068123a. PMID 18154363. S2CID 9105453.
- ^ Frost M, Meyerhoff ME (listopad 2006). „Chemické senzory in vivo: řešení biokompatibility“. Analytická chemie. 78 (21): 7370–7. doi:10.1021 / ac069475k. PMID 17128516.
- ^ Gough DA, Kumosa LS, Routh TL, Lin JT, Lucisano JY (červenec 2010). „Funkce implantovaného senzoru tkáňové glukózy u zvířat déle než 1 rok“. Science Translational Medicine. 2 (42): 42ra53. doi:10.1126 / scitranslmed.3001148. PMC 4528300. PMID 20668297.
- ^ Schultz JS, Mansouri S, Goldstein IJ (1979). „Afinitní senzor: nová technika pro vývoj implantovatelných senzorů pro glukózu a další metabolity“. Péče o cukrovku. 5 (3): 245–53. doi:10.2337 / diacare.5.3.245. PMID 6184210.
- ^ Schultz, Jerome; Sims, Gregory (1979). "Afinitní senzory pro jednotlivé metabolity". Biotechnol Bioeng Symp. 9 (9): 65–71. PMID 94999.
- ^ Ballerstädt R, Ehwald R (1994). "Vhodnost vodných disperzí dextranu a koncanavalinu A pro snímání glukózy v různých variantách afinitního senzoru". Biosens. Bioelektron. 9 (8): 557–67. doi:10.1016/0956-5663(94)80048-0.
- ^ Zhao Y, Li S, Davidson A, Yang B, Wang Q, Lin Q (2007). "Viskozimetrický senzor MEMS pro nepřetržité monitorování glukózy". J. Micromech. Microeng. 17 (12): 2528–37. Bibcode:2007JMiMi..17.2528Z. doi:10.1088/0960-1317/17/12/020. S2CID 17572337.
- ^ Ballerstadt R, Kholodnykh A, Evans C, Boretsky A, Motamedi M, Gowda A, McNichols R (září 2007). „Senzor zákalu založený na afinitě pro monitorování glukózy optickou koherentní tomografií: směrem k vývoji implantovatelného senzoru“. Analytická chemie. 79 (18): 6965–74. doi:10.1021 / ac0707434. PMID 17702528.
- ^ Meadows DL, Schultz JS (1993). „Návrh, výroba a charakterizace senzoru afinity glukózy s optickým vláknem na základě homogenního systému pro přenos fluorescenční energie“ (PDF). Anální. Chim. Acta. 280: 21–30. doi:10.1016 / 0003-2670 (93) 80236-E. hdl:2027.42/30643.
- ^ Ballerstadt R, Polak A, Beuhler A, Frye J (březen 2004). „In vitro dlouhodobá studie výkonnosti blízce infračerveného fluorescenčního afinitního senzoru pro monitorování glukózy“. Biosenzory a bioelektronika. 19 (8): 905–14. doi:10.1016 / j.bios.2003.08.019. PMID 15128110.
- ^ Nielsen JK, Christiansen JS, Kristensen JS, Toft HO, Hansen LL, Aasmul S, Gregorius K (leden 2009). „Klinické hodnocení transkutánně vyšetřovaného fluorescenčního celoživotního mikrosenzoru pro kontinuální čtení glukózy“. Journal of Diabetes Science and Technology. 3 (1): 98–109. doi:10.1177/193229680900300111. PMC 2769858. PMID 20046654.
- ^ Birkholz M, Ehwald KE, Basmer T, Kulse P, Reich C, Drews J, Genschow D, Haak U, Marschmeyer S, Matthus E, Schulz K, Wolansky D, Winkler W, Guschauski T, Ehwald R (červen 2013). „Snímání koncentrací glukózy na frekvencích GHz pomocí plně zabudovaného biomikroelektromechanického systému (BioMEMS)“. Journal of Applied Physics. 113 (24): 244904–244904–8. Bibcode:2013JAP ... 113x4904B. doi:10.1063/1.4811351. PMC 3977869. PMID 25332510.
- ^ Diem P, Kalt L, Haueter U, Krinelke L, Fajfr R, Reihl B, Beyer U (prosinec 2004). "Klinický výkon kontinuálního viskozimetrického afinitního senzoru pro glukózu". Diabetes Technology & Therapeutics. 6 (6): 790–9. doi:10.1089 / dia.2004.6.790. PMID 15684631.
- ^ Kropff, Jort; Choudhary, Pratik; Neupane, Sankalpa; Barnard, Katharine; Bain, Steve C .; Kapitza, Christoph; Forst, Thomas; Link, Manuela; Dehennis, Andrew; DeVries, J. Hans (leden 2017). „Přesnost a životnost implantovatelného senzoru kontinuální glukózy ve studii PRECISE: 180denní, perspektivní, multicentrická, klíčová studie“. Péče o cukrovku. 40 (1): 63–68. doi:10.2337 / dc16-1525. ISSN 0149-5992. PMID 27815290.
- ^ „Jak vás patent USA chrání a splňuje váš projekt nárok na patent USA?“. Světové patentové informace. 19 (3): 239. září 1997. doi:10.1016 / s0172-2190 (97) 90099-5. ISSN 0172-2190.
- ^ Shao Ying HUANG; Omkar; Yu Yoshida; Xavier Xujie Chia; Wenchuan MU; Adan Garcia; Yusong MENG; Wenwei YU (15. ledna 2019). "Mikropáskový lineární senzor glukózy pro neinvazivní kontinuální monitorování pomocí hlavního pole pro snímání a multi-variabilní křížové kontroly". Deník senzorů IEEE. 19 (2): 535–547. Bibcode:2019ISenJ..19..535H. doi:10.1109 / JSEN.2018.2877691.
- ^ Omkar; Wenwei YU; Shao Ying HUANG (říjen 2018). "Vzorovaná mikropásková linka ve tvaru písmene T pro neinvazivní kontinuální snímání glukózy". Dopisy pro mikrovlnné a bezdrátové komponenty IEEE. 28 (10): 942–944. doi:10.1109 / LMWC.2018.2861565.
- ^ http://edn.com/design/medical/4422840/Non-invasive-blood-glucose-monitoring-using-near-infrared-spectroscopy
- ^ „Ultrazvuk by mohl poskytnout metodu měření hladiny glukózy v krvi bez lancetů“. Diabets.co.uk. Diabetes Digital Media Ltd.. Citováno 27. dubna 2017.
- ^ Donimirska M. „Neinvazivní zařízení pro monitorování glukózy v krvi Analýza objemu trhu, velikost, podíl a klíčové trendy 2017–2027“. military-technologies.net. Kos. Archivovány od originál dne 28. dubna 2017. Citováno 27. dubna 2017.
- ^ Sidorenkov G, Haaijer-Ruskamp FM, de Zeeuw D, Bilo H, Denig P (červen 2011). „Recenze: vztah mezi ukazateli kvality péče o cukrovku a výsledky pacientů: systematický přehled literatury“ (PDF). Výzkum a recenze lékařské péče. 68 (3): 263–89. doi:10.1177/1077558710394200. PMID 21536606.
- ^ Farmář A, Wade A, Goyder E, Yudkin P, francouzský D, Craven A, Holman R, Kinmonth AL, Neil A (červenec 2007). „Dopad vlastního monitorování hladiny glukózy v krvi na léčbu pacientů s diabetem neléčeným inzulinem: otevřená randomizovaná studie paralelních skupin. BMJ. 335 (7611): 132. doi:10.1136 / bmj.39247,447431.BE. PMC 1925177. PMID 17591623.
- ^ A b Young LA, Buse JB, Weaver MA, Vu MB, Mitchell CM, Blakeney T, Grimm K, Rees J, Niblock F, Donahue KE (červenec 2017). „Vlastní monitorování glukózy u pacientů neléčených inzulínem s diabetem typu 2 v nastavení primární péče: randomizovaná studie“. Interní lékařství JAMA. 177 (7): 920–929. doi:10.1001 / jamainternmed.2017.1233. PMC 5818811. PMID 28600913.
- ^ Minet L, Møller S, Vach W, Wagner L, Henriksen JE (červenec 2010). „Zprostředkování účinku intervence péče o sebeobsluhu u diabetu 2. typu: metaanalýza 47 randomizovaných kontrolovaných studií“. Vzdělávání pacientů a poradenství. 80 (1): 29–41. doi:10.1016 / j.pec.2009.09.033. PMID 19906503.
- ^ Khamseh ME, Ansari M, Malek M, Shafiee G, Baradaran H (březen 2011). „Účinky strukturovaného vlastního monitorování metody glukózy v krvi na chování pacienta při vlastní správě a metabolické výsledky u diabetes mellitus 2. typu“. Journal of Diabetes Science and Technology. 5 (2): 388–93. doi:10.1177/193229681100500228. PMC 3125933. PMID 21527110.
- ^ Malanda UL, Welschen LM, Riphagen II, Dekker JM, Nijpels G, Bot SD (leden 2012). Malanda UL (ed.). „Vlastní monitorování glykémie u pacientů s diabetes mellitus 2. typu, kteří nepoužívají inzulín“ (PDF). Cochrane Database of Systematic Reviews. 1: CD005060. doi:10.1002 / 14651858.CD005060.pub3. hdl:1871/48558. PMID 22258959.
- ^ Gerstein HC, Miller ME, Byington RP, Goff DC, Bigger JT, Buse JB, Cushman WC, Genuth S, Ismail-Beigi F, Grimm RH, Probstfield JL, Simons-Morton DG, Friedewald WT (červen 2008). „Účinky intenzivního snižování glukózy u cukrovky typu 2“. The New England Journal of Medicine. 358 (24): 2545–59. doi:10.1056 / NEJMoa0802743. PMC 4551392. PMID 18539917.
- ^ „Klinické pokyny: Řízení diabetu 2. typu (aktualizace)“.
- ^ "Přehled | Diabetes (typu 1 a typu 2) u dětí a mladých lidí: diagnostika a léčba | Poradenství | NICE". www.nice.org.uk. Citováno 25. dubna 2019.
- ^ „Standardy lékařské péče při cukrovce - 2019“. Péče o cukrovku. 42 (Suppl 1): S4 – S6. Ledna 2019. doi:10.2337 / dc19-Srev01. PMID 30559226.
externí odkazy
 Média související s Monitorování glukózy v krvi na Wikimedia Commons
Média související s Monitorování glukózy v krvi na Wikimedia Commons
