Rekonstrukce pokožky hlavy - Scalp reconstruction
Rekonstrukce pokožky hlavy je chirurgický postup pro lidi s skalp vady. Poruchy pokožky hlavy mohou být částečné nebo plné a mohou být vrozené nebo získané. Protože ne všechny vrstvy pokožky hlavy jsou elastické a pokožka hlavy má konvexní tvar, použití primární uzávěr je omezen. Někdy nejjednodušší způsob uzavření rány nemusí být ideální nebo nejlepší způsob. Volba rekonstrukce závisí na mnoha faktorech, jako je samotný defekt, vlastnosti pacienta a preference chirurga.
Dějiny




Lebka a operace mozku' jsou známy z pravěku. Existují důkazy o rekonstrukcích pokožky hlavy, které se datují od Egypťanů v roce 3000 př. N. L. A od Římské říše. Slovo plastická chirurgie pravděpodobně pochází z řecký πλαστικός (plastikós lit. "formovatelný", "formovatelný"). Byly provedeny pokusy o rekonstrukci poškozených lebek navzdory minimálním znalostem neurologie, anatomie a mozek. Lebky ukazující manipulaci, kterou lze interpretovat jako primitivní formu chirurgie, byly nalezeny z různých epoch po celém světě. Ve středověku byli lidé přesvědčeni trepanace byl lékem na různé nemoci.
Indikace

Hlavní důvody pro rekonstrukci pokožky hlavy jsou rozděleny do dvou skupin: kongenitální nebo získané. Vrozené vady mohou zahrnovat aplasia cutis congenita, vrozený névus, vrozené vaskulární malformace a vrozené nádory. Získané vady mohou být způsobeny popáleninami, tupými, pronikajícími nebo avulze poranění, invaze nádoru, infekce, onkologické resekce, záření nebo potíže s hojením ran.[1] Alopecie může být estetickou motivací pro rekonstrukci vlasové pokožky hlavy.[2] Jako výskyt bazocelulární karcinom a spinocelulárního karcinomu roste a přibližně 80% se nachází v oblasti hlavy a krku, počet rekonstrukcí pokožky hlavy se v budoucnu pravděpodobně zvýší. V závislosti na velikosti a povaze vady musí být použita vhodná rekonstrukční metoda. Používáním Mohsova operace vadu lze udržet minimální, ale přesto infiltrační bazocelulární karcinom může být nutné odstranit velkou část pokožky hlavy.
Na vývojovém diagramu je znázorněn zjednodušený algoritmus pro rekonstrukci pokožky hlavy. Možnosti sahají od jednoduchých řešení pro malé defekty kůže až po komplikované rekonstrukce vyžadující rekonstrukce více tkání.
Aktivní a těžký infekce musí být nejprve ovládán chirurgicky debridement a antibiotická léčba před provedením rekonstrukce, protože může dojít k infekci bakteriémie a má negativní vliv na hojení ran.
Chirurgická anatomie
Pět vrstev pokožky hlavy, od povrchové po hlubokou, lze snadno zapamatovat pomocí mnemotechnické pomůcky SCALP. The Spříbuzní pokožky hlavy byl vědecky zkoumán na tloušťku.[3] Tloušťka zadní části pokožky hlavy je 1,48 mm;[3] spánková pokožka hlavy je 1,38 mm;[3] a tloušťka přední části pokožky hlavy je 1,18 mm.[3] Pokožka hlavy obsahuje přibližně 100 000 vlasy.[Citace je zapotřebí ] Vlasové linky ztěžují rekonstrukci pokožky hlavy, protože vlasové linie musí být respektovány, aby bylo dosaženo uspokojivého estetického výsledku.[4]The subCutis je vrstva tuku uzavřená v oddílech tvořených tuhými vláknitými přepážkami. Jejich nepružnost zabraňuje tomu, aby se krvácející cévy zhroutily a zasunuly pod kůži hemostáza. V této vrstvě jsou umístěny všechny velké krevní cévy a nervy pokožky hlavy.[5]Další vrstva je galea Aponeurotica, který odděluje podkladovou kost a překrývající se vrstvy. Velké krevní cévy a nervy pokožky hlavy tuto vrstvu neproniknou.[4]LDíky pojivové tkáni mezi periostem a aponeurózou mohou tyto dvě tuhé struktury snadno klouzat přes sebe a přispívat k pohybu kůže. Pokud je tedy respektována vaskulární a nervová anatomie, lze kůži, podkožní tkáň a galea aponeurotica zvednout z lebky s minimálním krvácením, poškozením nervů nebo možností nekróza. Tato metoda byla poprvé popsána Orticocheou v roce 1967, ale byla aktualizována, aby se minimalizovalo zjizvení.[6]Pátá vrstva je Periosteum lebky, označované také jako perikranium. To může být odděleno od lebky, s výjimkou blízkosti stehů. Lebka se skládá z vnitřního a vnějšího stolu s houbovitá kost mezitím známý jako diploë.[5]
Cévní zásobení
Na obou stranách pokožky hlavy je pět velkých tepen, které pokožku hlavy prokrvují. Lokální chlopně používané k rekonstrukci pokožky hlavy musí obsahovat alespoň jednu z těchto hlavních tepen, aby bylo zajištěno spolehlivé zásobení krví. Skalp lze rozdělit na čtyři různá vaskulární území:
- Přední: supratrochleární tepna a nadorbitální tepna
- Postranní: povrchní temporální tepna
- Zadní: týlní tepna
- Posterolaterální: zadní ušní tepna[4][7]

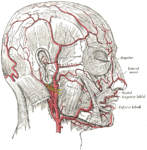


Žíly anastomóza často navzájem a vstupují do diploických žil lebkových kostí a durálních dutin. Jedná se o další obtíž, protože se liší žilní vzor. Žíly na pokožce hlavy doprovázejí tepny a mají podobné názvy:
- Přední: Supratrochleární žíla a nadorbitální žíla
- Postranní: Povrchní temporální žíla
- Zadní: Týlní žíla
- Posterolaterální: Zadní ušní žíly
Lymfatický systém
Čelní část pokožky hlavy je odváděna do příušních, submandibulárních a hlubokých krčních lymfatických uzlin. Zadní část je odváděna do zadních ušních a týlních lymfatických uzlin. Malignity pokožky hlavy mohou metastázovat do těchto lymfatických uzlin. Mozkové nádory však mají tendenci hematogenně metastázovat (krví).
Inervace
Pokožka hlavy je inervována motorickými a smyslovými nervy. The trigeminální nerv (CNV) je jedním z důležitých lebečních senzorických nervů, které inervují pokožku hlavy. Od přední až po zadní přední a zadní jsou nervy:
- Supratrochleární nerv a Nadočnicový nerv
- Zygomaticotemporální nerv
- Aurikulotemporální nerv
- Menší týlní nerv
- Větší týlní nerv
Rekonstrukce bez kůže
Rekonstrukce dura mater
Duralové léze by měly být uzavřeny, aby se zabránilo Mozkomíšní mozek únik. Porucha také funguje jako vstup pro mikroorganismy, které mohou způsobit meningitida. Pokud není možné použít fibrinové lepidlo nebo primární uzávěr, je třeba použít náplasti. Jsou vyrobeny z kadaverické dura mater, xenograftů (tachosil, duragen, durepair) nebo syntetické roubované materiály (PTFE, neuropatch). U ozářených nebo těžce infikovaných defektů jsou však upřednostňovány (vaskularizované) autografty (fascia lata, sval nebo omentum majus).[8]
Kostní vady

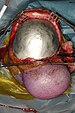


Vady lebky by měly být uzavřeny z důvodu ochrany mozku. Okcipitální a temporální oblasti nesou největší tlak během spánku, a proto je třeba je rekonstruovat. Defekty čelní kosti způsobují defekt kontury; proto se při rekonstrukci této oblasti často berou v úvahu estetické aspekty. Midsagitální vady mají menší význam, protože umožňují pouze pronikavé trauma. Pokud rekonstrukci nelze provést okamžitě, doporučuje se nosit přilbu. Deformace lebky mohou mít za následek vysokou nitrolební tlak což může způsobit potíže od bolesti hlavy až po záchvaty podobné epilepsii. Malé defekty mohou být vyplněny morcellizovanou kostí, která se v několika týdnech konsoliduje. Vzhledem k anatomii lebky lze externí stůl oddělit od interního stolu a poté přesunout přes vadu. Žeberní štěpy (též s doprovodem sval latissimus dorsi ) jsou vhodné pro větší vady a mohou nést tlak, ale nepokrývají celou vadu. Lze použít také implantáty, ale nejsou preferovány u pacientů, kteří mají být ozářeni nebo nedávno měli infekci nebo nekrózu, kvůli zvýšenému riziku infekce a vytlačování.[8]Tyto implantáty mohou být továrně vyrobeny z kovu (titan ), syntetické materiály (PMMA, PEEK ) nebo syntetický materiál vlastní těla (Hydroxylapatit ). Na obrázcích je znázorněna rekonstrukce pomocí titanové desky. Obrys lebky byl obnoven.
Vady měkkých tkání

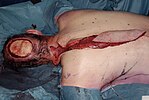


Pokud jsou periost nebo podkladové svaly (frontalis, occipitalis, temporalis) neporušené, sekundární uzavření granulací je možné. Před chirurgickým zákrokem to byla jediná dostupná možnost, jak se používá k léčbě Roberta McGeeho v roce 1864. Vzhledem k moderním estetickým standardům je lepší možností použití štěpů s dělenou nebo plnou tloušťkou, které jsou také rychlejší. Pokud je pro lepší obrys zapotřebí objem, použije se volná klapka nebo, jak je znázorněno na obrázcích, regionální klapka.[9]
Rekonstrukce kůže
Místní rekonstrukce




Pokud vada kůže nepřesahuje průměr 3 cm, lze ji primárně uzavřít. Pokud to není možné bez napětí, okolní volná pojivová tkáň může být narušena, aby se dosáhlo větší mobility.[10] Jsou možné různé druhy transpozic k uzavření defektu sousední kůží: V-Y, Z,klapky větrníku, postupové klapky, klapky Orticochea a rotační klapky. Všechny tyto transpozice generují napětí pokožky a mohou narušit vlasové linie. Kombinace ortikochey a rotačních chlopní je znázorněna na obrázcích o defektu čela. Další možností je sekundární hojení, ale toto je esteticky horší než primární uzávěr v oblastech nesoucích vlasy kvůli výsledné alopecii. Pokud nelze pokožku hlavy primárně uzavřít a kvůli vlasovým liniím je nutná místní rekonstrukce s pokožkou nesoucí vlasy, expanze tkáně kůže nesoucí vlasy. Proces expanze je krátkodobě nepohodlný, ale dlouhodobé výsledky jsou dobré.
Regionální rekonstrukce
Pokud není místní rekonstrukce možná kvůli nedostatku místní tkáně, je regionální příčka další příčkou na žebříčku rekonstrukce. To zahrnuje pedikulární chlopně jako lichoběžníkový nebo supraklavikulární lalok nebo expanzi tkáně blízkých oblastí. Alternativně jeřábový princip, jak je popsán v Millard v roce 1969, lze použít. Zdravá část se použije k obnovení povrchu defektu, a když tato chlopeň zabírá, kůže se vrací na své původní místo a zanechává podkožní tkáň na defektu, který pak potřebuje štěpený kožní štěp.[1]
Kožní štěpy
Pokud chybí pouze kůže a podkladová galeea, sval nebo pojivová tkáň jsou neporušené, a kožní štěp může být použito. Kožní štěp potřebuje zdravou, vaskularizovanou tkáň pod sebou; jinak se stane nekrotickým.
Klapka zdarma
Klapky zdarma jsou obvykle nejlepším řešením pro rekonstrukci velkých defektů, které nelze lokálně uzavřít a které mají nepříznivé podmínky v ráně, jako je závažná infekce, obnažené dutiny, tvrdá nebo mozková tkáň, únik mozkomíšního moku nebo poškození radiací. Tato metoda je nejsložitější z rekonstrukční žebřík. Při rekonstrukci pokožky hlavy mají volné chlopně velkou výhodu v tom, že jsou zcela odděleny od svého původního umístění („místo dárce“) před přenosem na pokožku hlavy, což činí vložku snadnější než u pedikulárních chlopní. Další výhodou je, že volné chlopně poskytují silnější cévní zásobení rány ve srovnání s pedikulárními chlopněmi, které řídí infekci a poškození způsobené radiací. Navíc svalové nebo myokutánní volné chlopně poskytují další objem, který vyhlazuje prázdné prostory (např. Exponované dutiny) a více než všechny ostatní možnosti pokrývá defekty tvrdé pleny, čímž snižuje pooperační infekce ran a úniky mozkomíšního moku. Nevýhodou je složitost operace, která vede k prodloužení doby operace, potřebě odborného personálu a možnosti úplné nekrózy chlopní v důsledku mikrovaskulárních komplikací. Další výzvou při použití volných chlopní je dosáhnout esteticky příjemného výsledku s dobrou shodou barev a kontur, zejména pokud je defekt hluboký.[1][11]
Výsledek



Jako výskyt bazocelulární karcinom a spinocelulárního karcinomu stoupá, roste také potřeba rekonstrukcí po radikální excizi těchto kožních malignit. Rekonstrukční možnosti závisí na umístění a velikosti. Problém se většinou nevyřeší jen jednou operací, protože pro dobré estetické výsledky jsou nutné malé úpravy. Další pooperační způsoby léčby jako radiační terapie a chemoterapie může ovlivnit konečný výsledek.[Citace je zapotřebí ]
Estetické a funkční
Časové vady a defekty na čele nabízejí obtížnější estetickou výzvu a jsou nejlépe zakryty tenkou chlopní, takže estetická jednotka vypadá stejně. I když čelo není vysoce důležitou estetickou jednotkou, nesoulad barev a objemnost rychle upoutají pozornost. Rekonstrukce chlopně volných chlopní může být objemná a shoda barev je variabilní a závisí na etnickém a genetickém pozadí. Někteří lidé nejsou s výsledkem spokojeni a mohou se u nich objevit psychologické problémy, jako je nízké sebevědomí nebo dokonce deprese. Někdy je ke zlepšení barvy pleti nutná druhá operace. Overgrafting kůže s kožními štěpy z pokožky hlavy může zlepšit shodu barev.[Citace je zapotřebí ]
Komplikace
Pooperační komplikace lze rozdělit na problémy na místě dárce a příjemce. Komplikace v místě dárce zahrnují infekci rány, hematom a serom. Komplikace v místě příjemce zahrnují (celkovou nebo částečnou) nekrózu chlopně, infekci rány, dehiscenci, hematom nebo selhání kožního štěpu. Aby se zabránilo závažným poruchám krvácení nebo citlivosti, je třeba respektovat anatomii pokožky hlavy, například řezy paralelně s napříč krevními cévami. Díky bohatému prokrvení mohou poranění pokožky hlavy vést k vážnému krvácení, které může být obtížné zastavit, pokud se řezané cévy stáhnou do tuku.[7]
Reference
- ^ A b C Seitz, Iris A .; Gottlieb, Lawrence J. (2009). "Rekonstrukce defektů pokožky hlavy a čela". Kliniky plastické chirurgie. 36 (3): 355–77. doi:10.1016 / j.cps.2009.02.001. PMID 19505608.
- ^ Procedury rekonstrukce pokožky hlavy na eMedicína
- ^ A b C d Chopra, Karan (2015). „Komplexní vyšetření topografické tloušťky kůže v lidské tváři“. Deník estetické chirurgie. 35 (8): 1007–13. doi:10.1093 / asj / sjv079. PMID 26508650.
- ^ A b C Seery Gerard E (2002). "Chirurgická anatomie pokožky hlavy". Dermatologická chirurgie. 28 (7): 581–7. doi:10.1097/00042728-200207000-00010. PMID 12135510.
- ^ A b Drake a kol., Grayova anatomie pro studenty, 2E, Elsevier, 2009[stránka potřebná ]
- ^ Frodel, John L .; Ahlstrom, Karen (2004). "Rekonstrukce komplexních defektů pokožky hlavy". Archivy plastické chirurgie obličeje. 6 (1): 54–60. doi:10.1001 / archfaci.6.1.54. PMID 14732646.
- ^ A b Leedy, Jason E .; Janis, Jeffrey E .; Rohrich, Rod J. (2005). „Rekonstrukce získaných defektů pokožky hlavy: Algoritmický přístup“. Plastická a rekonstrukční chirurgie. 116 (4): 54e – 72e. doi:10.1097 / 01.prs.0000179188,25019.6c. PMID 16163072.
- ^ A b van Driel, Antoinette A .; Mureau, Marc A. M .; Goldstein, David P .; Gilbert, Ralph W .; Irský, Jonathan C .; Gullane, Patrick J .; Neligan, Peter C .; Hofer, Stefan O. P. (2010). „Estetický a onkologický výsledek po mikrochirurgické rekonstrukci komplexních defektů pokožky hlavy a čela po resekci maligního tumoru: Algoritmus léčby“. Plastická a rekonstrukční chirurgie. 126 (2): 460–70. doi:10.1097 / PRS.0b013e3181de2260. PMID 20679830.
- ^ Kožní štěpy a biologické náhražky kůže na eMedicína
- ^ TerKonda, RP; Sykes, JM (1997). "Koncepty v rekonstrukci pokožky hlavy a čela". Otolaryngologické kliniky Severní Ameriky. 30 (4): 519–39. PMID 9233857.
- ^ Lin, Samuel; Hanasono, Matthew; Skoracki, Roman (2008). „Rekonstrukce pokožky hlavy a kalvarů“. Semináře z plastické chirurgie. 22 (4): 281–93. doi:10.1055 / s-0028-1095887. PMC 2884877. PMID 20567704.
