Palisáda (patologie) - Palisade (pathology)

v histopatologie, a palisáda je jedna vrstva relativně dlouhých buněk, uspořádaných volně kolmo k povrchu a navzájem rovnoběžně.[1] A růžice je palisáda v halo nebo uspořádání paprsků a kol, obklopující centrální jádro nebo náboj.[2] A pseudoroseta je perivaskulární radiální uspořádání neoplastických buněk kolem malé krevní cévy.[2]
Růžice


A růžice je formace buněk v uspořádání halo nebo paprsků a kol obklopujících centrální jádro nebo náboj. Centrální náboj může sestávat z prázdného lumenu nebo prostoru naplněného cytoplazmatickými procesy. Cytoplazma každé z buněk v růžici má často klínový tvar s vrcholem směřujícím k centrálnímu jádru: jádra buněk, které se v růžici účastní, jsou umístěna po obvodu a tvoří kruh nebo halo kolem náboje.[2]
Patogeneze
Rozety mohou být považovány za primární nebo sekundární projevy architektury nádoru. Primární růžice se tvoří jako charakteristický růstový model daného typu nádoru, zatímco sekundární růžice jsou výsledkem vlivu vnějších faktorů na růst nádoru. Například v druhém případě může regresivní otok buněk odstředivě vytlačit cytoplazmu, když je jádro stlačeno k periferii. Ačkoli přítomnost primárních rozet může naznačovat danou diagnózu, obvykle se tento nález sám o sobě nepovažuje za absolutně patognomický pro jeden konkrétní typ nádoru.[2]
Ztráta nebo zisk genetické informace je hlavní příčinou tvorby růžice a pseudorosety. Předpokládá se, že buněčné populace vykazující neuronální diferenciaci vylučují povrchové glykoproteiny a glykolipidy, které zprostředkovávají rozpoznávání a adhezi mezi buňkami. Jednou z hypotéz je, že tyto lepkavé buněčné povrchové markery způsobují shlukování nebo agregaci vyvíjejících se buněčných těl a jejich primitivních neuritů se zamotávají. Jak buňky rostou, neuritová spleť zůstává centrálně umístěná a buněčná těla jsou stlačena k okraji, což vysvětluje rozetový vzor. V závislosti na jejich poloze mohou ependymální buňky vykazovat 2 póly buněk. Luminální pól vyčnívá do ependymální výstelky komory a „submesenchymální pól“ vyčnívá směrem k povrchu mozku, což demonstruje gliové procesy a periferně umístěné stupačky. Frieda a Pollak pojímají architekturu ependymomů, protože primitivní neurální trubice obrácená naruby se submesenchymálními póly sbíhajícími se k centrální nádobě, vytvářející spíše pseudorosetu, než aby promítala odstředivě směrem k pia.[2]
Příčiny
Pravé růžice se vyskytují hlavně u neuropatologických poruch a jsou přítomny také v osteosarkomu, nehodgkinském lymfomu, fibromyxoidním sarkomu, medulárním karcinomu štítné žlázy, embryonálním nádoru s bohatým neuropilem a pravými růžicemi (ETANTR), rhambdomyosarkomu, chronické cholestáze a chronické aktivní hepatitidě, tabákové růžici : komplexní virové onemocnění, malárie, adenokarcinom v tlustém střevě a konečníku v populaci agamiri, hyalinizující vřetenová buňka fúzovaná s obrovskou růžicí, endometriální stromální sarkom s hyalinizující obrovskou růžicí, embryonální nádor atd.[2]
Rozety Flexner – Wintersteiner (ve tvaru paprsků a kol buňka formace vidět hlavně v retinoblastom[3]) byly popsány jako forma palisadingu.[4]
Rozeta Flexner – Wintersteiner
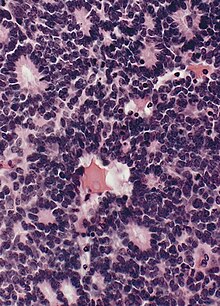
A Rozeta Flexner – Wintersteiner je formace buněk ve tvaru paprsku a kola viděná v retinoblastom a některé další oční nádory.[3] A růžice je struktura nebo útvar připomínající růži, například shluky polymorfonukleární leukocyty kolem globule lipidového jaderného materiálu, jak bylo pozorováno v testu na diseminaci lupus erythematodes.[3]
Na rozdíl od středu Homer Wright růžice, centrální lumen postrádá neuropil bohatý na vlákninu. Stejně jako růžice Homera Wrighta představuje růžice Flexner – Wintersteiner specifickou formu diferenciace nádorů.[5][6][7][8] Elektronová mikroskopie odhaluje, že nádorové buňky tvořící růžici Flexner – Wintersteiner mají ultrastrukturální vlastnosti primitivních fotoreceptorových buněk.[9] Lumen růžice dále vykazuje podobné vzory barvení jako u tyčí a kužele,[10] což naznačuje, že rozety Flexner – Wintersteiner představují specifickou formu diferenciace sítnice. Kromě toho, že jsou charakteristickým nálezem u retinoblastomů, lze v nich nalézt také růžice Flexner – Wintersteiner pinealoblastomy a medulloepiteliomy.[5]

Struktura rozety Flexner – Wintersteiner
Rozety Flexner – Wintersteiner poprvé popsal autor Simon Flexner (1863–1946), lékař, vědec, administrátor a profesor experimentu patologie na University of Pennsylvania (1899–1903). Flexner zaznamenal infantilní charakteristické shluky buněk oční nádor který nazýval retinoepiteliomem.[11][12][13] O několik let později, v roce 1897, rakouský oční lékař Hugo Wintersteiner (1865–1946) potvrdil Flexnerova pozorování a poznamenal, že buněčné shluky připomínaly tyče a čípky.[14] Tyto charakteristické rozetové útvary byly následně uznány jako důležité rysy retinoblastomů.
Pseudoroseta
A pseudoroseta je perivaskulární radiální uspořádání neoplastických buněk kolem malé krevní cévy. Pseudorosety jsou přítomny v neuroblastomu, meduloblastomu, maligním melanomu, ependymomu, karcinomu Merkelových buněk, neuroendokrinního nádoru kůže, seboroické keratózy, neurofibromu dendritických buněk, astroblastomu, velkobuněčného neuroendokrinního nádoru děložního čípku, jasného buněčného ependymomu míchy čichového původu, růžice tvořící glioneurální nádor (RGNT), onkocytom, Wilmův nádor, feochromocytom močového měchýře.[2]
Homer Wright pseudoroseta

A Homer Wright pseudoroseta je typ pseudorosety, ve které diferencované nádorové buňky obklopují neuropil.[15] Příklady nádorů, které je obsahují, jsou neuroblastom, meduloblastom, pinealoblastom, a primitivní neuroektodermální nádory kosti. Homer Wright rozety jsou považovány za „pseudo“ v tom smyslu, že to nejsou pravé rozety. Pravé rozety jsou Rozeta Flexner – Wintersteiner, které obsahují prázdný lumen. Rozety Homer Wright obsahují bohatý vláknitý materiál. Jsou pojmenovány pro James Homer Wright.

Struktura pseudorosety Homera Wrighta
Perivaskulární pseudoroseta
Perivaskulární pseudoroseta se skládá z paprskově uspořádaného uspořádání buněk se zúženými buněčnými procesy, které vyzařují kolem stěny centrálně umístěné cévy. Modifikátor „pseudo“ odlišuje tento vzor od rozet Homera Wrighta a Flexner-Wintersteinera, možná proto, že centrální strukturu ve skutečnosti netvoří samotný nádor, ale místo toho představuje nativní, neoplastický prvek. Někteří časní vyšetřovatelé také argumentovali ohledně definice centrálního lumenu a zvolili „pseudo“, což naznačuje, že náboj nebyl skutečný lumen, ale obsahoval struktury. Nicméně tento vzor zůstává mimořádně diagnosticky užitečný a modifikátor zbytečně vede ke zmatku. Perivaskulární pseudorosety se vyskytují u většiny ependymomů bez ohledu na stupeň nebo variantu. Jako takové jsou výrazně citlivější na diagnostiku ependymomů než skutečné ependymální růžice. Perivaskulární pseudorosety jsou bohužel také méně specifické v tom, že se vyskytují také u medulloblastomů, PNET, centrálních neurocytomů a méně často u glioblastomů a vzácného dětského nádoru, monomorfních pilomyxoidních astrocytomů.[2]

Mikrograf perivaskulárních pseudoroset

Struktura perivaskulární pseudorosety
Pineocytomatózní / neurocytické pseudorosety
Histologické rysy těchto dvou nádorů jsou prakticky identické, včetně jejich tendence k tvorbě neuropilrichových rozet, které se v centrálním neurocytomu označují jako piniocytomatózní / neurocytové rozety. Oba jsou docela podobné růžici Homera Wrighta, ale jsou obecně větší a nepravidelnější v obrysu. Buňky pinocytocytomatózních / neurocytových rozet se také považují za mnohem diferencovanější než buňky tvořící rozety Homera Wrighta v tom, že jádra jsou o něco větší, zaoblenější, mnohem méně mitoticky aktivní a bledší nebo méně hyperchromatická. Ve vzácných případech se tyto rozety mohou agregovat v listu shluků back-to-back připomínajících polní kamennou dlažbu.[2]

Mikrofotografie piniocytomatózních / neurocytových pseudoroset
Struktura pineocytomatous / neurocytických pseudoroset
Klinický význam rozet a pseudoroset
Neuropatologická diagnóza mozkových nádorů zahrnuje mikroskopické vyšetření konvenčních vzorků tkáně fixovaných ve formalínu a parafinu chirurgicky odstraněných z rentgenově definované léze. Patologové se při zkoumání obarvené tkáně mikroskopem spoléhají na vizuální vodítka, jako je rozpoznávání vzorů, stejně jako radiologové spoléhají na obrazce hustoty a intenzity ve stupních šedi na obrázcích. Některé histologické vzorce buněčné architektury jsou výrazné, ne-li patognomické, zatímco jiné jsou specifické, ale přesto výrazně zužují diferenciální diagnózu. Přesné biologické základy pro některé ze sledovaných mikroskopických vzorců jsou špatně pochopeny, i když jejich rozpoznávání je přesto užitečné. Jedním z běžně se vyskytujících neuropatologických histologických architektonických vzorů pozorovaných u určitých nádorů je růžice. Účelem této zprávy je přezkoumat vzory růžic a pseudoroset v kontextu takových nádorů, jako je meduloblastom / primitivní neuroektodermální nádor (PNET), retinoblastom, ependymom, centrální neurocytom a pinocytocyt.[2]
Metody diagnostiky rozet a pseudoroset
Byly vyvinuty pokročilejší metody tkáňového vyšetření, jako jsou histochemické a imunohistochemické profilování, genetická analýza a elektronová mikroskopie. Mikroskopický přehled materiálu obarveného H&E zůstává kritickou součástí diagnostiky nádoru. Imunohistochemický důkaz neuronové diferenciace se nachází téměř ve všech případech s neuronálními markery, jako je synaptophysin, neuronspecifická enoláza a neurofilamentový protein. Některé meduloblastomy mohou také vykazovat jiné formy diferenciace, jak je prokázáno přítomností astrocytového markeru gliálního fibrilárního kyselého proteinu. Kosterní svalstvo a melanocytová diferenciace jsou podstatně méně časté a definují varianty medullomyoblastomu a melanotického meduloblastomu.[2]
Dlouhé palisády
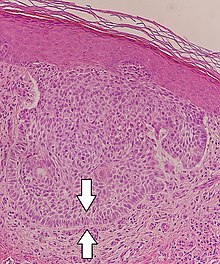
Palisády, které jsou obecně delší než růžice nebo pseudoroseta, lze vidět u nervových nádorů, jako jsou Schwannom,[16][17] stejně jako v ameloblastomy. To lze také vidět v nodulární bazocelulární karcinomy.[18]
Vizuálně podobné nálezy
Pseudopalisading, vizuálně podobný nález, je tvorba hypercelulárních zón, které obvykle obklopují nekrotický tkáň.

Pseudopalisády viděné kolem nekróz v glioblastom.
Reference
- ^ "palisading". Svobodný slovník autor Farlex s odvoláním na lékařský slovník Segen, autorské právo 2012. Citováno 2019-09-11.
- ^ A b C d E F G h i j k l Z velké části zkopírováno z: Ahmed, Mahtab Uddin (2017). „Rozety a pseudorosety a jejich význam“. Journal of Enam Medical College. 7 (2): 101–106. doi:10.3329 / jemc.v7i2.32656. ISSN 2304-9316. Attribution 4.0 International (CC BY 4.0)
- ^ A b C Definice 'rosette', z The Free Dictionary. Vyvolány 6 January 2010.
- ^ strana 666 v: Ben Z. Pilch (2001). Chirurgická patologie hlavy a krku. Lippincott Williams & Wilkins. ISBN 9780397517275.
- ^ A b McLean IW, Burnier MN, Zimmerman LE a kol. Nádory sítnice. In: Atlas nádorové patologie: nádory oka a očních adnex. Washington, DC: Ústav patologie ozbrojených sil; 1994: 97–154
- ^ Donoso LA, Shields CL, Lee EY-H. Imunohistochemie retinoblastomu. Ophthal Paediatr Genet 1989; 10: 3–32
- ^ Vrabec T, Arbizo V, Adamus G a kol. Antigeny specifické pro rodové buňky v retinoblastomu. Arch Ophthalmol 1989; 107: 1061–63
- ^ Kivela T. Glycoconjugates in retinoblastoma: a lectin histochemical study of ten formal-fixed and paraffin embedded tumors. Virchows Arch A 1987; 410: 471–79
- ^ Ts’o MOM, Fine BS, Zimmerman LE. Rozety Flexner – Wintersteiner v retinoblastomu. Arch Pathol 1969; 88: 664–71
- ^ Zimmerman LE. Retinoblastom a retinocytom. In: Spencer WH, ed. Oční patologie: atlas a učebnice. Philadelphia: WB Saunders; 1985: 1292–351
- ^ Flexner S. Zvláštní gliom (neuroepiteliom?) Sítnice. Johns Hopkins Hosp Bull 1891; 2: 115–19
- ^ Schatski SC. Simon Flexner. AJR Am J Roentgenol 1997; 169: 1395-96.
- ^ Bendiner E. Simon Flexner: jeho „skála“ byla na věky. Hosp Pract 1988; 23: 213–66
- ^ Wintersteiner H. Die zellen der geschwulst. In: Das neuroepithelioma retinae: Eine anatomische und klinishe studie. Lipsko: Franz Deuticke; 1897: 12–16
- ^ Wippold II, Franz J .; Perry, A. (březen 2006). „Neuropatologie pro neuroradiologa: rozety a pseudorosety“. American Journal of Neuroradiology. 27 (3): 488–492. PMID 16551982. Citováno 26. srpna 2015.
- ^ Wippold FJ, Lämmle M, Anatelli F, Lennerz J, Perry A (2006). „Neuropatologie pro neuroradiologa: palisády a pseudopalisády“. AJNR Am J Neuroradiol. 27 (10): 2037–41. PMID 17110662.
- ^ Kadono T, Okada H, Okuno T, Ohara K (červen 1998). „Bazocelulární karcinom s jaderným palisadem neuroidního typu: zpráva o třech případech“. Br. J. Dermatol. 138 (6): 1064–6. doi:10.1046 / j.1365-2133.1998.02281.x. PMID 9747376. S2CID 20339424.
- ^ Původně zkopírováno z: Paolino, Giovanni; Donati, Michele; Didona, Dario; Mercuri, Santo; Cantisani, Carmen (2017). „Histologie nemelanomových nádorů kůže: aktualizace“. Biomedicíny. 5 (4): 71. doi:10,3390 / biomedicíny5040071. ISSN 2227-9059. PMC 5744095. PMID 29261131.







